Физиологическая гиперфиксация рфп что это такое
Исследование «всего тела» заключается в сканировании пациента от макушки до кончиков пальцев ног.
Вопрос №2. Что такое радиофармпрепарат?
Радиофармпрепарат (РФП) – это соединение, состоящее из специального вещества и радионуклида (изотопа, радионуклидной метки). Специальное вещество отвечает за то, в каком органе накопится РФП, а радионуклидная метка позволяет врачу-диагносту увидеть это накопление на изображении.
В настоящее время в основном используются соединения меченые 99m Tc (технеций-99), а также 123 I (йод-123).
Вопрос №3. Что такое физиологическое накопление РФП?
Физиологическое накопление (гиперфиксация) РФП – это повышенное накопление РФП, определяющееся в различных органах и системах в норме.
Например, большинство РФП выводятся почками, поэтому самое частое физиологическое накопление РФП определяется в мочевом пузыре.
Вопрос №4. Что такое патологическое накопление радиофармпрепарата (РФП)?
Повышенное накопление РФП в очаге по отношению к здоровым тканям, противоположной области (например, в ребре с противоположной стороны, суставе).
Вопрос №5. Как следует себя вести после введения радиофармпрепарата (РФП)?
В целях ограничения возможного облучения окружающих Вас людей следует придерживаться следующих правил:
Помните! При соблюдении этих правил и рекомендаций Вы не представляете радиационной опасности для Ваших близких и окружающих.
Вопрос №6. Кому показана ангионефросцинтиграфия с капотеном?
Данное исследование показано пациентам со средним или высоким риском вазоренальной (почечной) гипертензии. Критерии отбора для теста: внезапная или выраженная гипертензия; гипертензия стойкая к медикаментозной терапии у послушного пациента; шумы при аускультации в брюшной полости или в боку; повышение уровня азота или ухудшение почечной функции во время терапии ингибиторами АПФ; окклюзионное поражение в других сосудистых бассейнах; гипертензивная ретинопатия 3 или 4 степени (поражение глаз); начало гипертензии до 30 или после 55 лет.
РАК ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ: ДИАГНОСТИКА, ЛЕЧЕНИЕ, МОНИТОРИНГ.
О.В. Щербина,В.C. Сакало П.Н. Ковалев
РАК ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ: ДИАГНОСТИКА, ЛЕЧЕНИЕ, МОНИТОРИНГ.
Одним из высокочувствительных тестов для ранней диагностики рака предстательной железы(РПЖ) является определение уровня простатического специфического антигена (ПСА) в сыворотке крови (Karazanashvili G., Abrahamsson P.A., 2003). С 80-х годов XX века в Западной Европе, США, Канаде определение уровня ПСА стало обязательным клиническим анализом. В странах, где налажен скрининг рака предстательной железы, мужчины старше 50 лет регулярно проходят обследование с определением уровня ПСА в сыворотке крови.
Таким образом, концентрация ПСА характеризуется органоспецифичностью, но не канцероспе-цифичностью и ее умеренное повышение не всегда свидетельствует о наличии злокачественного процесса. Наибольшие проблемы в установлении диагноза возникают в случае колебания уровня ПСА от 4,1 до 10,0 нг/мл (так называемая «серая зона»). Такое явление отмечается не только при опухолях предстательной железы, но и других заболеваниях, в первую очередь при доброкачественной гиперплазии предстательной железы. Следует отметить, что повышение уровня ПСА до 20 нг/мл и выше является высокоспецифичным для рака предстательной железыРПЖ. Для повышения чувствительности и, особенно, специфичности, а также дифференциально-диагностических возможностей метода предложены дополнительные показатели ПСА (Лоран О. Б. и соавт., 1999; Brawer M.K., 1999).
Скорость изменения уровня ПСА. Уровень ПСА быстрее повышается у больных раком предстательной железы по сравнению с таковым у пациентов с доброкачественной гиперплазией этого органа. Скорость изменения, превышающая 0,75 нг/мл в течение года, позволяет более надежно дифференцировать рак от доброкачественной гиперплазии. Этот тест широко не используют из-за необходимости быстрой и точной диагностики рака предстательной железы.
Определение свободного и общего ПСА и их соотношения. Определяют концентрацию свободного и общего ПСА и рассчитывают соотношение: свободный ПСА/общий ПСА. При злокачественных опухолях предстательной железы уменьшена доля свободной фракции ПСА и увеличена доля антигена, связанного с а1-антихимотрипсином. Если показатель соотношения свободного и общего ПСА не превышает 0,15, это с высокой достоверностью свидетельствует о наличии рака предстательной железы.
Большинство исследователей считает, что в первую очередь уровень свободного ПСА необходимо определять при значениях общего ПСА в пределах «серой зоны», то есть 4,1-10,0 нг/мл. Но наш опыт свидетельствует, что для исключения ложноположительных результатов свободный ПСА необходимо определять и при концентрации общего ПСА также в пределах 10,1-20,0 нг/мл. При уровне общего ПСА ниже 4,0 нг/мл также отмечается рак простаты, поэтому определение свободного ПСА и у этой категории пациентов может помочь в установлении диагноза.
Высокий уровень ПСА с высокой достоверностью свидетельствует об экстракапсулярном распространении опухоли, а также о метастазах в тазовых лимфатических узлах или об отдаленных метастазах, в первую очередь в скелете. Большое значение имеет определение уровня ПСА для контроля эффективности лечения и ранней диагностики рецидивов (Amis E.S. Jr. et al., 2000). После радикальной про-статэктомии при отсутствии экстракапсулярной инвазии и метастазов в организме больного не остается ткани предстательной железы, поэтому уровень ПСА резко снижается. Верхний предел уровня ПСА составляет при этом 0,05-0,1 нг/мл. Важным критерием радикальности является также стойкий низкий уровень ПСА у пациентов при динамическом наблюдении. Стойкое и последовательное нарастание концентрации ПСА должно настораживать относительно рецидива или генерализации процесса.
При эффективной лучевой и/или гормональной терапии отмечается снижение уровня этого опухолевого маркера не менее чем на 50% от исходного. На основании повышения уровня ПСА можно установить наличие рецидива опухоли после проведения лечения. Повышение уровней ПСА в сыворотке крови может регистрироваться за несколько месяцев до появления клинических признаков прогрессирования заболевания. При развитии гор-монорезистентности отмечается повышение уровня ПСА, что коррелирует с клиническими проявлениями.
Для диагностики метастазов в регионарных лимфатических узлах чаще всего применяют КТ и МРТ. При проведении КТ признаками метастазов является увеличение размеров лимфоузлов (1 см и более) и изменение их формы. Следует отметить, что при помощи КТ невозможно выявить метастазы в лимфатических узлах без увеличения их размеров. Поэтому метастазы небольших размеров и микрометастазы при КТ не диагностируют. Для повышения точности диагностики предлагают проводить пункцию увеличенных лимфоузлов под контролем КТ. При проведении МРТ признаками метастазов являются увеличение размеров лимфатических узлов (>1 см) и изменение их формы. Трудности диагностики заключаются в том, что метастазы могут быть также и в узлах нормального размера, поэтому МРТ не позволяет выявить метастазы в неувеличенных лимфатических узлах. Решением этой проблемы может быть использование МРТ-контрастных веществ со сверхмалыми парамагнитными частицами окиси железа, специфичных к лимфатическим узлам. В нормальных лимфатических узлах с функционирующими макрофагами происходит фагоцитоз этого вещества, что обусловливает снижение интенсивности сигнала на МРТ-изображении. В узлах с метастазами из-за отсутствия в них макрофагов не проходит захват контрастного вещества, и поэтому интенсивность сигнала после его введения не изменяется. Применение таких контрастных веществ позволяет повысить чувствительность метода в диагностике метастазов в лимфатических узлах благодаря их выявлению в узлах нормального размера.
МРТ по сравнению с остеосцинтиграфией имеет более высокую специфичность, поэтому в большинстве случаев применяется при сомнительных результатах, полученных при использовании других методов лучевой диагностики метастазов в скелете. При остеобластических метастазах, наиболее характерных для рака предстательной железы, снижается интенсивность сигнала как на Т1-, так и на Т2-взве-шенных изображениях. При помощи МРТ можно проводить контроль эффективности лечения по поводу костных метастазов. Критерием эффективности лечения при проведении МРТ-исследований является повышение интенсивности сигнала на Т1-взвешенных изображениях.
Пункционную биопсию предстательной железы выполняют с использованием трансректального или промежностного доступа. Оптимальным является проведение этой диагностической процедуры под контролем ультразвукового исследования. Если повышен уровень ПСА, но опухоль не пальпируется и не визуализируется при трансректальном ультразвуковом исследовании, показано проведение мультифокальной биопсии предстательной железы. При гистологическом исследовании биопсийного материала определяют морфологическую структуру опухоли и степень ее диф-ференцировки, что имеет большое значение для выбора тактики лечения.
Радикальную простатэктомию выполняют пациентам с локализованными высоко- и среднедиф-ференцированными опухолями, при отсутствии серьезных противопоказаний к операции, в первую очередь со стороны сердечно-сосудистой системы, и при вероятности прожить не менее 10 лет. В случае этого вмешательства удаляют предстательную железу, семенные пузырьки, простатическую часть уретры, парапростатическую клетчатку, тазовые лимфоузлы. Современная техника выполнения радикальной простатэктомии учитывает анатомию дорсального венозного комплекса, венозного сплетения Санторини, обеспечивает сохранение бокового сосудисто-нервного пучка с одной стороны. Применение такого анатомического подхода позволяет уменьшить объем кровопотери, обеспечить удержание мочи после операции, сохранить сексуальную активность. Благодаря радикальному хирургическому лечению возможно достичь полного излечения. К сожалению, в нашей стране поздняя диагностика заболевания не дает возможности широко применять этот эффективный метод лечения.
При проведении дистанционной лучевой терапии на первичную опухоль подводят суммарную очаговую дозу до 70 Гр (за два этапа терапии с интервалом между ними 2-3 нед). Разовая очаговая доза при этом составляет 2 Гр. При поражении метастазами регионарных лимфатических узлов проводят их облучение до достижения суммарной дозы 45 Гр. При этом лучевую терапию комбинируют с гормонотерапией. В Западной Европе, США при лечении больных с локализованной опухолью широко применяют имплантационную брахитера-пию с радионуклидами 125 I или 103 Pd.
Преимущества имплантационной брахитерапии:
1. Высокая частота выздоровления больных (результаты лечения приравниваются к таковым после радикальной простатэктомии).
2. Пациента выписывают из клиники на следующий день после имплантации, он возвращается к нормальной жизнедеятельности в течение нескольких дней.
3. При брахитерапии подводимая доза в 2-3 раза выше, чем при дистанционной лучевой терапии, и не повреждаются окружающие здоровые ткани.
4. Высокое качество жизни пациентов: недержание мочи развивается меньше чем у 4% больных, потенция сохраняется более чем у 75% пациентов.
5. Процедура хорошо переносится пациентами преклонного и старческого возраста.
При имплантационной брахитерапии с использованием зерен 125 I к опухоли подводится очаговая доза 160 Гр. В случае предварительного проведения дистанционной лучевой терапии (45 Гр) подводится доза 120 Гр. При применении 103 Pd к опухоли подводится доза 115 Гр, а в случае предварительного проведения дистанционной лучевой терапии
Билатеральная орхиэктомия остается одним из наиболее часто используемых методов лечения больных раком предстательной железы, особенно при генерализации процесса.
Эстрогенотерапию в качестве терапии первой линии применяют все реже в связи с высокой частотой осложнений со стороны сердечно-сосудистой системы. Эстрогены проявляют как антигонадо-тропный эффект (уменьшение продуцирования гонадотропних гормонов гипофизом), так и антигонадный (торможение образования тестостерона в яичках). Для базового курса применяют инъекции эстрогенов, как правило, 2% масляного раствора гексэстрола 3 мл в течение 3 мес. Для поддерживающей терапии применяют препараты в форме таблеток (этинилэстрадиол, эстрамустин) по схеме: 1 таблетка 3 раза в сутки или 2 таблетки 2 раза в сутки. Как правило, эстрогены назначают в интер-миттирующем режиме, так как осложнения гормонотерапии иногда тяжелее, чем само заболевание (инфаркт миокарда, тромбоэмболия легочной артерии, острое нарушение мозгового кровообращения, тромбофлебит).
Синтетические аналоги лютеинизирующего гормона рилизинг-гормона, действуя на уровне гипота-ламо-гипофизарной оси, приводят к медикаментозной кастрации. Гозерелин вводят под кожу передней брюшной стенки в дозе 3,6 мг 1 раз в 28 дней или в дозе 10,8 мг 1 раз в 3 мес. Трипторелин вводят внутримышечно в дозе 3,75 мг 1 раз в 28 дней.
Сочетание применения нестероидных антианд-рогенов с медикаментозной или хирургической кастрацией получило название максимальной анд-рогенной блокады. При этом угнетается или прекращается продукция яичковых и надпочечниковых андрогенов. В клинической практике максимальная андрогенная блокада чаще всего достигается с помощью следующих методов: билатеральная орхиэктомия + применение флутамида в дозе 250 мг 3 раза в сутки; билатеральная орхиэктомия + прием бикалутамида в дозе 50 мг/сут; гозерелин в дозе 3,6 мг 1 раз в 28 дней + флутамид по 250 мг 3 раза в сутки; гозерелин в дозе 3,6 мг 1 раз в 28 дней + би-калутамид в дозе 50 мг/сут; трипторелин в дозе 3,75 мг 1 раз в 28 дней + флутамид по 250 мг 3 раза в сутки; трипторелин в дозе 3,75 мг 1 раз в 28 дней + бикалутамид в дозе 50 мг/сут.
Максимальная андрогенная блокада как самостоятельный метод является золотым стандартом при местно-распространенных и генерализованных формах рака предстательной железы. Но независимо от вида гормональной терапии у больных спустя некоторое время развивается гормонорезистент-ность и заболевание прогрессирует. Для отдаления начала развития гормонорезистентности лечение рекомендуется проводить в интермиттирующем режиме, что позволяет дольше сберечь чувствительность андрогензависимых и андрогенчувствитель-ных клонов опухолевых клеток к гормональным средствам. При этом значительно снижаются затраты на лечение и улучшается качество жизни благодаря уменьшению побочных эффектов длительной гормональной терапии.
Химиотерапия по поводу рака предстательной железы цитостатическими средствами имеет вспомогательное значение, что объясняется низкой чувствительностью к ним опухолей простаты. Применяется лишь у больных с прогрессирующим раком предстательной железы в случае первичной или приобретенной гормонорезистентности.
При мониторинге больных после радикальной про-статэктомии рекомендуем проводить следующие исследования:
При контроле эффективности лечения и мониторинге у больных после лучевой терапии рекомендуем проводить следующие исследования:
У больных, которым проводят гормональную терапию, рекомендуем выполнять следующие исследования:
Александров В.П., Карелин М.И. (2004) Рак предстательной железы. Издательский дом СПбМАПО, СПб, 148 с.
Возианов А.Ф., Резников А.Г., Клименко И.А. (1999) Эндокринная терапия рака предстательной железы. Наук. думка, К., 280 с.
Воз1анов С.О., Лковий В.М., Пасечшков С.П., Харе-ба Г.Г. (2004) Рак передапхурово! залози. Книга плюс, К., 182 с.
Григоренко В.М., Клименко 1.О., Сакало В.С., Щербь на О.В., Мрачковський В.В. (2002) Сучасн принципи лпсу-вання раку передм1хурово! залози. Роль антиандрогешв (Метод. рекомендацЦ). К., 28 с.
Громов А.И. (1999) Ультразвуковое исследование предстательной железы. Биоинформсервис, М., 136 с.
Клименко И.А. (1998). Рак предстательной железы. Журн. практ. врача, 2: 21-24.
Лоран О.Б., Пушкарь Д.Ю., Франк Г.А. (1999) Простат-специфический антиген и морфологическая характеристика рака предстательной железы. Медпресс, М., 144 с.
Мечев Д.С., Щербша О.В., Чеботарьова Т.1. (2001) Су-часн1 пщходи до променевого л1кування раку передм^хурово! залози та його метастаз1в. Укр. рад1ол. журн., 9(3): 331-337.
Пушкарь Д.Ю. (2003) Простат-специфический антиген и биопсия предстательной железы. Медпресс-информ, М., 160 с.
Щербша О.В., Мечев Д.С., Сакало В.С., Бабш Я.С., Гладка Л.Ю. (2004) Променев1 методи в д1агностищ та оцшщ ефективносп лпсування раку передм^хурово! залози (Навч. поибник). 1ВО «Медицина Укра!ни», К., 96 с.
Abuzallouf S., Dayes I., Lukka H. (2004) Baseline staging of newly diagnosed prostate cancer: a summary of the literature. J. Urol., 171(6 Pt 1): 2122-2127.
Amis E.S. Jr., Bigongiari L.R., Bluth E.I., Bush W.H. Jr., Choy-ke P.L., Fritzsche P.J., Holder L.E., Newhouse J.H., Sandler C.M., Segal A.J., Resnick M.I., Rutsky E.A. (2000) Post-treatment follow-up of prostate cancer. American College of Radiology. ACR Appropriateness Criteria. Radiology, 215 (suppl.): 773-778.
Bolla M. (2003) Treatment of localized or locally advanced prostate cancer: the clinical use of radiotherapy EAU Update
Brawer M.K. (1999) Prostate-specific antigen: current status. СА Cancer J. Clin., 49(5): 264-281.
Forman J.D., Lee W.R., Roach M. 3rd, Perez C.A., Beyer D.C.,
Blasko J.C., Hussey D.H., Paryani S.B., Pollack A., Potters L.,
Scardino P., Schellhammer P., Leibel S. (2000) Staging evaluation for patients with adenocarcinoma of the prostate. American College of Radiology. ACR Appropriateness Criteria. Radiology, 215
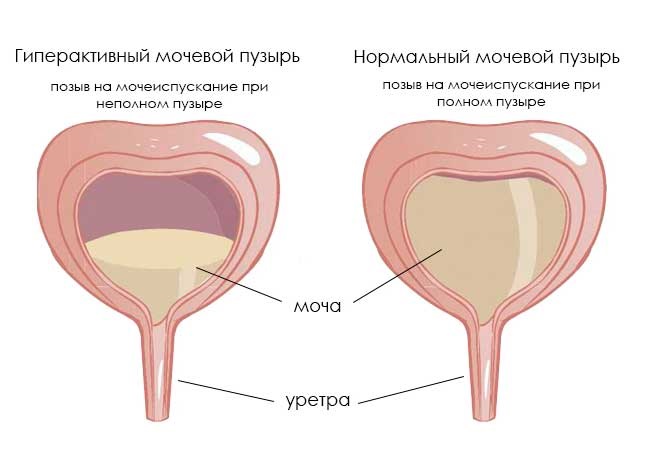
Гиперактивный мочевой пузырь: как справиться с деликатной проблемой
Гиперактивный мочевой пузырь (гиперрефлекторный, ГАМП или ГМП) – форма нейрогенного мочевого пузыря (НМП), при котором у человека появляются проблемы с произвольным сознательным контролем мочеиспускания. Эта форма НМП встречается чаще, чем гипорефлекторная. Основной симптом – частое мочеиспускание, которое может сопровождаться увеличением объема мочи. ГАМП – серьезная проблема, поскольку по распространенности сравним с гипертонией, хроническим бронхитом, астмой и заболеваниями сердца.
Из-за чего может развиться гиперактивный мочевой пузырь
Гиперактивный мочевой пузырь у женщин встречается чаще, чем у мужчин – 60% против 40%. Основной причиной выступают нарушения в работе нервной системы, вызванные:
Еще ГАМП развивается на фоне сахарного диабета, отравления организма алкоголем или химическими веществами. Также расстройство может быть врожденным из-за аномалий в строении мочевыделительного канала.
У мужчин ГАМП может вызывать аденома простаты, из-за которой сужается мочеиспускательный канал. У женщин синдром гиперактивного мочевого пузыря имеет факторы риска, которые увеличивают вероятность столкнуться с таким заболеваниям. В список таких факторов включают:
Еще с ГАМП можно столкнуться в период климакса, когда организму недостает гормонов эстрогенов. Чувствительность детрузора (его сокращение приводит к мочеиспусканию) может повышаться при заместительной гормонотерапии при раке молочной железы. Не меньшее значение в развитии ГАМП имеют стрессовые ситуации и вредные условия труда.
Признаки гиперактивного мочевого пузыря
Нейрогенный гиперактивный мочевой пузырь проявляется в частом мочеиспускании (поллакиурии), причем малыми порциями при незаполненном пузыре. На его фоне может наблюдаться полиурия – увеличенное количество мочи, свыше 1800-2000 мл при норме 1000-1500 мл. В ряде случаев за сутки может выделяться более 3 л мочи. Причем желание помочиться может вызывать звук льющейся воды.
Еще при ГМП возможно недержание мочи, иногда возникающее даже от любого напряжения брюшных мышц. Чаще всего это ургентное недержание, при котором резко появляется желание помочиться, после чего происходит непроизвольное выделение мочи. Другой характерный признак – ноктурия. Это необходимость просыпаться ночью для мочеиспускания более 1-2 раз. Ноктурия, поллакиурия и полиурия могут возникать как одновременно, так и изолировано.
Нередко ГМП сопровождается симптомами, которые указывают на расстройство вегетативной нервной системы. К таким признакам относятся повышение артериального давления и гипергидроз (усиленное потоотделение). Еще ГАМП влияет на социализацию. Человек постоянно боится не успеть в туалет, переживает из-за неприятного запаха. Из-за произвольного выделения мочи может развиваться экзема или мочевой дерматит.
Как лечат ГАМП
Лечение гиперактивного мочевого пузыря у мужчин и женщин производится по одним и тем же принципам. Но терапия не имеет единой схемы. Она носит, в основном, паллиативный характер, т. е. проводится для улучшения качества жизни пациента. Можно сказать одно – лечение гиперактивного мочевого пузыря всегда сложное и комплексное. К основным методам относятся:
В самых сложных случаях, когда не помогают режим и лекарства, прибегают к малоинвазивным операциям. Но решение об их проведении принимает врач. При ГАМП необходимо обратиться к урологу. В Государственном центре урологии вы можете получить квалифицированную медицинскую помощь в рамках ОМС. Для этого вам необходимо записаться на прием к урологу, воспользовавшись формой на сайте или нашим контактным номером.
Увеличение простаты может быть признаком онкозаболевания
Раковая опухоль простаты — самая распространенная онкологическая патология у мужчин, она занимает одно из ведущих мест среди причин смертности после рака кожи. На сегодняшний день заболевание достаточно легко диагностируется и успешно поддается лечению при своевременном обращении к врачу. Однако многие мужчины длительное время игнорируют первые признаки заболевания и поздно обращаются за медицинской помощью. Нередко именно это приводит к печальным последствиям. По словам специалистов турецко-американского Медицинского центра «Анадолу», один из основных симптомов, на который стоит обратить внимание — увеличение предстательной железы.
С чем связано увеличение простаты?
В целом, рост предстательной железы — это нормальный физиологический процесс. Простата начинает увеличиваться в период полового созревания под воздействием растущей концентрации мужских половых гормонов. Это увеличение железы продолжается до тех пор, пока в организме вырабатывается гормон тестостерон. Процесс может остановиться только если мужчина по какой-либо причине лишится яичек.
Каковы нормальные размеры простаты?
Предстательная железа — орган, который охватывает устье мочевого пузыря. В 18-20 лет, по завершению полового созревания, ее вес составляет 12-15 г, а в более зрелом возрасте может увеличиться до 60-100 г. В некоторых случаях вес может достигать 200 г.
Когда нужно обращаться к врачам?
У каждого мужчины структура простаты уникальна и зависит от анатомических особенностей тела и баланса мужских половых гормонов. Поэтому тревожным признаком является не столько ее размер, сколько появление сопутствующей симптоматики. Например, при патологическом увеличении предстательной железы происходит сдавливание мочевого пузыря и мочеиспускательного канала, что приводит к проблемам с мочеиспусканием. И вот это уже — повод для посещения уролога-андролога.
Какое лечение назначается в таких случаях?
Решение о методах лечения принимается на основе жалоб пациента, общего состояния его здоровья, возраста и имеющихся заболеваний. Обычно назначают медикаментозную терапию альфа-блокаторами, альфа-5 ингибиторами редуктазы, низкими дозами ингибиторов 5-фосфодиэстеразы (PDE5i) и их комбинациями.
Пациентам, которым не помогло медикаментозное лечение, может быть рекомендовано хирургическое вмешательство:
Является ли увеличение простаты признаком онкозаболевания?
Не всегда, но такой риск есть. Поэтому каждому пациенту с данной патологией необходимо проходить периодические обследования на наличие опухоли предстательной железы. В особенности это касается мужчин старше 40 лет, имеющих следующие симптомы:
Какие обследования проводятся для исключения рака?
В первую очередь — это мануальный осмотр предстательной железы и анализ уровня PSA (простатспецифического ракового антигена) в крови. Если в результате обследования у врача возникнет подозрение на наличие злокачественной опухоли простаты, может быть назначена биопсия.
Что такое MR-TRUS биопсия и почему она предпочтительнее, чем традиционная?
Во время традиционной биопсии образец ткани берут из стандартных участков железы под контролем трансректального ультразвукового исследования (ТРУЗИ). Однако врачам не всегда удается попасть именно в патологическую область и собрать достаточно материала. В связи с этим есть риск, что результаты исследования будут неточными или неполными.
MR-TRUS биопсия объединяет в себе магнитно-резонансную томографию и трансректальное ультразвуковое исследование. Благодаря этому врачи получают трехмерное изображение предстательной железы в режиме реального времени и могут взять образец ткани из подозрительного участка с максимальной точностью. Таким образом, если классическая биопсия позволяет диагностировать злокачественную опухоль в 70-75% случаев, то MR-TRUS биопсия — более чем в 95%.
Кроме того, при проведении MR-TRUS биопсии образец ткани берут очень точечно и непосредственно из пораженной области. Поэтому пациенты избавлены от сильного болевого синдрома, и риск развития осложнений в виде инфекции в этом случае снижен. Метод особенно информативен, когда по итогам нескольких биопсий онкопатологию не выявили, но уровень PSA продолжает расти.
Какие методы лечения при раке предстательной железы может предложить современная медицина?
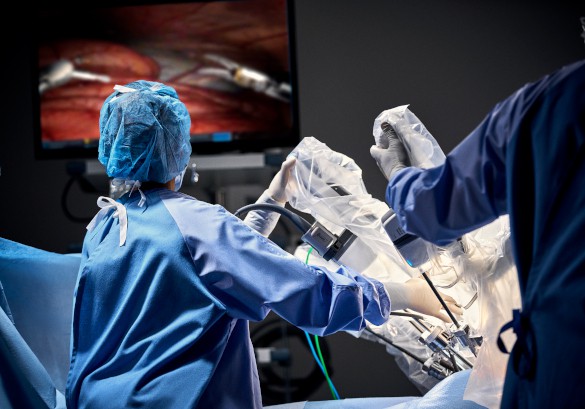
Отличные результаты в лечении рака предстательной железы сегодня демонстрирует роботизированная хирургия. Традиционные вмешательства на простате проводят при помощи больших разрезов. Это приводит к развитию у пациента постоперационного болевого синдрома, увеличению срока госпитализации, появлению косметического дефекта и повышению риска развития инфекции.
Робот-ассистированная хирургия требует выполнения всего нескольких маленьких разрезов на животе, через которые в полностью стерильных условиях и производятся все манипуляции. Робот-хирург обладает высокой маневренностью и позволяет получить трехмерное изображение оперируемого участка с 12-кратным увеличением, поэтому опухоль удаляется с максимальной точностью. В результате эффективность операции в разы повышается, а пациент стремительно восстанавливается и может вернуться к обычной жизни максимально быстро.
Другим инновационным методом лечения рака простаты, который набирает все большую популярность, является радиационная терапия. Это безоперационный метод лечения опухоли при помощи ионизирующего излучения. Злокачественные ткани в буквальном смысле выжигаются мощным радиационным потоком — его очень точно направляют именно в пораженную область, минимально задевая здоровые ткани. Благодаря этому у пациентов снижается риск развития таких серьезных побочных эффектов, как недержание мочи и проблемы с потенцией, присущих традиционным хирургическим методам лечения. А кроме того, процедура избавляет и от проведения анестезии, и от появления хирургических разрезов, послеоперационного болевого синдрома и необходимости длительного восстановления.
Материал подготовлен по согласованию с врачом медицинского центра «Анадолу» доцентом Илкером Тинай.