Пресс-центр
Применение шкалы BIRADS для интерпретации ультразвуковых изображений молочной железы
Введение. Ультразвуковое исследование (УЗИ) молочных желез позволяет выявлять непальпируемые образования паренхимы и интерпретировать пальпируемые. УЗИ может использоваться как дополнительное исследование в оценке выявляемой патологии при маммографии, улучшая ее диагностические показатели. Кроме того, ультразвук часто используется как метод визуального контроля при выполнении диагностических и лечебных манипуляций.
Использование шкалы BIRADS американской коллегии радиологов при оценке лучевых методов исследования молочных желез (маммографии, УЗИ, КТ, МРТ) является обязательным при формировании заключений в США, странах ЕС, что позволило улучшить интерпретацию выявляемой патологии и стандартизировать лечебно-диагностические алгоритмы. Поэтому внедрение данной шкалы для оценки выявляемой при УЗИ патологии в России является актуальной задачей.
Поскольку ультразвуковые и рентгенологические характеристики различных патологических процессов отличаются, прямое применение рентгенологической шкалы BIRADS для оценки УЗ изображение невозможно. При сохранении общего принципа разделения изображений на классические 6+1 категорий и интерпретация полученных данных имеет свои особенности.
Оценочные категории
0 категория: неполные данные, требуется дополнительное обследование. Такая категория может быть применена в случаях наличия обширных ран (например, ожоговых или после вскрытия гнойного мастита) на молочных железах, затрудняющих или делающих невозможной их адекватную диагностику. При исследовании пациенток с молочными железами большого объема с преимущественным содержанием жировой ткани УЗИ не может полностью исключить наличие патологического процесса, и для качественного обследования показана маммография. Определенные трудности имеются при оценке имплантов при выраженной капсулярной контрактуре после перенесенной ранее аугментационной маммопластики, при подозрении на повреждение протезов или их транспозицию. В таких случаях показано дообследование с применением КТ и /или МРТ.
1 категория. Вариант возрастной нормы. Объем и структура молочных желез соответствуют возрасту, конституции и физиологическому состоянию обследуемой. Отсутствуют как прямые, так и косвенные признаки патологических процессов: расширение протоков, утолщение кожи, вторичные изменения в регионарных лимфатических узлах. Тактика: скрининговое обследование согласно возрасту.
2 категория. Доброкачественные изменения: простые кисты (единичные и множественные), типичные липомы, атеромы, интрамаммарные лимфатические узлы с сохранением типичного строения, импланты молочных желез без признаков повреждения и транспозиции, типичные фиброаденомы без усиления интра- и перитуморального кровотока и без признаков увеличения линейного размера за период наблюдения не менее 6 месяцев, стабильные олеогранулемы без отрицательной динамики за период не менее 6 месяцев. Тактика: контрольное обследование каждые 6-12 месяцев.
3 категория. Доброкачественные изменения с вероятностью наличия рака не более 2%: впервые выявленные фиброаденомы без усиления интра- и перитуморального кровотока, впервые выявленные олеогранулемы, зоны узловой гиперплазии паренхимы без наличия микрокальцификатов, отечно-инфильтративные формы мастита, абсцессы молочной железы, кисты с признаками воспаления. Тактика: контрольное обследование через 3 месяца или проведение курса консервативного лечения с УЗ контролем после его окончания. Если в результате динамическом УЗИ отмечается ухудшение картины, случай следует расценивать как 4 категорию. Если при контроле отмечается положительная динамика или картина стабильна – случай расценивают как 2 категорию.
4 категория. Выявленные изменения подозрительны на злокачественный процесс с вероятностью от 2 до 94%. Разделяют низкую, среднюю (умеренную) и высокую степень вероятности рака. В эту группу включают фиброаденомы размером более 3 см (для исключения или подтверждения листовидного характера опухоли), фиброаденомы любого размера с увеличением линейного размера более чем на 5 мм в процессе динамического наблюдения, фиброаденомы с усилением интра- и перитуморального кровотока, фиброаденомы с неровными контурами, ослаблением эхосигнала и нечеткой визуализацией заднего контура или наличием микрокальцификатов; атипичные кисты с наличием внутрикистозных объемных образований, внутрипротоковые опухоли, узловые образования без четкой эхографической картины, отечно-инфильтративные и другие формы мастита без положительной динамики после проведенного противовоспалительного и антибактериального лечения, зоны узловой гиперплазии паренхимы с наличием микрокальцификатов и/или без положительной динамики после проведенного консервативного лечения; изменения, расцененные ранее как липогранулемы с ухудшением УЗ картины в процессе динамического наблюдения. Тактика: показана морфологическая верификация диагноза путем выполнения чрескожной пункционной биопсии. Для оценки узловых образований (в том числе и внутрикистозных) предпочтительна прицельная трепан-биопсия. Для верификации жидкостного компонента атипичных кист и внутрипротоковых опухолей ввиду их размера допускается выполнение тонкоигольной аспирационной биопсии (ТАБ). ТАБ показана при непереносимости местных анестетиков, а также при локализации патологического процесса вблизи грудной стенки из-за риска развития пневмоторакса при выполнении трепан-биопсии.
5 категория. Явные признаки рака с вероятностью 95% и выше. Показана морфологическая верификация диагноза для а) определения гистологических и иммуногистологических особенностей опухоли, влияющих на выбор тактики системного лечения и б) для морфологического доказательства злокачественности процесса, без чего невозможно проведение системной лучевой и химиотерапии, а также радикального оперативного лечения.
6 категория. Диагноз рака доказан морфологически. Устанавливается перед началом проведения специального лечения, включающего неоадьювантную химиотерапию и хирургическое лечение.
Определенные сложности возникают в случаях, когда при проведении разных исследований (например, УЗИ и маммографии) устанавливаются разные категории по шкале BIRADS, предполагающие разные лечебно-диагностические подходы. Наиболее часто в клинической практике случаются следующие ситуации:
Таким образом, при окончательном установлении категории BIRADS при сочетанном использовании различных методов визуализации следует учитывать как потенциальный риск выявленной патологии, так и диагностические возможности этих методов относительно визуализации различных патологических процессов.
Заключение. Применение системы BIRADS принципиально отличается от традиционной оценки полученного изображения, используемого при большинстве УЗ исследований. Основной целью исследования является не столько установка морфологического диагноза (фиброаденома, киста, рак и т.д.), сколько определение тактики ведения, или менеджмента конкретной пациентки. Тактика может варьировать от динамического наблюдения с интервалом обследования 1 раз в год до выполнения трепан-биопсии для морфологической верификации патологического процесса, что имеет более важное значение как для врача, так и для пациентки. Больных больше волнует не столько то, что у них выявили, сколько то, что с этим делать. И система BIRADS отвечает именно на этот вопрос.
Еще одним важным преимуществом использование шкалы BIRADS является высокая степень вероятности повторного обследования пациентки у другого врача того же или другого лечебного учреждения, или обращения на повторное обследование с имеющимся протоколом обследования. Применение шкалы обеспечивает преемственность оптимальных лечебно-диагностических мероприятий в случае динамического наблюдения пациентки у разных специалистов, разных ЛПУ или в разных странах.
Шкала BIRADS давно и успешно используется в большинстве развитых стран, что доказывает ее актуальность, практическую ценность и жизнеспособность, поэтому необходимость ее применения в Украине в качестве медицинского стандарта мирового уровня не вызывает сомнений.
Маммография: информация для пациенток
ЧТО ТАКОЕ МАММОГРАФИЯ?
Маммография – рентгеновский метод исследования молочных желез, основанный на способности различных типов живых тканей пропускать рентгеновские лучи в разной степени. При этом нормальные и патологически измененные ткани молочной железы дают разное изображение на рентгенограмме (в нашем случае она называется маммограммой), что позволяет врачу обнаружить различные заболевания.
Маммографическое исследование производится при помощи специального аппарата – маммографа. Пациентка помещает молочную железу на специальный столик под рентгеновскую трубку. После этого лаборант дает ток, трубка генерирует рентгеновские лучи, которые проходят через ткани и засвечивают рентгеновскую пленку, либо воздействуют на цифровые детекторы в более современных аппаратах. Затем изображение либо оцифровывается и выводится на экран компьютера, либо распечатывается в «аналоговом» виде на пленке. В дальнейшем эти изображения анализирует врач-рентгенолог и выдает по ним заключение.
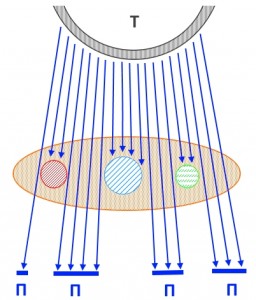
На рисунке – схема прохождения рентгеновских лучей через молочную железу (отмечена светло-коричневым цветом). Буквой Т отмечена рентгеновская трубка, П – участки пленки, подвергшиеся воздействию излучения. Таким образом, объемные образования (условно отмеченные кругами красного, синего и зеленого цветов) не пропускают (или пропускают в гораздо меньшей степени, чем жир) излучение, создавая эффект тени на рентгеновском снимке.
ЧТО ПОКАЗЫВАЕТ МАММОГРАФИЯ?
Молочная железа неоднородна по структуре, плотной соединительной ткани, жидкости и жировой ткани, а также включений кальция и металлов. Жировая ткань задерживает рентгеновские лучи в гораздо меньшей степени по сравнению с соединительной тканью, а жидкость (вода) непроницаема для рентгеновского излучения в еще большей степени. Кальцинаты непроницаемы для рентгеновского излучения практически на 100%. Таким образом, на маммограммах можно увидеть кисты, опухоли, кальцинаты в структуре молочной железы – говоря научным языком, оценить ее архитектонику.
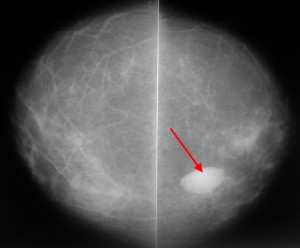
Пример маммограммы. Красной стрелкой отмечена тень неправильной формы (в виде «яйца», с ровными краями, четкими контурами, имеющая однородную структуру, плотная. Можно предположить, что данная тень обусловлена каким-либо жидкостным образованием – кистой. Однако нельзя полностью исключать также иное (мягкотканное, солидное) образование.
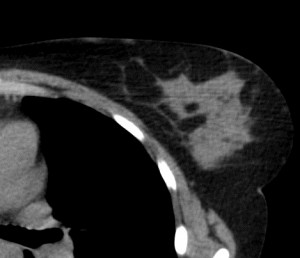
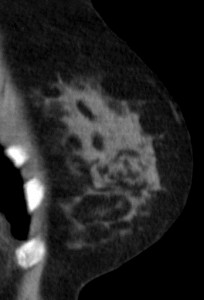
Для сравнения. На изображениях – КТ молочных желез. Посмотрите, насколько изображения отличаются от таковых на классических маммограммах.
КОГДА НУЖНО ДЕЛАТЬ МАММОГРАФИЮ?
Маммография может быть диагностической и выполняться с целью подтверждения уже установленного диагноза для оценки, например, размеров опухолевого узла, темпов его роста в сравнении с ранее выполненными снимками, а также профилактической – скрининговой. Профилактические исследования проводятся всем женщинам старше 40 лет, благодаря им возможно раннее выявление рака.
Диагностическую маммографию может порекомендовать врач УЗИ, гинеколог, хирург, онколог, маммолог – с целью уточнения природы изменений, выявленных им при мануальном исследовании, либо с помощью ультразвукового исследования. Маммограммы с диагностической целью делаются женщинам и мужчинам (!) независимо от возраста, главное – наличие объективных показаний, например, пальпируемого образования в молочной железе.
Профилактическую маммографию необходимо проходить всем женщинам, начиная с 40 лет, т. к. в этот период начинается изменение гормонального баланса, связанное с инволютивными процессами в яичниках. Кроме того, после 40 лет информативность рентгеновских снимков молочных желез гораздо выше, т. к. фиброзно-железистая ткань у женщин старшего возраста развита в меньшей степени, объемные образования не маскируются соединительной тканью, вследствие чего их лучше видно на рентгеновских изображениях.
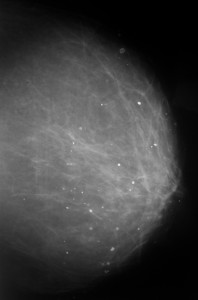
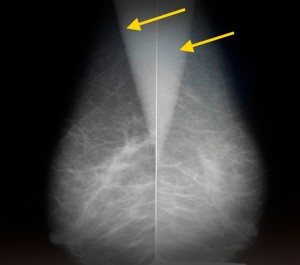
Слева — маммография после 60 лет, справа — у молодой женщины. Сравните изображения молочных желез на рентгеновских снимках. Если слева преобладает жировая ткань, и железа «прозрачна» для рентгеновских лучей, хорошо видны множественные плотные включения – кальцинаты, то слева из-за преобладания фиброзно-железистой ткани не видно практически ничего – высок риск пропустить опухоль.
КАК ЧАСТО НУЖНО ДЕЛАТЬ МАММОГРАФИЮ?
Маммография с профилактической целью выполняется 1 раз в год. Если при этом выявлено какое-либо объемное образование в молочной железе, возникает необходимость оценки изменений размеров и структуры данного образования в динамике за определенный период времени – как правило, через 3, 4 или 6 месяцев. При этом врач-рентгенолог может порекомендовать повторный снимок через обозначенный выше срок – с целью убедиться, что образование не меняет свой размер, структуру и форму. При наличии изменений можно заподозрить злокачественную опухоль.
Для маммографии, выполняемой с диагностической целью, периодичности исследований не существует. Можно делать столько снимков, сколько необходимо для того, чтобы прийти к какому-либо однозначному мнению – консенсусу между рентгенологом и маммологом-клиницистом. На практике это означает, что выполняется 4 снимка в стандартных проекциях, а также при необходимости – снимки в дополнительных проекциях (прицельные).
НА КАКОЙ ДЕНЬ ДЕЛАЕТСЯ МАММОГРАФИЯ
Важным является вопрос, на какой день после месячных делать маммографию. По рекомендациям Международного общества маммологов это исследование лучше выполнять в начале менструального цикла до овуляции – на 5-15 день цикла. В это время создаются лучшие условия для визуализации изменений (железы не такие плотные, и все объемные образования визуализируются лучше).
КАК ДЕЛАЕТСЯ МАММОГРАФИЯ?
Маммографическое исследование выполняется в двух проекциях для каждой железы. Вначале выполняются снимки в прямой краниокаудальной проекции. При этом молочная железа помещается на столик аппарата и прижимается сверху специальным устройством. Степень давления может быть высокой – это причина множественных жалоб пациенток на болезненное исследование. Обычно при этом требуется находиться в положении стоя, но для ослабленных женщин предусмотрены специальные сиденья – они нужны для того, чтобы пациентка не получила травму при внезапной потере сознания во время исследования.
Затем лаборант выполняет рентгеновский снимок одной либо обеих желез и приступает к исследованию во второй стандартной – медиолатеральной косой проекции. При этом руку пациентке необходимо согнуть в локте и поднять кверху, обхватив шею. Это необходимо для того, чтобы мягкие ткани конечности не создавали дополнительных теней на изображении.
Иногда врач-рентгенолог назначает снимки в дополнительных проекциях, если видит на полученных изображениях сомнительные изменения. В некоторых случаях необходимо пальпаторное исследование железы и подмышечной области – с целью локализации выявленного на снимке образования, оценки степени увеличения и структуры лимфатических узлов в подмышечной области.
КАК ПОДГОТОВИТЬСЯ К МАММОГРАФИИ?
Для маммографии не требуется специальная подготовка. Необходимо подойти к назначенному времени к рентгеновскому кабинету, при себе иметь сменную обувь, направление, полотенце либо простыню. После приглашения в кабинет необходимо назвать свои паспортные данные лаборанту – для внесения в базу данных. Затем нужно снять верхнюю одежду, обнажив молочные железы, подойти к маммографу и выполнять все указания лаборанта. Разумеется, нужно соблюдать правила гигиены и приходить на исследование, предварительно помывшись – уважайте персонал рентгеновского кабинета.
ВРЕДНА ЛИ МАММОГРАФИЯ?
Маммография – исследование, связанное с облучением молочных желез. Так как объем тканей, подвергающихся облучению, невелик, общее воздействие на организм минимально. В среднем, доза, полученная при одном маммографическом исследовании, составляет 0,03-0,1 мЗв, что схоже с лучевой нагрузкой при флюорографии. Доза зависит от следующих моментов: тип аппарата (у пленочных аппаратов доза выше, у современных цифровых — ниже), объем облученных тканей (чем больше объем – тем выше доза). В целом, маммография относится к исследованиям, сопровождающимся низкой лучевой нагрузкой – в отличие от КТ и некоторых других рентгеновских методов диагностики. Поэтому ответ на вопрос, сколько раз можно делать маммографию, может быть только один — столько, сколько понадобится для точной постановки диагноза. При этом врач, назначающий исследование, должен по возможности стремиться избегать дополнительной лучевой нагрузки и, в случае аналогичной информативности, предпочесть другие, неионизирующие, методы диагностики (УЗИ, МРТ молочных желез).
ОПИСАНИЕ МАММОГРАФИИ И ШКАЛА Bi-RADS
Сегодня при оценке молочных желез применяется классификация – шкала Bi-RADS. Что означает Bi-RADS? Согласно этой шкале, врач-рентгенолог при описании рентгенограмм выставляет определенную категорию изменений.
Если никаких патологических изменений не выявлено, рентгенолог пишет в заключении: Bi-RADS 1. Это означает норму.
Также могут быть выявлены изменения, не относящиеся к абсолютной норме, но допустимые, например, большие единичные кальцинаты, обызвествления стенок сосудов, распространенный фиброз, локальные участки фиброза, возрастная инволюция желез и преобладание в структуре железы жировой ткани. В таком случае рентгенолог может написать Bi-RADS 2. Это означает, что здесь также не о чем беспокоиться.
Так выглядят молочные железы пожилой женщины в норме. На изображении представлена медиолатеральная косая проекция – одна из стандартных. Желтыми стрелками отмечены тени грудных мышц. Обратите внимание, что преобладающая ткань – жировая, видны также множественные включения соединительной ткани в виде «тяжей». Железистой ткани практически не видно. Это является вариантом нормы для женщин старше 45 лет, находящихся в менопаузе и не принимающих гормональные средства.
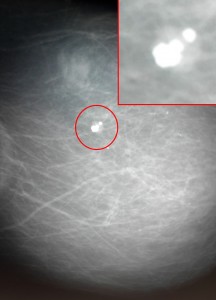
Фиброаденома на маммографии, требующая динамического наблюдения. Видно объемное образование в молочной железе, имеющее неоднородную структуру за счет включения кальция (молочно-белого цвета). Обычно так выглядят организованные фиброаденомы, и у врача-рентгенолога велик соблазн сделать уверенное заключение о доброкачественных изменениях. Однако, это неправильно. При выявлении подобных образований необходимо выставлять категорию Bi-RADS 3 и назначать дополнительно УЗИ либо контроль через 6 месяцев. Это поможет отличить фиброаденому от рака.
Если рентгенолог склоняется к мнению, что выявленные им изменения, скорее всего, обусловлены раком, он выставляет категорию Bi-RADS 4. Это означает, что, скорее всего, речь идет о злокачественной опухоли – чтобы точно удостовериться в ее природе, врач должен назначить биопсию и гистологическое исследование.
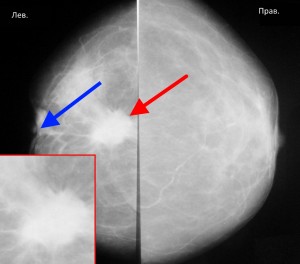
На маммограммах выявлено злокачественное новообразование в левой молочной железе. Оно имеет большие размеры – не менее 2 см в поперечнике, неправильную форму, «лучистые» края за счет опухолевого лимфангиита. Кроме образования, отмеченного красной стрелкой, имеет место еще один важный признак злокачественности – втяжение соска (синяя стрелка). В данном случае пациентке нужна биопсия для верификации опухоли, КТ грудной клетки с целью выявления метастазов в легкие и прорастания опухоли в грудную стенку, при их отсутствии – оперативное лечение (мастэктомия) с последующей химиотерапией, лучевой терапией.
Категория Bi-RADS 6 означает, что заболевание уже идентифицировано ранее, а пациентка обратилась с целью контроля.
Стандарт Bi-RADS на сегодняшний день является основным в мире. В России также все большее число маммологов переходит на классификацию Bi-RADS.
Если Вам выдали заключение по маммографии без указания категории по Bi-RADS, вы всегда можете получить Второе мнение по снимкам и получить квалифицированное описание по современным стандартам.
КОГДА ЖДАТЬ ЗАКЛЮЧЕНИЕ?
Результат может быть получен через несколько минут после исследования, а может – через несколько суток. Все зависит от загруженности врача. В то же время прослеживается следующая тенденция: в частных клиниках результат готовится быстрее.
При этом нужно понимать, что чем больше времени у врача на подготовку результата, тем более тщательный анализ маммограмм он может провести. Соответственно, и риск сделать ошибку становится меньше.
ВТОРОЕ МНЕНИЕ ПО МАММОГРАФИИ
Сегодня все чаще применяются консультации по системе Второго мнения (second opinion) — пересмотр результатов маммографии в специализированных центрах. Такая расшифровка маммографии является экспертной, ведь проводящий ее рентгенолог имеет большой опыт в диагностике рака молочной железы. Это бывает полезно при сомнительных или противоречивых результатах исследования. Встречаются случаи, когда сам пациент сомневается в выводах врача и хочет перепроверить заключение.
В России существует Национальная телерадиологическая сеть (НТРС) — служба консультаций рентгенологов, куда стекаются все спорные случаи из клиник разных городов России. Любой человек, прошедший маммографию, может перепроверить ее результаты, отправив снимки с диска для описания через сайт НТРС. Консультация осуществляется обычно в течение суток. По истечении этого времени пациент получает на почту официальное заключение с подписью врача.
Василий Вишняков, врач-радиолог
Маммография – «золотой стандарт» ранней диагностики рака молочной железы
Коварство злокачественных опухолей заключается в том, что они явно дают о себе знать, когда лучшее время для терапии уже упущено. Обнаружить патологически измененные клетки груди на доклинической стадии болезни можно при помощи маммографии. Она признана одним из самых действенных методов диагностики рака.
Виды исследования и применяемое оборудование
Рентгенологический метод обследования отличается высокой точностью, специфичностью, информативностью. Результаты маммографии молочных желез лежат в основе диагностики патологий органа.
Комплекс оборудования для проведения процедуры состоит из:
Устройства постоянно совершенствуются, современное оборудование позволяет выявить рак молочной железы в самом начале формирования опухоли из измененных клеток органа. Сегодня врачи обнаруживают на ранних стадиях до 96% патологий груди против 80%, диагностируемых 10 лет назад.
Радиологи используют мамморгафы двух видов:
Диагностика опухоли проводится несколькими способами, при необходимости сочетается с другими методиками. При РМЖ врач может применять следующие виды маммографического исследования МЖ:
Полностью безопасной маммографическую диагностику РМЖ назвать нельзя, однако современные аппараты позволяют проводить процедуру при минимальном лучевом воздействии на организм. Если соблюдать правила техники безопасности, периодичность манипуляций, они не нанесут вреда здоровью. Диагностическая ценность анализа очень высока.
Показания к проведению диагностики
Обследование грудных желез на маммографе может быть как профилактической, так и диагностической процедурой. Первые предназначены для раннего первичного выявления патологических изменений. Они показаны всем пациенткам старше 40 лет.
Молодым девушкам плановое маммографическое исследование проводят в следующих ситуациях:
Единственное противопоказание к манипуляции — беременность на любом сроке. Во время грудного вскармливания маммографическая процедура разрешена, но малоинформативна.
Внеочередное диагностическое обследование назначают при таких жалобах пациентки, как:
Иногда рентгенография груди помогает девушкам победить канцерофобию — навязчивый страх развития рака. Состояние, конечно, не провоцирует появление патологически измененного образования, однако, существенно снижает качество жизни женщины.
Обследование желательно проходить не чаще одного раза в год. Экстренные ситуации допускают увеличение числа маммографических процедур до трех за тот же период. Когда требуется более частый контроль, лучше использовать другие методы диагностики РМЖ (например, УЗИ).
Что показывает исследование на маммографе
Изучая снимок, врач анализирует всевозможные изменения тканей груди. Обращает особое внимание на опухолевые образования, а также кальцинаты — яркие пятнышки белого цвета. При помощи УЗИ найти их не представляется возможным.
Онкологи выделяют два типа кальцинозов:
Маммография выявляет доброкачественные образования:
Основным преимуществом маммографического метода аппаратной диагностики рака МЖ является возможность визуально оценить количество, структуру злокачественных клеток. Процедура часто является отправной точкой в выявлении болезней груди, помогает определить тактику лечения рака.
Как подготовиться к процедуре
Специальной подготовки манипуляция не требует. Достоверность исследования не зависит от работы пищеварительной системы, состава крови. Соответственно, отсутствуют рекомендации, запрещающие есть или пить перед процедурой.
В день проведения маммографии женщине желательно отказаться от использования антиперспирантов, тальков, прочих средств от пота. На снимках их остатки иногда отображаются темными пятнами, которые онколог может ошибочно принять за злокачественные образования. Перед процедурой девушка должна снять с шеи любые украшения, приподнять волосы.
Врач или лаборант предварительно опросят пациентку, убедятся, что женщина не беременна, уточнят фазу менструального цикла. Для получения максимально корректной расшифровки полученных данных, нужно принести результаты ранее проведенных обследований (УЗИ, МРТ, и прочих). Иные рентгенологические процедуры допустимо проходить минимум через сутки, чтобы не превышать лучевую нагрузку на организм.
Техника проведения манипуляции
Маммография проходит в рентгенкабинете. Женщина встает либо садится около аппарата (положение зависит от конструкции устройства). Молочные железы помещаются на специальную пластину, сверху прижимаются другой планкой.
Область талии девушки накрывается защитным свинцовым фартуком. Лаборант, врач выходят из кабинета, дистанционно активирует аппаратуру. Обследуются обязательно обе груди, даже когда подозрительные уплотнения обнаружены в одной из них.
При необходимости пациентке дополнительно делают снимки органа в косой или боковой проекции. Иногда требуется прицельная маммография — увеличенная рентгенография непосредственно тканей обнаруженного подозрительного образования, молочных протоков или долек органа. Манипуляция длится от 5 до 10 минут.
В течение нескольких часов после рентгенологического исследования молочной железы у женщины возможны болезненные ощущения в области воздействия, вызванные механическим сдавливанием железы пластинами во время процедуры. Это нормальное явление, которое проходит самостоятельно, без лечения.
Некоторое время, врач занимается расшифровкой данных обследования, затем женщина отправляется домой. Снимки тканей органа, а также описания к ним обычно можно получить через несколько минут после исследования. Результаты надо показать лечащему врачу для анализа ситуации, назначения лечения, дальнейшего наблюдения за вероятными злокачественными изменениями клеток органа.
Расшифровка результатов маммографии
Данные диагностики молочных желез выдаются в виде визуальных изображений с обозначением выявленных (или нет) отклонений от нормы. Особенности структуры тканей груди обозначаются буквами латинского алфавита:
Во время исследования молочной железы врач анализирует также непосредственно образования, если они присутствуют в груди. Оценку проводят по шкале BI-RADS. Она разделена на несколько категорий, обозначаемых цифрами, в зависимости от уровня вероятности развития рака молочной железы.
BI-RADS — 0
Обозначение используют, когда отклонения от нормы возможны, однако снимок недостаточно информативен.
Женщине назначают дополнительные обследования органа (например, УЗИ или повторную маммографию). Также проводят сравнительный анализ с данными предыдущих диагностических процедур, направленный на отслеживание изменений клеток груди.
BI-RADS — 1
Отрицательный результат исследования, железистая ткань в пределах нормы. Расшифровка свидетельствует об отсутствии злокачественных изменений. Груди симметричны, каких-либо подозрительных опухолей МЖ нет, как и дискомфортных ощущений у женщины.
BI-RADS — 2
Присутствие доброкачественных узлов. Результат тоже считается отрицательным, поскольку «говорит» об отсутствии признаков рака груди.
Данные исследования надо сохранить, чтобы врач имел возможность отслеживать динамику возможных злокачественных изменений образования.
BI-RADS — 3
К этой категории относятся опухоли, которые оказываются доброкачественными в 98% случаев, но однозначно не дифференцируются с раком.
Девушкам с такими результатами показано наблюдение у онколога, повторная маммография через полгода. Процедуру повторяют до тех пор, пока образование не стабилизируется, больной не будет поставлен точный диагноз. Процесс исследования тканей молочной железы может длится до двух лет.
Периодическая манипуляция позволяет женщинам с результатом BI-RADS — 3 избежать «лишних» биопсий. Помогает заметить негативные изменения клеток на начальной стадии развития болезни (когда вероятность перерождения составляет 20-30%), своевременно принять меры, направленные на купирование развития рака.
BI-RADS — 4
Обнаружено подозрительное новообразование. По степени вероятности малигнизации врачи делят результаты данной группы на три категории:
Для уточнения природы обнаруженной опухоли требуется проведение биопсии.
BI-RADS — 5
Расшифровка результата исследования свидетельствует о 95% вероятности появления злокачественного новообразования. Женщину обязательно направляют на биопсию.
BI-RADS — 6
Данная категория оценки диагностики устанавливается исключительно для рака молочной железы уже подтвержденного ранее проведенными обследованиями (например, гистологией).
Маммографическое исследование опухоли женщине в этом случае проводят для анализа ответа злокачественных клеток на проводимую терапию.
Диагноз «рак молочной железы» никогда не ставится на основе только маммографии.
Если результаты указывают на наличие злокачественной опухоли, паниковать не стоит. Они часто не соответствуют действительности. Для подтверждения рака молочной железы требуется проведение полного обследования. Также возможен ложноположительный результат, который объясняется особенностями строения молочной железы или новообразования. Ложный диагноз опровергается с помощью других анализов.
Ложноотрицательные результаты исследования МЖ тоже встречаются. Они гораздо опаснее неверных положительных результатов. Ткани железы выглядят без изменений, женщина успокаивается, прекращает диагностику РМЖ. Злокачественные клетки захватывают большие объемы органа, опухоль обнаруживается уже в запущенном состоянии.
Ложноотрицательные обследования получаются из-за:
Подобное случается с женщинами младше 30 лет. Это связано с тем, что у молодых девушек ткани груди имеют очень плотную структуру, плохо просматриваются. Особенность не считается отклонением от нормы, но затрудняет диагностику других патологий, включая РМЖ. Пациенткам указанной категории обычно рекомендуют другие виды обследования (например, УЗИ). Также информативность маммографии снижается при маленьком размере железы, неясном характере изменений ее структур. Рентгенологическое исследование не проводят дамам с установленными силиконовыми имплантами, которые не дают возможность осмотреть собственные железистые ткани.
Маммографический метод диагностики рака МЖ у женщин является очень точным, обладает высокой информативностью. Доказано, что манипуляция помогает обнаружить формирование различных опухолей на ранних стадиях в 86% случаев. Более половины первичных злокачественных образований выявляется при помощи маммографии на досимптомных стадиях, когда они не пальпируются. Врачи советуют пациенткам внимательно относиться к своему здоровью. При первых симптомах заболевания грудной железы обращаться к онкологу, даже если первоначальная диагностика дала отрицательный результат. Боятся, что обследование нанесет вред здоровью девушки, не нужно. Современные маммографы позволяют провести обследование с минимальной лучевой нагрузкой на организм.
Компания «Пациент менеджмент» на протяжении многих лет занимается организацией индивидуального медицинского обслуживания высокого качества.
За годы работы мы накопили статистику по ведущим зарубежным клиникам и готовы рекомендовать пациентам для лечения рака молочной железы 1 стадии только те медицинские центры, где действительно окажут наиболее эффективную помощь.