Фгдс с осмотром бсдк что такое
Лучший метод исследования большого дуоденального сосочка — интраоперационная холангиография. Если при интраоперационной холангиографии отмечается свободный пассаж рентгенеконтрастного вещества в даенадцатиперстную кишку и через узкий сегмент дистального отдела общего желчного протока, который может быть хорошо виден на рентгенограмме, инструментальное исследование фатерова сосочка выполнять не нужно. При наличии усиливающего экрана можно лучше оценить сфинктер Oddi и его функциональное состояние. Однако если необходимо производить холедохотомию для удаления конкрементов из общего желчного протока, обычно выполняют инструментальное исследование большого дуоденального сосочка, несмотря на его нормальное анатомическое строение и функцию, подтвержденные с помощью интраоперационной холангиографии.
Если при холангиографическом исследовании большого дуоденального сосочка выявлены анатомические и функциональные отклонения сфинктера Oddi и наличие ущемленных конкрементов, его инструментальная ревизия необходима.
Для исследования большого дуоденального сосочка безопаснее применять зонды, заостренные в форме оливы и сделанные из резины, пластика или шелка. Пластиковые или шелковые зонды являются полужесткими по сравнению с более мягкими резиновыми и более жесткими металлическими. Металлическими зондами можно пользоваться лишь в исключительных случаях, так как они могут травмировать общий желчный проток и большой дуоденальный сосочек. Если пользуются металлическими расширителями Bakes (несмотря на их название, так как они бьши изначально предназначены для расширения сосочка), их следует применять только только в качестве зондов, а не в качестве расширителей.
Принято считать, что дуоденальный сосочек не имеет стриктуры, если через него проходит расширитель Bakes диаметром 3 мм. Расширять сосочек совершенно не требуется, потому что, как правило, очень скоро он возвращается в прежнее состояние, а травма сосочка может вызвать его спазм, отек, гематому и даже разрыв. С другой стороны, попытки расширить сосочек силой могут привести к образованию опасных ложных ходов. Зонд, который легко прошел в двенадцатиперстную кишку, не следует без необходимости проводить несколько раз через фатеров сосочек для повторного подтверждения его проходимости. Этого вполне достаточно, для того чтобы его травмировать, что может вызвать спазм, отек и обтурацию.
В момент инструментального исследования фатерова сосочка необходимо установить, прошел ли исследующий инструмент через просвет сосочка или сосочек был вытолкнут этим инструментом. Для установления этих различий применяют следующие критерии оценки:
1. Если зонд прошел через просвет сосочка, он выпячивает стенку двенадцатиперстной кишки напротив него, производя впечатление, что почти перфорировал ее. Если используется металлический зонд, при этом появляется характерный блестящий металш-гческий оттенок, описанный Walzel в 1919 г. Признак Walzel не появляется, если зонд выталкивает сосочек вперед.
2. Если зонд прошел через сосочек, его конец свободно движется в просвете двенадцатиперстной кишки; этого не наблюдается, когда он выталкивает сосочек.
3. Если зонд проходит через сосочек, это обычно происходит на 4—5 см ниже уровня, на котором большой дуоденальный сосочек обнаружен.
4. При пальпации зонда устанавливают, что он не окружен тканью, а лежит свободно в просвете двенадцатиперстной кишки.
Выполняя ревизию дуоденального сосочка, необходимо помнить, что у некоторых пациентов просвет дистального общего желчного протока не соответствует просвету суженного сегмента (интрапариетальный сегмент). Просвет суженного сегмента имеет эксцентрическое или латеральное положение по отношению к сегменту общего желчного протока, который шире в диаметре и расположен над ним. В результате, когда зонд, легко проходя через дистальный отдел общего желчного протока, достигает суженного сегмента, расположенного латерально. он не входит прямо в просвет этого сегмента, а сталкивается с его стенкой. При этом хирург думает, что это сужение и является большим дуоенальным сосочком, что не совсем верно.
Фиброгастродуоденоскопия
Заведующий отделением, эндоскопист
При необходимости во время исследования врач удаляет полипы или берет образец слизистой оболочки (биопсию) для дальнейшего исследования. Дополнить ФГДС можно еще несколькими исследованиями.
Хелпил тест
Биохимический метод для выявления бактерии Helicobacter pylori. Во время ФГДС врач берет мелкий фрагмен слизистой и помещает его в устройство для экспресс-диагностики.
pH-метрия
Проводится для измерения кислотности с помощью специального зонда, который вводится через канал гастроскопа во время диагностики. Такое исследование не занимает много времени и не увеличивает продолжительность ФГДС.
С помощью такого оборудования наши врачи проводят дуоденосокпию — ФГДС с осмотром БСДК (большого сосочка двенадцатиперстной кишки), а также ЭРПХГ — удаление камней из желчных протоков.
ФГДС под наркозом
ФГДС под наркозом имеет ряд ограничений, поэтому решение об обезболивании нужно принимать после консультации с анестезиологом. Перед исследованием необходимо пройти минимальное дополнительное обследовани для проведения наркоза. Чтобы полностью восстановиться после наркоза, пациент проводит еще некоторое время под наблюдением медицинского персонала.
Точность результатов обследования зависит от соблюдения пациентом правил подготовки к ФГДС.
Только врач может назначить подходящий вид диагностики, который даст максимум информации о состоянии здоровья пациента при его заболевании. Поэтому УЗИ, несмотря на безопасность и безболезненность, лучше выполнять по рекомендации доктора.
Колоноскопия позволяет врачу оценить состояние всех отделов толстой кишки. Во время такой диагностики можно взять материал для биопсии, удалить полипы и при необходимости остановить кровотечение. Обследование безвредно и не заменяет другие методы исследования, а, наоборот, используется для комплексной диагностики в проктологии вместе с ректороманоскопией.
Ректороманоскопия — точный и информативный метод исследования прямой кишки и начального отдела сигмовидной кишки.
В медицинском центре «Медассист» в лечении органов желудочно-кишечного тракта применяется комплексный подход. Он включает в себя прием опытных врачей-гастроэнтерологов, работу лучевого, эндоскопического и физиотерапевтического отделений, а также полный спектр лабораторных обследований.
Подготовка к ФГДС желудка: памятка для пациента
ФГДС (фиброгастродуоденоскопия) — эндоскопическое исследование пищевода, желудка и двенадцатиперстной кишки с помощью фиброволоконной оптики (зонд, гастроскоп, эндоскоп). Этот метод диагностики является очень точным и эффективным, позволяет не только увидеть органы изнутри, но и дает возможность взять образец ткани.
Многие очень боятся данной процедуры. Но на самом деле все не настолько страшно, если правильно подготовиться к ФГДС.
Как проходит процедура ФГДС?
В особых случаях ФГДС могут проводить под наркозом (во сне), тогда все неприятные и болезненные ощущения исключены (но есть противопоказания).
Обследование ФГДС может длится примерно от 5 до 30 минут.
Что показывает ФГДС желудка
Гастроскопия позволяет получить максимально точную информацию о состоянии органов и тканей, наличии эрозий и различных образований. С помощью ФГДС можно выявить следующие проблемы:
Какие симптомы могут указывать на то, что следует записаться к гастроэнтерологу и, возможно, сделать ФГДС:
Подготовка к ФГДС
Правильная подготовка к ФГДС желудка включает в себя соблюдение диеты, голодание перед самой процедурой, а также моральную подготовку. Обо всем по порядку:
Диета для подготовки к ФГДС
За два дня до диагностики рекомендуется ограничить себя в тяжелой и вызывающей повышенное газообразование еде. Следует исключить из рациона:
От тяжелой еды желудок может просто не успеть очиститься, что ухудшит результаты исследования (вряд ли вы захотите проходить процедуру заново еще раз).
Что можно кушать при подготовке к ФГДС желудка?
Нужно употреблять в пищу еду, которая легко усваивается, например:
За сколько часов до ФГДС нельзя есть?
Последний прием пищи должен быть за 10-12 часов до диагностики, поэтому при подготовке к ФГДС желудка в первой половине дня (а обычно прием назначают утром) лучше ужинать примерно за 3-4 часа до сна.
При подготовке к ФГДС во второй половине дня нужно по-прежнему сохранять интервал в 10-12 часов, поэтому рассчитывайте время последнего приема пищи самостоятельно (возможно это будет ранним утром).
Можно ли пить воду перед ФГДС?
Пить воду можно вплоть до двух часов до процедуры. Следует исключить крепкий чай, кофе, газированные напитки.
Через сколько после ФГДС можно есть?
Кушать можно спустя два часа. Рекомендуем принимать легкую пищу в день обследования.
Что еще нельзя делать перед ФГДС:
Также нужно предупредить врача при наличии хронических патологий, аллергии на медицинские препараты и трудностях с носовым дыханием.
Подготовка к ФГДС под наркозом:
Обследование проходит под наркозом, если на то есть медицинские показания. Правила подготовки к ФГДС те же самые, к ним добавляется сдача анализов крови и отказ от железосодержащих и нестероидных противовоспалительных препаратов.
Можно ли беременным делать ФГДС:
Гастроскопия безопасна для беременных в том числе, противопоказаний нет. Единственное что может вызвать процедура — это небольшой стресс.
Как часто можно делать ФГДС
Обследование не несет никакого вреда здоровью, поэтому проводить его можно столько, сколько скажет лечащий врач. При гастрите или других патологиях возможно необходимость в гастроскопии увеличится до 3 раза в год (раз в 4-6 месяцев) для отслеживания динамики заболевания.
Гастроскопия – что это такое
Гастроскопией называется эндоскопическое исследование, которое проводится при помощи специального аппарата. Данная диагностическая процедура позволяет оценить состояние стенок желудка, выявить наличие или отсутствие патологий.
ЭГДС и гастроскопия
Многие пациенты, задаются вопросом, в чем разница между эзофагогастродуоденоскопией (ЭГДС) и гастроскопией. Обе процедуры выполняет врач-эндоскопист по одному принципу. В первом случае, обследование, которое иногда ещё называют фиброгастроскопией (ФГС), позволяет получить более подробную информацию о состоянии желудка и кишечника, потому что исследуются также и другие близлежащие органы – пищевод и двенадцатиперстная кишка. Второй вариант подразумевает преимущественно осмотр слизистой и эпителия желудка.
В зависимости от показаний гастроскопия бывает плановой или экстренной. Первая всегда спланирована заранее в целях диагностики или проведения терапевтического мероприятия. Вторая проводится для извлечения инородных предметов или остановки кровотечения.
Выделяют еще несколько разновидностей гастроскопии:
Для чего нужна гастроскопия
Исследование назначается для определения состояния здоровья пациента и выявления у него патологий пищеварительного тракта. Очень часто при разных болезнях клиническая симптоматика будет схожей.
Проведение диагностической процедуры показано при наличии определенных признаков:
С помощью гастроскопии можно обнаружить следующие заболевания:
Также, исследование используется врачами для того, чтобы прижигать очаги внутренних кровотечений.
Если вас беспокоит какая-то проблема со здоровьем, запишитесь на диагностику. Успех лечения зависит от правильно поставленного диагноза.
Кто дает направление
На процедуру направляет врач гастроэнтеролог. Перед обследованием необходимо сдать анализы. Среди них:
Подготовка к гастроскопии
Обследование относится к тем процедурам, которые плохо переносятся пациентами. Для ускорения процесса и облегчения состояния больного, необходима правильная предварительная подготовка. Рекомендации:
Из напитков разрешено употреблять лишь чистую воду, без газа. За три часа до манипуляции жидкость лучше исключить совсем.
На исследование следует приходить в комфортной одежде, не сковывающей движения. Если это государственное учреждение, то лучше взять полотенце и простынку. В частных клиниках обычно есть все необходимое.
Больно ли делать
Многие наслышаны о том, что это болезненная процедура. Действительно, гастроскопия желудка сопровождается дискомфортом. Заглатывание трубки часто провоцирует рвотный рефлекс, больной начинает нервничать и испытывать страх.
К счастью, у современного оборудования более тонкий зонд (около 4,5 мм). Кроме того, перед манипуляцией горло орошается лидокаином для устранения неприятных ощущений. При необходимости можно выполнить седацию с помощью обезболивающих и седативных средств. В редких случаях показан общий наркоз.
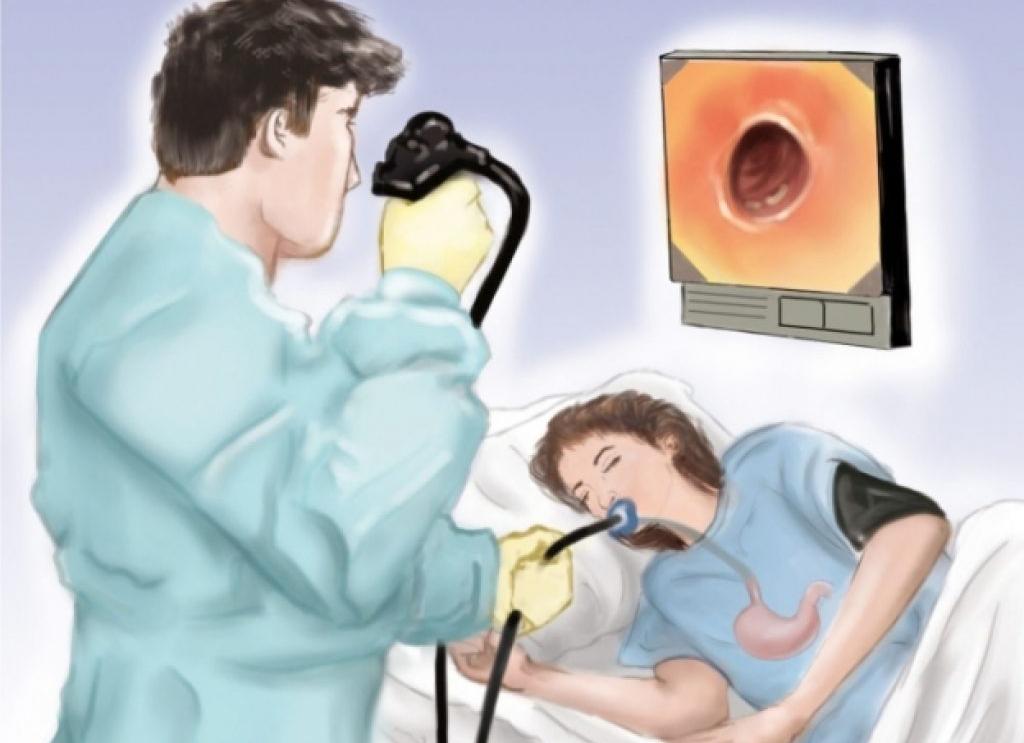
Как проводится
Гастроскопия проводится в специально оборудованном для этих целей кабинете, оснащенном всей необходимой аппаратурой.
Больной занимает на кушетке горизонтальное положение на левом боку с подогнутыми к груди коленями. Обязательно присутствует медицинская сестра, поддерживающая пациента. Она успокаивает его, придерживает руки при необходимости.
Врач обрабатывает ротовую полость антисептиком (лидокаином) и вставляет специальную капу. Она нужна для того, чтобы предотвратить поломку аппарата укусами. Манипуляция проводится с анестезией (по желанию больного или по показаниям) или без нее.
Далее, после глубокого вдоха через рот вводится гастроскоп. Это гибкий и тоненький шланг, оснащенный маленькой камерой на конце. Последняя нужна для выведения изображения на монитор. Также, вставляется слюноотсос, чтобы слюна не мешала процессу. Во время исследования дыхание должно быть глубоким, спокойным и равномерным.
Длительность процедуры – около 20 минут. При использовании общего наркоза, это время увеличивается до 60 минут.
Результаты готовы уже в тот же день. При взятии биопсии ответ приходит через несколько дней.
Противопоказания
Конечно, данное исследование позволяет врачу быстрее поставить верный диагноз. Но есть и противопоказания к его проведению. Среди них:
К относительным противопоказаниям относятся инфекционные заболевания, желудочные кровотечения, варикозное расширение вен пищевода, увеличенная щитовидная железа, беременность.
Осложнения
Гастроскопия не считается опасным исследованием. Но из-за врачебной некомпетентности или неправильного поведения больного во время процедуры, есть риск перфорации органов пищеварения. Другие побочные эффекты:
Гастроскопия через нос
Обследование проводится не только через рот, но и трансназально. Это необычный, но не менее эффективный способ. Зонд вводится через носовые ходы, проходит в пищевод и попадает в желудок. Многие пациенты предпочитают именно назальный метод, потому что им не нравится соприкосновение прибора с языком при проведении стандартного исследования. Соответственно, не возникает неприятных ощущений и рвотного рефлекса. Процедура проходит более комфортно. Продолжительность сеанса составляет всего 10-15 минут.
Трансназальная гастроскопия показана при подозрении на серьезные патологические процессы в желудке и кишечнике. Еще одно показание – наличие у пациента сверхчувствительности корня языка.
Гастроскопия с биопсией
Это двухэтапное исследование позволяет с максимальной точностью определить причину неприятных симптомов. Если во время процедуры специалист обнаруживает на слизистой патологические изменения, то он берет кусочек для проведения гистологического анализа (биопсии). Гастроскопию с биопсией назначают сразу при обнаружении новообразования.
При подозрении на язву или гастродуоденит берется соскоб со слизистой на определение хеликобактера. Полученное содержимое исследуется в лаборатории на предмет наличия бактерий рода Хеликобактер пилори.
С эндоУЗИ
Это новое направление в современной эндоскопии. Уникальный метод сочетает в себе ультразвуковое исследование и гастроскопию. Позволяет не только определить состояние стенок желудка, но и изучить региональные лимфатические узлы, наличие или отсутствие в них метастазов. Длительность манипуляции – от 40 до 80 минут, в зависимости от области сканирования.
Своевременная и правильная диагностика – залог эффективного лечения. Гастроскопия– одна из необходимых процедур для выявления серьезных и опасных заболеваний желудочно-кишечного тракта.
Данная статья размещена исключительно в познавательных целях, не заменяет приема у врача и не может быть использована для самодиагностики.
Комплексное лечение дисфункций большого дуоденального сосочка
Рассмотрены классификация, клиническая картина и клинические типы дисфункции большого дуоденального сосочка (БДС), методы диагностики, включая дифференциальную диагностику функциональных и органических поражений сфинктера БДС, и подходы к лечению.
An examination was provided on classification, clinical picture and clinical types of dysfunction of major duodenal papilla (MDP), the methods of diagnostics, including differential diagnostics of the functional and organic failures of sphincter MDP, and approaches to the treatment.
Дисфункции большого дуоденального сосочка (БДС) — функциональные заболевания, проявляющиеся нарушением механизмов расслабления и сокращения сфинктера Одди с преобладанием повышения тонуса и спазма (гипермоторная, гиперкинетическая) или расслабления и атонии (гипомоторная, гипокинетическая), без органических и воспалительных изменений, вызывающие нарушение поступления желчи и панкреатического сока в двенадцатиперстную кишку.
Дискинезия желчных протоков обычно возникает в результате нарушения нейрогуморальной регуляции механизмов расслабления и сокращения сфинктеров Одди, Мартынова–Люткенса и Мирицци. В одних случаях преобладают атония общего желчного протока и спазм сфинктера Одди вследствие повышения тонуса симпатического отдела вегетативной нервной системы, в других — гипертония и гиперкинезия общего желчного протока при расслаблении упомянутого выше сфинктера, что связано с возбуждением блуждающего нерва. В клинической практике чаще встречается гипермоторная дискинезия. Причина — психогенное воздействие (эмоциональные перенапряжения, стрессы), нейроэндокринные расстройства, воспалительные заболевания желчного пузыря, поджелудочной железы, двенадцатиперстной кишки. Дисфункции БДС часто сочетаются с гипермоторными и гипомоторными дискинезиями желчного пузыря.
Классификация:
1. Дисфункция по гипертоническому типу:
2. Дисфункция по гипотоническому типу (недостаточность сфинктера Одди):
Клиника:
Клинические типы дисфункции БДС:
1. Билиарный (встречается чаще): характерны боли в эпигастрии и правом подреберье, иррадиирующие в спину, правую лопатку:
2. Панкреатический — боли в левом подреберье, иррадиируют в спину, уменьшаются при наклоне вперед, не отличаются от болей при остром панкреатите, могут сопровождаться повышением активности панкреатических ферментов при отсутствии причин (алкоголь, желчнокаменная болезнь):
3. Смешанный — боли в эпигастрии или опоясывающие, могут сочетаться с признаками как билиарного, так и панкреатического типа дисфункции.
Диагноз «гипертония сфинктера Одди» ставят в случаях, когда фаза закрытого сфинктера длится дольше 6 мин, а выделение желчи из общего желчного протока замедлено, прерывисто, иногда сопровождается сильной коликообразной болью в правом подреберье.
Недостаточность БДС — чаще всего бывает вторичной, у больных желчнокаменной болезнью, хроническим калькулезным холециститом, вследствие прохождения конкремента, воспаления поджелудочной железы, слизистой двенадцатиперстной кишки, при дуоденальной непроходимости. При дуоденальном зондировании сокращается фаза закрытого сфинктера Одди менее 1 мин или отмечается отсутствие фазы закрытия сфинктера, отсутствие тени желчного пузыря и протоков при холецистохолангиографии, заброс контрастного вещества в желчные протоки при рентгеноскопии желудка, наличие газа в желчных протоках, снижение показателей остаточного давления при холангиоманометрии, уменьшение времени поступления радиофармпрепарата в кишку менее 15–20 мин при гепатобилисцинтиграфии.
Диагностика
1. Трансабдоминальная ультрасонография. Ультразвуковой скрининговый метод обследования занимает ведущее место в диагностике дискинезий (табл.), позволяет с высокой точностью выявить:
Ультразвуковые признаки дискинезий:
2. Ультразвуковая холецистография. Дает возможность исследовать моторно-эвакуаторную функцию желчного пузыря в течение 1,5–2 часов от момента приема желчегонного завтрака до достижения первоначального объема. В норме через 30–40 мин после стимуляции желчный пузырь должен сократиться на 1/3–1/2 объема. Удлинение латентной фазы более 6 мин свидетельствует об усилении тонуса сфинктера Одди.
3. Динамическая гепатобилисцинтиграфия. Основана на регистрации временных показателей пассажа короткоживущих радионуклидов по билиарному тракту. Позволяет оценить поглотительно-выделительную функцию печени, накопительно-эвакуаторную функцию желчного пузыря (гипермоторная, гипомоторная), проходимость терминального отдела общего желчного протока, выявить обструкцию желчных путей, недостаточность, гипертонус, спазм сфинктера Одди, стеноз БДС, дифференцировать органические и функциональные нарушения при помощи пробы с Нитроглицерином или Церукалом. При гипертонусе сфинктера Одди отмечается замедление поступления препарата в двенадцатиперстную кишку после желчегонного завтрака. Этот метод наиболее точно позволяет установить тип дискинезии и степень функциональных нарушений.
4. Фракционное хроматическое дуоденальное зондирование. Дает информацию о:
5. Гастродуоденоскопия. Позволяет исключить органические поражения верхних отделов желудочно-кишечного тракта, оценить состояние БДС, поступление желчи.
6. Эндоскопическая ультрасонография. Позволяет более четко визуализировать терминальный отдел общего желчного протока, БДС, головку поджелудочной железы, место впадения вирсунгова протока с целью диагностики конкрементов, дифференциальной диагностики органических поражений БДС и гипертонуса.
7. Эндоскопическая ретроградная холангиопанкреатография. Метод прямого контрастирования желчных путей, позволяет выявить наличие конкрементов, стеноз БДС, расширение желчных путей, произвести прямую манометрию сфинктера Одди, играет большое значение в дифференциальной диагностике органических и функциональных заболеваний.
8. Компьютерная томография. Позволяет выявить органическое поражение печени и поджелудочной железы.
9. Лабораторная диагностика. При первичных дисфункциях лабораторные анализы не имеют отклонений от нормы, что имеет значение для дифференциальной диагностики. Транзиторное повышение уровня трансаминаз и панкреатических ферментов может отмечаться после приступа при дисфункции сфинктера Одди.
Лечение
Основная цель — восстановление нормального оттока желчи и панкреатического сока в двенадцатиперстную кишку.
Основные принципы лечения:
1) нормализация процессов нейрогуморальной регуляции механизмов желчевыделения — лечение неврозов, психотерапия, устранение гормональных расстройств, конфликтных ситуаций, отдых, правильный режим питания;
2) лечение заболеваний органов брюшной полости, которые являются источником патологических рефлексов на мускулатуру желчного пузыря и желчных протоков;
3) лечение дискинезии, которое определяется ее формой;
4) устранение диспептических проявлений.
Лечение при гипертонической форме дискинезии
1. Устранение невротических расстройств, коррекция вегетативных нарушений:
4. Прокинетики: Церукал (метоклопрамид) — 10 мг 3 раза в сутки за 1 час до еды.
5. Одестон (гимекромон) — обладает спазмолитическим действием, расслабляет сфинктер желчного пузыря, желчных протоков и сфинктер Одди, не влияя на моторику желчного пузыря — 200–400 мг 3 раза в сутки в течение 2–3 недель.
Лечение при гипотонической форме дискинезии
2. Холеретики — стимулируют желчеобразовательную функцию печени:
3. Оказывающие спазмолитическое и желчегонное действие:
4. Холекинетики — повышают тонус желчного пузыря, снижают тонус желчных путей:
6. «Слепой тюбаж» — дуоденальное зондирование и дуоденальное промывание с теплой минеральной водой, введение 20% раствора сорбита, что уменьшает или устраняет спазм сфинктеров, усиливает отток желчи — 2 раза в неделю.
Одестон эффективен в случаях одновременного наличия гипомоторной дисфункции желчного пузыря и гипермоторной дисфункции сфинктера Одди. При сочетании гиперкинетической, нормокинетической дисфункции желчного пузыря и гиперкинетической дисфункции сфинктера Одди эффективность терапии Но-шпой достигает 70–100%. При сочетании гипокинетической дисфункции желчного пузыря и гиперкинетической сфинктера Одди показано назначение Церукала или Мотилиума, возможно в сочетании с Но-шпой. При сочетании гипермоторной дисфункции желчного пузыря и гипомоторной сфинктера Одди эффективно назначение экстракта артишоков 300 мг 3 раза в сутки.
Спазмолитики являются основным медикаментозным средством для лечения гипертонических, гиперкинетических дисфункций желчного пузыря и сфинктера Одди при остром болевом приступе и болях в межприступный период. Миотропные спазмолитики оказывают целенаправленное воздействие на гладкую мускулатуру всей желчевыводящей системы. Результаты многочисленных исследований показали, что дротаверин (Но-шпа) является препаратом выбора из группы миотропных спазмолитиков, позволяет купировать болевой синдром, восстановить проходимость пузырного протока и нормальный отток желчи в двенадцатиперстную кишку, устранить диспептические нарушения. Механизм действия — ингибирование фосфодиэстеразы, блокирование Ca2+-каналов и кальмодулина, блокирование Na+-каналов, в результате снижение тонуса гладкой мускулатуры желчного пузыря и желчных протоков. Лекарственные формы: для парентерального применения — ампулы 2 мл (40 мг) дротаверина, для приема внутрь — 1 таблетка препарата Но-Шпа (40 мг дротаверина), 1 таблетка препарата Но-Шпа форте (80 мг дротаверина).
Преимущества препарата Но-Шпа:
Таким образом, обзор результатов многочисленных клинических исследований свидетельствует, что Но-шпа является эффективным препаратом для быстрого купирования спазмов и болей при гипертонических, гиперкинетических формах дискинезии желчного пузыря и сфинктера Одди.
Литература
А. С. Воротынцев, кандидат медицинских наук, доцент
ГБОУ ВПО Первый МГМУ им. И. М. Сеченова Минздравсоцразвития России, Москва






_500.gif)



