Фето фетальный синдром что это
Частота сопутствующих ВПС в этой группе детей значительно превышает среднюю в популяции, составляя около 7%. Особенно высока выявляемость пороков среди близнецов-реципиентов (12%); наиболее частым из них является легочный стеноз (4,8—9,6%).
Естественное течение синдрома фето-фетальной трансфузии.
До 90% беременностей заканчиваются преждевременными родами. В 25% случаев один из близнецов (чаще донор) погибает внутриутробно. Еще 10% умирают вскоре после рождения. Более половины родившихся детей нуждаются в искусственной вентиляции легких. У 13% имеются внутрижелудочковые кровоизлияния III—IV степени или перивентрикулярная лейкомаляция. У близнецов-доноров в 10% случаев развивается почечная недостаточность, приводящая к смерти около 60% из них.
Среди выживших детей высок процент поражений центральной нервной системы (задержка речи и умственного развития, детский церебральный паралич).
Выраженная гипертрофия миокарда в выводном отделе правого желудочка может приводить к снижению потока крови через желудочек и легкие, что сопровождается нарушением их развития и прогрессированием легочного стеноза вплоть до атрезии клапана.
Клиническая симптоматика синдрома фето-фетальной трансфузии.
У новорожденного, перенесшего синдром фето-фетальной трансфузии в качестве донора, можно отметить бледность, тахикардию, нарушения периферической циркуляции. Тяжесть состояния близнеца-реципиента в большинстве случаев бывает обусловлена полицитемией, гипербилирубинемией, сердечной недостаточностью. Разница в массе тела между новорожденными превышает 15%. При внутриутробной гибели одного из близнецов у выжившего ребенка высока опасность развития ДВС-синдрома и почечной недостаточности.
У новорожденных с синдромом фето-фетальной трансфузии нередко выявляется артериальная гипертензия. Причиной этого у бывших доноров может быть активация ренин-ангиотензиновой системы в ответ на хроническую гипово-лемию. Причиной гипертензии у реципиентов может быть повышение в плазме уровня эндотелина-1 — потенциального сосудосуживающего вещества. Так как увеличенный уровень ренина может передаваться от донора к реципиенту, это вносит дополнительный вклад в дисфункцию сердечно-сосудистой системы у последнего.
Лечение синдрома фето-фетальной трансфузии.
Основная терапия проводится во внутриутробном периоде. В качестве вариантов лечения используют периодический декомпрессионный амниоцентез, создание сообщения между оболочками, лазерную фотокоагуляцию плацентарных анастомозов, перевод беременности в моноплодную. Это позволяет повысить выживаемость для отдельных плодов до 65—90%.
При лечении близнецов-доноров используют 10% раствор глюкозы, эритроцитарную массу и препараты железа. Близнецам-реципиентам показаны заменные переливания свежезамороженной плазмы для снижения гематокрита.
Артериальная гипертензия новорожденных и легочный стеноз лечатся по соответствующим принципам.
— Вернуться в оглавление раздела «Кардиология.»
Фето фетальный синдром что это
Трансфузионный фето-фетальный синдром возникает при монохориальной диамниотической беременности двойней и характеризуется несбалансированным обменом крови между системами плацентарной циркуляции двух плодов, который происходит через внутриплацентарные сосудистые анастомозы. Это может вызвать ухудшение состояния плодов вследствие диссоциации их развития вплоть до наступления гибели как «донора», так и «реципиента». Синдром впервые был описан F. Schatz в 1875 году.
Синонимы. «Соединенная» двойня. Этиология. Внутриплацентарные сосудистые анастомозы.
Риск рецидива. Неизвестен, но очень низок, учитывая незначительный шанс повторного развития монохориальной диамниотической двойни.
Распространенность. Фето-фетальная трансфузия осложняет развитие монохориальной двойни примерно в 13% случаев и в 17% является причиной перинатальной смертности при многоплодной беременности.
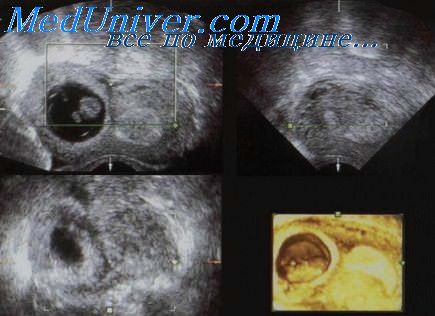
Диагностика. Эхографические критерии для установления диагноза синдрома фето-фетальной трансфузии основываются на обнаружении монохориального типа плацентации и визуализаци разделяющей плодовместилища амниотической мембраны, наличия одинакового пола у обоих плодов, развития во втором триместере беременности многоводия у плода-«реципиента» и маловодия у плода-«донора», при отсутствии других причин аномального изменения объема околоплодных вод, а также на основании выраженной диссоциации их развития.
Достоверным различием для установления диссоциации считается разница на уровне 20% и более между фетометрическими параметрами близнецов.
Другие признаки, которые могут наблюдаться, включают отсутствие визуализации мочевого пузыря у плода-«донора» и увеличение объема мочевого пузыря плода-«реципиента», патологические показатели систоло-диастолического отношения при допплерометрическом исследовании кровотока в артериях пуповины, водянку или застойную сердечную недостаточность любого из близнецов (чаще регистрируется у плода-«реципиента»). Более легкие формы синдрома бывает трудно диагностировать вследствие отсутствия единых критериев, однако при обнаружении различий в объеме околоплодных вод следует заподозрить наличие фето-фетального трансфузионного синдрома.
Патогенез. В тех случая, когда разделение эмбрионов происходит до 3-го дня после оплодотворения, образуется два плода с отдельными плацентами. Если разделение происходит в сроки между 4-м и 7-м днями, то формируется общая для двух плодов плацента с двумя амниотическими полостями. В тех случаях, когда деление эмбриобласта происходит после 8-го дня, то у близнецов имеются общая плацента и общая амниотическая полость (монохориальная моноамниотическая двойня).
Разделение после 12-го дня приводит к формированию неразделившихся близнецов. Если два плода имеют одну плаценту, между их системами циркуляции возникают сосудистые анастомозы, которые могут быть трех типов: вено-венозные, артериоартериальные и артериовенозные. Если имеется сбалансированный обмен крови, то фетофетальной трансфузии не происходит даже в случаях, когда имеются множественные внутриплацентарные сосудистые соединения.
Плаценты при беременности, осложненной фетофетальным трансфузионным синдромом, имеют меньшее количество анастомозов, которые преимущественно бывают одиночными и имеют выраженный артериовенозный тип по сравнению с плацентами при двойнях без трансфузионного синдрома. Если происходит перераспределение крови, то у близнеца-«донора», или «насоса», возникает гиповолемия вследствие потери крови.
В результате плацентарной недостаточности развивается гипоксия, которая является причиной задержки внутриутробного развития. Снижение перфузии почек приводит к маловодию. Этот последний признак, когда он проявляется в тяжелой форме, создает классическую эхографическую картину, характерную для «соединенных» близнецов: амниотическая полость плода-«донора» становится слишком маленькой, амниотическая оболочка непосредственно прилегает к поверхности его тела, и он начинает выглядеть «зажатым» мышечными стенками матки. Гиперволемия с повышенной перфузией почек приводит к многоводию у плода-«реципиента».
Поскольку отсутствует потеря белков и клеточных компонентов из их систем циркуляции, то под воздействием разницы коллоидного осмотического давления вода проникает из материнского сосудистого русла через плаценту, поддерживая тем самым порочный круг развития гиперволемии, полиурии и гиперосмолярности, что приводит к застойной сердечной недостаточности, водянке и многоводию.
При наиболее тяжелых формах установление диагноза не должно вызывать затруднений: единая плацента, выраженное многоводие плода-«реципиента», окруженный стенками матки плод-«донор» сосниженной двигательной активностью и явные признаки диссоциации их развития.
Менее тяжелые формы, как уже упоминалось, диагностировать значительно сложнее вследствие отсутствия единых критериев, однако подозрение о фето-фетальной трансфузии должно возникать во всех случаях, когда обнаруживаются различия в количестве околоплодных вод в амниотических полостях независимо от наличия различий между массами плодов. Было показано, что разница гемоглобина в крови, определяемая путем выполнения кордоцентеза у близнецов, превышающая 2,4 г/дл, соответсвует наличию трансфузионного синдрома.
Фето-фетальный трансфузионный синдром (ФФТС)
Фето-фетальный трансфузионный синдром (ФФТС)
Естественная эволюция синдрома в большинстве случаев подразумевает высокую смертность во время беременности или родов. Ранняя диагностика и своевременное лечение ФФТС очень важны, так как они позволяют сохранить большинство этих беременностей.
В настоящее время нет известных генетических рисков или других факторов, таких как болезни, лекарства, токсины и т. д., влияющих на возникновение ФФТС у беременной женщины. ФФТС возникает из-за того, что два плода разделяют плаценту и устанавливают связь между своими кровеносными сосудами, через которые они обмениваются собственной кровью несбалансированным образом.
При многоплодной монохориальной беременности каждый плод имеет большую часть плаценты, которая уникальна для каждого из них. Но между ними есть общая зона. Это похоже на два дерева, которые были посажены близко друг к другу и соединены своими корнями. У плода эти соединения образуются из артерий и вен, проходящих через плаценту, и называются сосудистыми анастомозами. Через эти связи плоды передают кровь друг другу.
В 85–90% случаев монохориальной беременности этот обмен крови между младенцами сбалансирован на протяжении всей беременности. То есть каждый плод «посылает» другому примерно то же, что «получает» от своего брата. Но в 10-15% наблюдается дисбаланс в обмене.
В какой-то момент один плод начинает отдавать крови больше, чем получает. Этот дисбаланс может быть настолько важным, что в конечном итоге приводит к проблеме, известной нам как ФФТС. Следовательно, хотя связи между плодами существуют почти у всех однояйцевых близнецов, только у части из них возникает ФФТС.
Если не лечить, ФФТС имеет очень плохой прогноз для обоих плодов. Смертность составляет почти 100%, и в большинстве случаев если доходит до родов то они очень преждевременны, и у новорожденных наблюдается высокий риск серьезных послеродовых осложнений и отдаленных последствий.
ФФТС обнаруживается с помощью ультразвукового исследования. Во многих случаях он проявляется быстро. По этой причине при монохориальной беременности обязательно проходить ультразвуковое обследование каждые 2 недели.
Ультразвук позволяет наблюдать характерные признаки ФФТС:
Иногда наблюдается несоответствие размеров обоих плодов, и если это так, реципиент обычно крупнее донора. Но это не является критерием для ФФТС и не должно использоваться для диагностики.
Это очень малоинвазивное лечение беременной женщины, и обычно пациентку можно выписать на следующий день после вмешательства. В глобальном масштабе можно переломить ситуацию и перейти от почти 0% выживаемости к выживанию хотя бы одного из двух близнецов примерно в 80% случаев.
Ранняя диагностика, опыт работы центра и продолжительность операции являются ключевыми факторами для обеспечения наилучших результатов.
Госпитализация беременной женщины, как правило, продлится 1-2 дня, а затем потребуются еженедельные контрольные осмотры с посещением и УЗИ, а также необходимость поддерживать относительный отдых дома до конца беременности с небольшой физической активностью, особенно в первые 3-4 недели после вмешательства. Обычно роды происходят между 34 и 36 неделями беременности.
Во время беременности вы получаете поддержку медсестер, специализирующихся в области медицины плода, не только на техническом уровне, но и эмоционально. Кроме того, в госпитале мы можем познакомить вас с другими семьями, которые прошли через такой же опыт. Этот опыт очень положительный и помогает гуманизировать и понять проблему гораздо более интуитивно и без трудностей, которые иногда могут возникнуть при получении только технической информации от медицинского персонала.
Мы являемся одной из команд с самым большим хирургическим опытом в мире, мы провели более 2 000 фетоскопий по поводу осложнений многоплодной монохориальной беременности.
Наши хирурги являются одними из пионеров фетальной хирургии ФФТС в Европе и мире, и они были частью экспертных групп, которые определили используемые в настоящее время диагностические критерии. Доктор Эдуард Гратакос провел первое лечение этого заболевания в Испании.
Мы опубликовали в многочисленных исследованиях нашу статистику и время хирургического вмешательства, которое является одним из самых низких среди опубликованных в медицинской литературе, что также связано с лучшими результатами и очень низким уровнем осложнений. В настоящее время, по крайней мере для одного из двух плодов и в группах ФФТС с наилучшим прогнозом, мы достигли уровня выживаемости близкого к 95%
Мы усовершенствовали методику эндоскопической хирургии ФФТС, интегрировав инструменты и технологии навигации и робототехники, которые обеспечивают большую точность и скорость во время операции, сокращая количество связанных осложнений.
Фето-фетальный трансфузионный синдром ( Синдром фето-фетальной трансфузии )
Фето-фетальный трансфузионный синдром (ФФТС) – это тяжелое осложнение многоплодной монохориальной беременности, при которой из-за анастомозов в сосудистой сети плаценты возникает дисбаланс кровотока у плодов. Проявлениями служит диспропорциональность развития близнецов, многоводие в пузыре «рецепиента» при маловодии у «донора», ряд серьезных пороков развития обоих плодов, их внутриутробная гибель. Диагностика производится на основании картины ультразвуковых исследований, эхокардиографии и допплерографии, выполняемых обычно во второй половине беременности. Для сохранения беременности осуществляют лазеркоагуляцию плацентарных анастомозов, периодическое амниодренирование, окклюзию пуповины более пострадавшего плода для сохранения другого.
МКБ-10
Общие сведения
Причины
Морфологической предпосылкой для развития фето-фетального трансфузионного синдрома является наличие в хорионе анастомозов между сосудистыми сетями обоих плодов. При монохориальной беременности они выявляются в 60-90% и могут быть поверхностными и глубокими. Поверхностные вено-венозные и артерио-артериальные анастомозы способны транспортировать кровь в обоих направлениях (в зависимости от давления) и выравнивают объемы крови между близнецами. Строение глубоких анастомозов таково, что артериальная кровь, поступающая в котиледон плаценты из системы одного ребенка, переходит в венозную сеть другого. Предполагается, что превалирование количества глубоких сосудистых соединений в хорионе над числом поверхностных и становится причиной появления синдрома.
Факторы, приводящие к возникновению большего количества глубоких анастомозов, на сегодняшний момент неизвестны. Предполагается, что они возникают из-за патологии формирования плаценты «донора», в результате чего сосудистое сопротивление в ней растет, и формируются шунты, связывающие его с сосудами «реципиента». Обсуждается возможность влияния позднего разделения близнецов, тератогенных факторов, недостаточного кровоснабжения матки женщины. Выяснение точных причин ФФТС осложняется поздней диагностикой этого состояния и непредсказуемостью его появления.
Патогенез
Считается, что возникновение фето-фетального трансфузионного синдрома может произойти на разных сроках вынашивания, причем позднее возникновение осложнения благоприятней в прогностическом отношении. Иная точка зрения заключается в том, что предпосылки для ФФТС возникают еще на этапе разделения плодов (4-12 дни гестации), а выраженность и срок появления дальнейших нарушений зависит от количества глубоких анастомозов и степени дисбаланса кровообращения близнецов. Первоначально возникает простой переток крови от «донора» к «реципиенту», который не отражается на скорости развития и других характеристиках обоих плодов.
Уменьшение объема циркулирующей крови у близнеца-донора постепенно приводит к явлениям плацентарной недостаточности – внутриутробной гипоксии, задержке развития. Нарушается работа почек и снижается выделение мочи, что становится причиной уменьшения объемов мочевого пузыря и появления маловодия. Последний фактор оказывает влияние на скорость развития тканей легких, замедляя формирование дыхательной системы. При отсутствии лечения происходит внутриутробная гибель плода по причине гипоксии и тяжелого недоразвития основных органов и систем.
Классификация
Выделяют несколько степеней развития фето-фетального трансфузионного синдрома, основываясь на тяжести состояния плодов и разнице их основных показателей (КТР, объем околоплодных вод). По мере прогрессирования ФФТС нарушения беременности нарастают таким образом, что каждая стадия включает в себя патологии всех предыдущих этапов заболевания. Современная классификация выделяет пять стадий развития синдрома:
Стадийность ФФТС не имеет четкой привязки к сроку беременности – при неблагоприятном и раннем развитии осложнения признаки 1-й стадии могут выявлять на 14-17 неделе. В акушерстве при синдроме считается важной границей срок в 25 недель гестации, так как появление нарушений ранее часто приводит к прерыванию беременности даже при лечении. Нередко принимается решение о сохранении только одного (более жизнеспособного) ребенка, тогда врачебное вмешательство может производиться в ущерб его близнецу.
Симптомы
Субъективных проявлений ФФТС не имеет, его обнаруживают при скрининговых ультразвуковых исследованиях. Беременные с такой патологией чаще, чем в норме, имеют гипертонус матки и другие состояния, угрожающие прерыванием вынашивания ребенка. Ряд исследователей допускает, что значительная часть самопроизвольных абортов при многоплодной беременности обусловлена ФФТС до его обнаружения. Осложнения патологии (внутриутробная смерть) могут проявляться болью в животе и груди, профузным маточным кровотечением либо появлением кровянистых выделений из влагалища. На поздних сроках признаком гибели близнецов является прекращение их движений (замирание).
Осложнения
Диагностика
Обнаружение ФФТС происходит при плановом УЗИ беременной, уже при выявлении монохориальной многоплодной беременности женщина вносится в группу риска. УЗИ-признаки заболевания обнаруживаются после 16-й недели (крайне редко – после 11-12-й), затем для подтверждения диагноза и мониторинга состояния плодов назначают дополнительные методы исследования. С их помощью определяют прогностические перспективы фето-фетального трансфузионного синдрома и собираются данные для возможного лечения.
Лечение ФФТС
Консервативное лечение ангиопротективными средствами и препаратами для коррекции микроциркуляции признано неэффективным и может использоваться только в качестве вспомогательной терапии. Аналогичной позиции специалисты придерживаются и в отношении гормональных (препараты прогестерона) и других лекарств, использующихся в акушерстве для сохранения беременности. Увеличивают выживаемость как минимум одного близнеца только методы фетальной хирургии:
Прогноз
Фето-фетальный трансфузионный синдром характеризуется неблагоприятным прогнозом – при отсутствии лечения и регулярного наблюдения у акушера-гинеколога это состояние практически всегда приводит к гибели плодов и самопроизвольному прерыванию беременности. Результативность хирургического вмешательства зависит от многих факторов: стадии развития ФФТС, срока беременности, наличия или отсутствия сопутствующих патологий у женщины. Довольно часто лечебные меры приходится производить в ущерб более пострадавшему ребенку для сохранения другого. Профилактика развития синдрома не разработана, так как неизвестны причины его возникновения.
Фето фетальный синдром что это
Сочетанные аномалии фето-фетального синдрома. Перерастяжение матки вследствие многоводия может индуцировать преждевременные роды, излитие околоплодных вод, отслойку плаценты, дыхательные нарушения и боли в животе. Гибель одного из плодов может вызвать эмболию (синдром близнецовой эмболии) и нарушения коагуляции крови у живого плода, а также другие осложнения, такие как неврологические, кардиологические и почечные расстройства, которые встречаются у таких новорожденных.
Еще одним состоянием, которое может привести к ложному диагнозу, является дихориальная беременность с близким расположением двух плацент и наличием задержки внутриутробного развития у одного из плодов. Это состояние можно установить при обнаружении разного пола близнецов или путем гистологического исследования плацент после родов.
Прогноз. В тех случаях, когда заболевание манифестирует во втором триместре беременности, имеется более высокий риск перинатальной заболеваемости и смертности. Внутриутробная гипоксия, преждевременные роды, антенатальная гибель одного из плодов (обычно «донора») с последующей гибелью или развитием гипоксических последствий (вследствие синдрома близнецовой эмболии) у выжившего плода являются наиболее широко распространенными осложнениями, которые необходимо выявлять при ведении подобных беременностей.
Отсутствие конечной диастолической скорости кровотока в артерии пуповины у плода-«донора» в сочетании с пульсирующим характером кровотока в вене пуповины у плода-«реципиента» обычно указывает на неблагоприятный прогноз. Водянка или признаки застойной сердечной недостаточности каждого близнеца также ассоциируются с угрожающим прогнозом. Такие признаки чаще отмечаются у плода-«реципиента».
Акушерская тактика. Поскольку эффективность имеющихся методов терапии все еще противоречива, учитывая высокий уровень смертности (который может достигать 100%), когда принимается решение о тактике ведения беременности, возникает необходимость инвазивного лечения.
Оно заключается в проведении серии амниоцентезов для дренирования с целью уменьшения многоводия у плода-«реципиента» и, что стало применяться в последнее время, в проведении аблации (коагуляции) сосудистых анастомозов на поверхности плаценты с помощью YAG-лазера под контролем фетоскопии, а также перевязки пуповины.
С момента установления диагноза и до родов рекомендуется проведение интенсивного еженедельного наблюдения путем кардиотокографии с оценкой результатов нестрессового теста в чередовании с определением биофизического профиля плодов.