Ферментопатия что это такое у взрослых
Синонимы синдрома ферментопатии. Химические пороки развития. Молекулярные болезни. Болезни ферментативной недостаточности. Врожденные аномалии обмена. «Врожденные ошибки обмена» (Garrod).
Определение синдрома ферментопатии. Групповое обозначение различных заболеваний, вызываемых (врожденным) отсутствием, недостаточностью или функциональной бездеятельностью (блокадой) определенного фермента или ферментативной системы. Встречаются как гетерозиготные, так и гомозиготные носители ферментативного дефекта. У последних ферментативная блокада является полной, у первых снижение соответствующей ферментативной активности достигает примерно половины нормальных показателей. В подобных случаях можно допустить, что дефект того или иного фермента не сопровождается какими-либо клиническими проявлениями в связи с компенсаторной активностью сохранившихся ферментов.
В патогенетическом отношении различают следующие типы ферментопатий в зависимости от характера ферментативного дефекта и его влияния на организм:
Тип I. Клинические признаки являются прямым следствием недостаточности или отсутствия биологически важного фермента.
Тип II. В результате ферментативной блокады скапливается физиологический субстрат, его концентрация в крови и (вторично) в моче резко увеличивается. Это вещество не оказывает повреждающего клетки действия, но его высокая концентрация в моче приводит к образованию камней.
Тип III. Физиологический субстрат, застаивающийся в результате ферментативных расстройств, в нефизиолсгических концентрациях действует токсически (а) или нарушает клеточный обмен веществ (б) в результате его отложений в клетках.
Тип IV. Многие вещества, состоящие в основной цепи, образуют в боковых цепях следы других продуктов расщепления, которые не оказывают влияния на обменные процессы. При блокаде основной цепи эти вещества меняются качественно и количественно и приобретают токсические свойства. Это наблюдается в тех случаях, когда отсутствует нормальный ферментативный механизм, который благодаря быстрому устранению побочных продуктов предотвращает их патологическое действие. Развивающаяся таким путем вторичная ферментопатическая недостаточность также может быть относительной, в частности, в тех случаях, когда первичный дефект основной ферментативной цепи способен захватывать избыточные количества побочных продуктов.
Тип V. Субстрат, скапливающийся в результате ферментативной блокады, образует токсические побочные продукты. Речь может идти лишь о таких веществах, для потенциального развития которых в клетке требуется необходимое воздействие ферментов.
Основные синдромы ферментопатий, известные в настоящее время
Тип I:
1. S. McArdle
2. Альбинизм
3. S. Rathbun
4. Анемия сидероахрестическая
5. S. Cooley и S. Rietti —Greppi—Micheli
6. Анемии ферментопенические гемолитические (первичного типа)
7. Метгемоглобинемия ферментопатическая
8. Оратацидурия
9. Идиопатические формы S. Dressier
10. S. Pendred
Тип II:
1. Оксалоз
2. Ксантинурия
3. Пентозурия
Тип III:
а) 1. S. Foiling
2. S. Ahornsirup
3. Галактоземия
4. Непереносимость фруктозы
5. S. Takahara
б) 1. S.v. Gierke:
— Форма I (печеночно-почечная форма)
— Форма II (S. Pompe)
— Форма III
— Форма IV
2. S. Crigler—Najjar
3. Недостаточность аргинин-янтарной кислоты
4. Цистатионурия
Тип IV:
1. Алкаптонурия
2. Адрено-генитальный синдром
Тип V:
1. S. Hartnup
2. Синдромы порфирии (S. Gunther I, синдром острой порфирии и синдром хронической порфирии)
Формы ферментопатий, не поддающиеся точной классификации и локализации
1. S. Wilson.
2. S. Troisier — Hanoi—Chauffard (гемохроматоз).
3. S. Abderhalden—Fanconi.
4. Синдром цистинурии.
5. Синдром несахарного диабета.
6. Почечный сахарный диабет.
7. Различные синдромы меллитурии.
8. Синдромы дефектопротеинемии.
9. Синдромы гемоглобинопатии.
10. Синдром недостаточности сахарозы.
11. Синдром врожденн ой недостаточности лактозы.
12. Синдром недостаточности пиридоксина.
13. Многочисленные болезни отложений и синдромы липидоза.
14. S. Lowe.
15. S. Gilbert—Lereboullet.
16. S. Greenfield. 17. S. Bernard.
18. Синдром амавротической идиотии.
19. S. Bessman—Baldwin.
20. Синдромы ферментопатического слабоумия.
21. S. Refsum.
22. S. Riley—Day.
23. S. Rowley—Rosenberg.
24. S. Silvestroni—Bianco.
25. S. Stein—Leventhal.
26. Синдромы тромбопатии.
27. S. Alexander.
28. Синдром анальбуминемии.
29. S. Bloom.
30. Синдром цитруллинурии.
31. Синдромы непереносимости дисахарида.
32. S. Glanzmann.
33. Синдром глюкоглицинурии.
34. Синдром глицинурии.
35. Синдром гликокола.
36. Синдром фавизма.
37. Синдром гистидинемии.
38. Синдром гомоцистинурии.
39. S. Hooft.
40. Синдром гидроксипролинемии.
41. Синдром гипераммонемии и др.
Этиология и патогенез. В большинстве случаев аутосомные рецессивно-наследственные расстройства с вариабельной пенетрантностью. Врожденные ферментативные дефекты развиваются благодаря тому, что нарушения генетической информации, связанные с микромолекулой ДНК хромосом, переносятся на РНК микросом. Последние влияют на нормальную и патологически измененную генетическую информацию в то время, как образуется фермент, способствующий специфической проводимости в клетки.

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
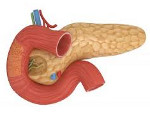
Ферментная недостаточность поджелудочной железы
Ферментная недостаточность поджелудочной железы – это ограниченная секреция либо низкая активность панкреатических ферментов, приводящая к нарушению расщепления и всасывания питательных веществ в кишечнике. Проявляется прогрессивным похудением, метеоризмом, анемией, стеатореей, полифекалией, диареей и полигиповитаминозом. Диагностика основана на лабораторных методах исследования внешней секреции поджелудочной железы, проведении копрограммы, определении уровня ферментов в кале. Лечение включает терапию основного заболевания, нормализацию поступления нутриентов в организм, заместительное введение ферментов поджелудочной железы, симптоматическое лечение.
МКБ-10
Общие сведения
Ферментная недостаточность поджелудочной железы – одна из разновидностей пищевой интолерантности, которая развивается на фоне угнетения внешнесекреторной панкреатической деятельности. Оценить частоту экзокринной недостаточности ПЖ в популяции не представляется возможным, так как исследования, посвященные этому состоянию, практически не проводятся, а частота выявления ферментной недостаточности гораздо выше, чем, например, хронических панкреатитов.
Тем не менее, недостаточность выработки панкреатических ферментов является серьезным состоянием, способным привести к выраженному истощению и даже смерти пациента при отсутствии адекватного лечения. Практические изыскания в области гастроэнтерологии направлены на разработку современных ферментных препаратов, способных полностью заместить экзокринную функцию поджелудочной железы и обеспечить нормальное течение процессов пищеварения.
Причины
Первичная панкреатическая недостаточность связана с поражением поджелудочной железы и угнетением ее экзокринной функции. К причинам формирования первичной панкреатической недостаточности относят:
При вторичной форме патологии ферменты вырабатываются в достаточном количестве, однако в тонком кишечнике инактивируются либо их активация не происходит. Вторичная ферментная недостаточность поджелудочной железы развивается при:
Патогенез
Классификация
Недостаточность экзокринной функции поджелудочной железы может быть:
Абсолютная ферментная недостаточность поджелудочной железы обусловлена угнетением секреции ферментов и бикарбонатов на фоне уменьшения объема паренхимы органа. Относительная недостаточность связана со снижением поступления панкреатического сока в кишечник из-за обтурации просвета протоков поджелудочной железы камнем, опухолью, рубцами.
Симптомы ферментной недостаточности
В клинической картине ферментной недостаточности поджелудочной железы наибольшее значение имеет синдром мальдигестии (угнетение пищеварения в просвете кишечника). Непереваренные жиры, попадая в просвет толстого кишечника, стимулируют секрецию колоноцитов – формируется полифекалия и диарея (стул жидкий, увеличен в объеме), кал имеет зловонный запах, цвет серый, поверхность маслянистая, блестящая. В стуле могут быть видны непереваренные комочки пищи.
Мальдигестия протеинов приводит к развитию белково-энергетической недостаточности, проявляющейся прогрессирующим похудением, дегидратацией, дефицитом витаминов и микроэлементов, анемией. На продолжающуюся потерю веса большое влияние оказывает соблюдение диеты с ограничением жиров и углеводов, а также боязнь приема пищи, формирующаяся у многих пациентов с хроническим панкреатитом.
Нарушения моторики желудка (тошнота, рвота, изжога, чувство переполнения желудка) могут быть связаны как с обострением панкреатита, так и с опосредованным влиянием экзокринной панкреатической недостаточности за счет нарушения гастро-интестинальной регуляции, развития дуодено-гастрального рефлюкса и др.
Диагностика
Основное значение для выявления ферментной недостаточности поджелудочной железы имеют специальные тесты (зондовые и беззондовые), часто комбинирующиеся с ультразвуковыми, рентгенологическими и эндоскопическими методами. Зондовые методики являются более дорогостоящими и причиняют пациентам дискомфорт, однако и результаты их более точные. Беззондовые тесты дешевле, спокойнее переносятся больными, но они дают возможность определить панкреатическую недостаточность только при значительном снижении или полном отсутствии ферментов:
Кроме того, определить уровень панкреатической секреции можно и косвенными методами: по степени поглощения плазменных аминокислот поджелудочной железой, путем качественного анализа копрограммы (будет повышено содержание нейтральных жиров и мыла на фоне нормального уровня жирных кислот), количественного определения в кале жира, фекального химотрипсина и трипсина, эластазы-1.
Инструментальные методы диагностики (рентгенография органов брюшной полости, МРТ, КТ, УЗИ поджелудочной железы и гепатобилиарной системы, ЭРХПГ) используются для выявления основного и сопутствующих заболеваний.
Лечение ферментной недостаточности поджелудочной железы
Лечение экзокринной панкреатической недостаточности должно быть комплексным, включать коррекцию нутритивного статуса, этиотропную и заместительную терапию, симптоматическое лечение. Этиотропная терапия направлена, в основном, на предотвращение прогрессирования гибели паренхимы ПЖ.
Диетотерапия
Коррекция пищевого поведения заключается в исключении употребления алкоголя и табакокурения, увеличении количества белка в рационе до 150г/сут., сокращении количества жиров как минимум вдвое от физиологической нормы, приеме витаминов в лечебных дозировках. При выраженном истощении может потребоваться частичное либо полное парентеральное питание.
Медикаментозная терапия
Основным методом лечения ферментной недостаточности поджелудочной железы является пожизненный заместительный прием ферментов с пищей. Показания к заместительной ферментной терапии при панкреатической недостаточности: стеаторея с потерей более 15 г жира в стуки, прогрессирующая белково-энергетическая недостаточность.
Наибольшей эффективностью на сегодняшний день обладают микрогранулированные ферментные препараты в кислотоустойчивой оболочке, заключенные в желатиновую капсулу – капсула растворяется в желудке, создавая условия для равномерного перемешивания гранул препарата с пищей. В ДПК, при достижении уровня рН 5,5, содержимое гранул высвобождается, обеспечивая достаточный уровень панкреатических ферментов в дуоденальном соке. Дозировки препаратов подбираются индивидуально, в зависимости от тяжести заболевания, уровня панкреатической секреции. Критериями эффективности заместительной терапии и адекватности дозировок ферментных препаратов является увеличение веса, уменьшение метеоризма, нормализация стула.
Прогноз и профилактика
Прогноз при панкреатической недостаточности обусловлен выраженностью основного заболевания и степенью поражения паренхимы поджелудочной железы. Учитывая тот факт, что ферментная недостаточность поджелудочной железы развивается при гибели значительной части органа, прогноз обычно сомнительный. Предупредить развитие данного состояния можно путем своевременной диагностики и лечения заболеваний поджелудочной железы, отказа от приема алкоголя, курения.
Ферментопатия
Патологические состояния организма, вызванные полным отсутствием выработки ферментов или функциональной недостаточностью органов, ответственных за их синтез, называют ферментопатия. Лечение данной патологии должно производиться только под контролем лечащего врача. Самолечение недопустимо!
Препараты при ферментопатии
Ферментопатия: классификация
По происхождению ферментопатии делятся на два основных вида:
По типу нарушения синтеза и обмена выделяют следующие основные виды ферментопатий:
Причины ферментопатии
Ферментопатия бывает врожденная и приобретенная. Наследственная ферментопатия возникает в результате мутации структурных генов.
Причинами возникновения приобретенных ферментопатий могут быть:
В ряде случаев ферментопатия у взрослых или детей проявляется в виде болезни (альбинизм, фенилкетонурия, диабет и ряд других). Иногда ферментопатия у взрослых становится причиной снижения защитных свойств организма, что делает его восприимчивым к различным патологическим изменениям.
Ферментопатия: симптомы
Наследственные ферментопатии проявляются либо сразу после появления малыша на свет либо в первые годы жизни (это зависит от степени патологических изменений). Характерно, что чем раньше появляются клинические признаки, тем тяжелее протекает ферментопатия у детей.
Помимо этого симптомами ферментопатии в зависимости от того, каких именно ферментов не хватает организму, могут быть:
Диагностика ферментопатии
Современная наука научилась диагностировать наследственные ферментопатии при помощи скринингового тестирования, благодаря чему появилась возможность начать раннее лечение заболевания, еще до появления тяжелых симптомов, что улучшает прогноз.
Возможно проведение дородового диагностирования ферментопатий. В этом случае делается специальный прокол и берется для исследования околоплодная жидкость, в которой определяют содержание того или иного фермента. Некоторые виды ферментопатий диагностируют при помощи методик генной инженерии.
Иногда поставить правильный диагноз довольно сложно, так как не для всех видов ферментопатий разработаны соответствующие диагностические методики.
Ферментопатия: лечение
Основным методом терапии ферментопатий является диета. В первую очередь из рациона пациента исключают непереносимые продукты, что сразу приводит к улучшению состояния больного.
Заместительная ферментная терапия, к сожалению, не дает особого эффекта. Если в анамнезе пациента имеются заболевания эндокринной системы, то назначается гормональное лечение.
Если у ребенка диагностируют непереносимость лактозы, то из рациона исключается молоко (в том числе коровье, козье, сгущенное, сухое), а также кисломолочные продукты. Для кормления малыша назначают специальные смеси, где лактоза содержится в минимальных количествах или полностью отсутствует.
При целиакии исключают из рациона продукты, богатые глютеном (большинство круп, макаронные и хлебобулочные изделия). Кроме этого под запретом находятся колбасы, мясные и рыбные консервы, которые могут содержать в своем составе продукты переработки злаков.
Рацион больного в этом случае должен включать в себя масла, яйца, молочные продукты, мясо, фрукты, ягоды, овощи.
Если состояние пациента ухудшается и становится тяжелым, возникают обезвоживание, дистрофия, то лечение проводят в условиях стационара. Обычно в таких случаях показано назначение парентерального питания в виде внутривенного введения питательных растворов.
При кишечной форме муковисцидоза главной целью терапии является нормализация процесса пищеварения. Если заболевание протекает тяжело, сопровождается обезвоживанием, токсикозом, то показано назначение водно-чайной паузы.
Пациент должен пить много жидкости (зеленый чай, растворы глюкозы, Рингера, Регидрон). Молоко и соки под запретом. В случае необходимости возможно
внутривенное введение питательных растворов. При обострении заболевания показан прием поливитаминов и гормональных препаратов.
В нашем интернет магазине Вашему вниманию предлагаются следующие средства для лечения ферментопатии, которые можно использовать в составе комплексной терапии данного заболевания:
Перед применением того или иного препарата необходимо проконсультироваться с лечащим врачом.
Правильно подобранная диета и дополнительные мероприятия в виде лечебной гимнастики, витаминотерапии, массажа улучшают состояние пациента и делают более благоприятным прогноз заболевания.
При вовремя начатом лечении ферментопатия у детей не вызывает отставание в умственном или физическом развитии, но придерживаться ряда ограничений в питании им придется всю жизнь.
Профилактика ферментопатии
Действенных методов профилактики наследственной ферментопатии на сегодняшний день не существует. Приобретенная ферментопатия, симптомы и способы лечения которой описаны выше, может быть предотвращена. Для того чтобы свести вероятность развития ферментопатии к минимуму необходимо соблюдать следующие рекомендации:
Когда желудку и кишечнику не хватает ферментов
Основным инструментом пищеварения являются ферменты, именно они выполняют всю основную работу. Логично, что при их недостатке процесс пищеварения нарушается, и организм начинает нам сообщать о проблемах, сигнализируя различными симптомами. Такие привычные всем симптомы как изжога, тяжесть в животе, боль, метеоризм, диарея или запор – являются прямым указанием на проблемы с пищеварением.
Ферменты поджелудочной железы – виды и функции
Пора узнать, что представляют собой ферменты, и как они влияют на пищеварение. Ферменты поджелудочной железы – это белковые комплексы или катализаторы, основной задачей которых является расщепление питательных веществ на простые, легкоусвояемые соединения. Таким образом, организм легко усваивает все необходимые элементы и витамины.
Какие ферменты вырабатывает поджелудочная железа и какие у них функции?
Особо интересно то, что организм может регулировать выработку тех или иных ферментов в зависимости от характера потребляемой пищи. То есть, если вы потребляете много хлебобулочных изделий, то упор в выработке будет сделан на амилазе, если потребляется жирная пища, то поджелудочная железа отправит в кишечник больше липазы.
Кажется, что работа полностью налажена, и сбоев быть не может. Но сбои случаются и достаточно часто: слишком тонкий механизм работы, который легко нарушить. Даже большой приём пищи с преобладанием жиров может сломать систему, и поджелудочная железа не сможет обеспечить нужное количество ферментов.
Появление проблем с пищеварением
Мы выяснили, что проблемы с пищеварением могут возникать из-за недостатка ферментов. Существует два основных механизма, при которых организму не хватает ферментов поджелудочной железы. В первом варианте проблема с выработкой ферментов кроется в самой поджелудочной железе, т.е. сам орган функционирует неправильно.
Во втором варианте нарушаются условия, при которых ферменты могут правильно работать. Подобное возможно в результате изменения кислотности среды кишечника, например, при воспалении или при изменении стандартной температуры окружения (36-37° С). Воспалительный процесс в кишечнике может возникать при различных состояниях: кишечные инфекции, аллергические реакции (пищевая аллергия, атопический дерматит).
Основные признаки нехватки ферментов поджелудочной железы
Выявить недостаток ферментов достаточно просто. Ключевыми симптомами являются тяжесть после еды, чувство распирания в животе и дискомфорт в животе. Нередко эти симптомы сопровождаются вздутием, урчанием, метеоризмом, диареей. Чаще всего такие симптомы могут возникать в рядовых ситуациях: при употреблении тяжелой, жирной пищи или при переедании, когда удержаться от множества вкусных блюд попросту не удалось. В этом случае не стоит бояться неполадок с поджелудочной железой или других заболеваний ЖКТ. Поджелудочная железа просто не справляется с большим объемом работы, и ей может потребоваться помощь.
Если нехватка ферментов и проблемы с пищеварением сохраняются длительное время, то это не остается незаметным для организма. Симптомы могут усугубляться и носить уже не эпизодический, а регулярный характер. Постоянная диарея дает старт авитаминозу, могут развиваться: белково-энергетическая недостаточность и обезвоживание во всем организме. Может наблюдаться значительное снижение массы тела. Помимо этого при тяжелых стадиях могут наблюдаться следующие симптомы недостатка ферментов поджелудочной железы 8 :
Поддержание пищеварения и лечение ферментной недостаточности
При проблемах с пищеварением могут помочь ферментные препараты (чаще они называются препаратами для улучшения пищеварения), основная задача которых компенсировать нехватку собственных ферментов в организме. Не зря такая терапия называется «ферментозаместительная». Критически важно, чтобы ферментный препарат максимально точно «имитировал» физиологический процесс.
На сегодняшний момент существуют различные препараты для улучшения пищеварения. Как же ориентироваться в многообразии средств и сделать правильный выбор?
Эффективный ферментный препарат должен соответствовать следующим критериям 5,6 :
Синдром мальабсорбции и недостаточности пищеварения
Недостаточности всасывания синдром (мальабсорбции синдром) — симптомокомплекс, возникающий вследствие расстройства всасывания в тонкой кишке. Нередко сочетается с синдромом недостаточности пищеварения. Различают первичный и вторичный синдром недостаточности всасывания.
Причина возникновения синдрома недостаточности всасывания — наследственные нарушения структуры слизистой оболочки кишечной стенки и генетически обусловленная кишечная ферментопатия. Механизм развития вторичного синдрома недостаточного всасывания — приобретенные структурные изменения слизистой оболочки тонкой кишки. При острых и подострых состояниях основное значение имеет нарушение внутрикишечного переваривания пищевых продуктов и ускоренный пассаж содержимого по кишечнику, при хронических — дистрофические и атрофически-склеротические изменения слизистой оболочки кишки, укорочение и уплощение ворсин и крипт, резкое сокращение числа микроворсинок, развитие фиброзной ткани в стенке кишки с нарушением в ней кроволимфотока, нарушение процессов пристеночного пищеварения. Все перечисленные изменения приводят к недостаточному поступлению в организм продуктов гидролиза белков, жиров, углеводов, а также минеральных солей и витаминов через кишечную стенку
Симптомы, течение. Характерны постепенное истощение больного, расстройство всех видов обмена веществ (белкового, жирового, витаминного, водно-солевого), дистрофические изменения во внутренних органах с постепенно возникающими нарушениями их функций, а также постоянная стеаторея, креаторея и амилорея. Развивается гипо-протеинемия, в основном за счет альбуминов, гипохолестеринемия, гипокапьциемия, умеренная гипогликемия. При гипопротеинемии ниже 40–50 г/л возникают гипопротеинемические отеки. Характерны симптомы полигиповитаминоза, остеопороз, анемия, трофические изменения кожи, ногтей, прогрессирующая атрофия мышц, явления полигландулярной недостаточности, общая слабость, в тяжелых случаях — психические расстройства, ацидоз, кахексия.
Лабораторные методы позволяют определить гипопротеинемию, гипохолестеринемию, гипогликемию и другие нарушения как следствие недостаточного всасывания в кишечнике.
При копрологическом исследовании отмечается повышенное выделение непереваренных пищевых веществ, а также продуктов их ферментативного расщепления. Энтеробиопсия выявляет атрофические изменения слизистой оболочки проксимальных отделов тонкой кишки. Для исследования процессов всасывания используются разнообразные специальные методы, йодкалиевая проба, пробы с D-ксилозой, галактозой, каротином, фолиевой кислотой, тест на всасывание железа, методы с применением меченных радиоактивными изотопами казеина, альбумина, олеиновой кислоты, метионина, глицина, витамина В12, фолиевой кислоты и других веществ.
Течение зависит от характера основного заболевания и возможности его излечения. В тяжелых неизлечимых случаях прогноз неблагоприятный.
Лечение Проводят лечение основного заболевания. Симптоматическая терапия включает парентеральное питание, введение витаминов, плазмы, белковых гидролизатов, раствора глюкозы, питательные кишечные клизмы, коррекцию нарушений электролитного обмена.
Профилактика. Предупреждение и своевременное лечение заболеваний, протекающих с синдромом недостаточного всасывания.
Недостаточности пищеварения синдром — симптомокомплекс, характеризующийся неоушением пищеварения в желудочно-кишечном тракте. Различают нарушения преимущественно полостного пищеварения (диспепсии) и пристеночного пищеварения, а также смешанные формы синдрома недостаточности пищеварения.
Этиология, патогенез. Диспепсия возникает вследствие некомпенсированной недостаточности секреторной функции желудка, внешнесекреторной функции поджелудочной железы, желчевыделения, обусловленных различными причинами, нарушения пассажа химуса по желудочно-кишечному тракту (стазы, застой в результате стенозирования или сдавления кишки или резкое ускорение вследствие усиленной перистальтики); имеют значение кишечные инфекции, дисбактериоз, алиментарные нарушения (чрезмерная пищевая нагрузка, преимущественно белковой, жировой или углеводистой пищей, прием большого количества бродильных напитков). Диспепсия может быть функциональной, но чаще является следствием заболеваний органов пищеварения. Характеризуется неполным расщеплением пищевых веществ, активным размножением бактериальной флоры в кишечнике с расселением ее и в проксимальные отделы тонкой кишки, развитием дисбактериоза, более активным, чем в норме, участием бактерий в ферментативном расщеплении пищевых продуктов с образованием ряда токсических продуктов (аммиак, индол, низкомолекулярные жирные кислоты и др.), вызывающих раздражение слизистой оболочки кишки, усилением перистальтики и симптомами интоксикации организма вследствие их всасывания и поступления в кровь.
Диспепсия желудочная наблюдается при ахлоргидрии и ахилии, длительныхдекомпенсированных стенозах привратника, атрофическом гастрите, раке желудка. Характеризуется ощущением тяжести, давления или распирания в эпигастральной области после еды, частой отрыжкой воздухом, пищей, нередко кислой или с тухлым неприятным запахом, неприятным вкусом во рту, тошнотой, снижением аппетита. Нередки ахилические поносы, метеоризм.
Диспепсия кишечная наблюдается при недостаточности внешнесекреторной функции поджелудочной железы, хронических воспалительных заболеваниях тонкой кишки и т. д. Характеризуется ощущениями вздутия живота, урчания и переливания в кишечнике, обильным выделением газов, поносом с гнилостным или кислым запахом каловых масс (редко запором). Для копрологического исследования характерны стеаторея, амилорея, креаторея, китаринорея. При рентгенологическом исследовании отмечается ускоренный пассаж бариевой взвеси по тонкой кишке. Исследования внешнесекреторной функции поджелудочной железы, аспирационная энтеробиопсия, определение энтерокиназы и щелочной фосфатазы в кишечном соке позволяют уточнить причину кишечной диспепсии. Исследование гликемической кривой с пероральной нагрузкой крахмалом и радиоизотопное исследование с триолеатглицерином, подсолнечным или оливковым маслом позволяют оценить степень нарушения полостного пищеварения. Важное значение имеет изучение микрофлоры кишечника (см. Дисбактериоз).
Лечение. В первую очередь лечение основных заболеваний. Симптоматическая терапия: при поносе — диета №4 на 2–5 дней, а затем №46; дополнительно ферментные (панкреатин, абомин, фестал и др.), вяжущие препараты, карболен.
Недостаточность пристеночного пищеварения наблюдается при хронических заболеваниях тонкой кишки, сопровождающихся дистрофическими, воспалительно-склеротическими изменениями ее слизистой оболочки, нарушениями структуры ворсинок и микроворсинок и уменьшением их количества, нарушениями кишечной перистальтики (энтериты, спру, кишечная липодистрофия, экссудативная энтеропатия и пр.).
Симптомы те же, что при диспепсии кишечной и синдроме недостаточности всасывания. Диагноз устанавливают путем определения активности ферментов (амилазы, липазы) при последовательной десорбции их в гомогенатах кусочков слизистой оболочки, полученных при аспирационной биопсии слизистой оболочки тонкой кишки. Метод изучения гликемической кривой после пероральных нагрузок ди- и моносахаридами позволяет дифференцировать синдром недостаточности пристеночного пищеварения от поражений тонкой кишки, сопровождающихся нарушением процессов всасывания кишечной стенкой продуктов расщепления пищевых веществ, а прием полисахаридов (крахмала) — от синдрома недостаточности полостного пищеварения. Аспирационная биопсия позволяет выявить атрофические изменения слизистой тонкой кишки (косвенный признак).
Лечение. Проводят лечение основного заболевания, синдрома недостаточности всасывания. Симптоматическая терапия — ферментные (абомин, фестал и т. д.) и вяжущие (танальбин и др.) препараты внутрь.