Что такое феохромоцитома? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лукьянова Сергея Анатольевича, хирурга-эндокринолога со стажем в 17 лет.
Определение болезни. Причины заболевания
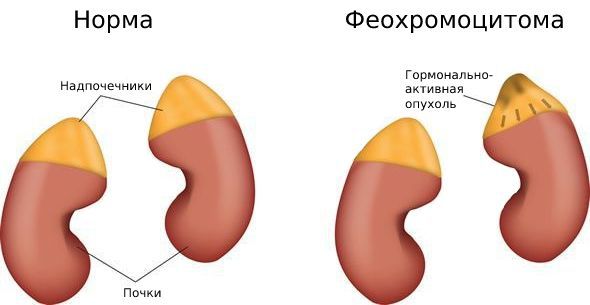
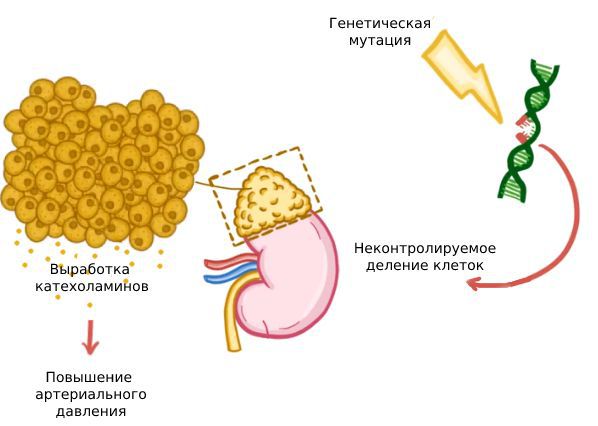
Феохромоцитома — это злокачественная гормонально-активная опухоль, которая выделяет катехоламины: адреналин и в меньших количествах норадреналин. В 90 % случаев она образуется в мозговом веществе надпочечников. Основные симптомы заболевания: рост артериального давления, головная боль и повышенная потливость.
Что такое надпочечники
Распространённость
До 60 % опухолей обнаруживаются случайно при ультразвуковом исследовании (УЗИ) и мультиспиральной компьютерной томографии (МСКТ) брюшной полости.
Причины феохромоцитомы
Симптомы феохромоцитомы
Большинство симптомов вызвано избыточным производством катехоламинов с последующим их высвобождением в кровоток.
Клинические проявления
Основной симптом феохромоцитомы — артериальная гипертензия.
Другие признаки феохромоцитомы:
Катехоламиновые кризы
Катехоламиновый криз — это патологическое состояние, вызванное выбросом катехоламинов. При этом повышается артериальное давление, возникает головная боль и сердцебиения, усиливается потоотделение.
Спровоцировать криз могут различные факторы – физические нагрузки, психоэмоциональные переживания, переохлаждения и т. д.
Феохромоцитома у беременных
Феохромоцитому можно заподозрить при сочетании артериальной гипертензии с головной болью, сердцебиением, потливостью, повышенным уровнем глюкозы в крови и кардиомиопатией, а также при наличии следующих заболеваний и симптомов:
Патогенез феохромоцитомы
Основные патофизиологические изменения в организме при феохромоцитоме связаны с высоким уровнем катехоломинов в крови. Они вырабатываются клетками опухоли, а некроз её ткани, изменение кровотока и другие причины приводят к их выбросу.
Взаимосвязь феохромоцитомы с другими опухолями
Обнаружена взаимосвязь феохромоцитомы с аденомой гипофиза, почечно-клеточным раком и опухолью желудочно-кишечного тракта. Эти открытия позволят с помощью молекулярно-генетического типирования выявить предрасположенность и предупредить развитие в будущем других опухолей. Такой подход называется персонализированной медициной.
Классификация и стадии развития феохромоцитомы
По локализации:
По клиническому течению:
По тяжести течения:
Осложнения феохромоцитомы
Помимо осложнений, причиной летального исхода при феохромоцитоме может стать распространение опухолевого процесса в другие органы. Чаще всего феохромоцитома метастазирует в кости и печень.
Диагностика феохромоцитомы
Лабораторные анализы
Инструментальные методы исследования
Для визуализации феохромоцитомы применяется компьютерная томография (КТ) и магнитно-резонансная томография (МРТ).
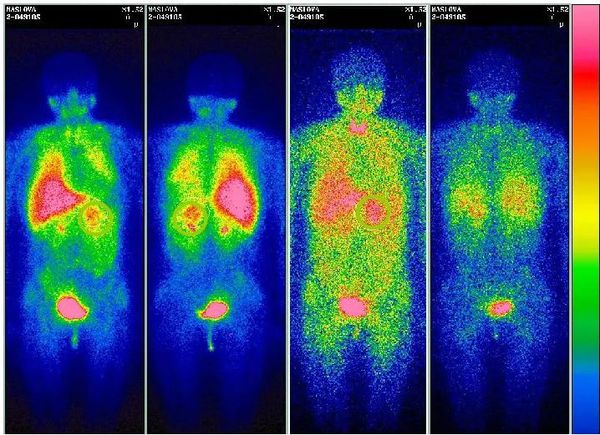
Также используется функциональная визуализация с помощью сцинтиграфии 123I-МИБГ (с метайодбензилгуанидином). При сцинтиграфии в организм вводят радиоактивные изотопы, испускаемое ими излучение позволяет получить двухмерное изображение.
Метод обладает высокой чувствительностью и специфичностью и помогает подтвердить диагноз в спорных случаях. Он предпочтителен для выявления метастазов феохромоцитомы или дополнительных параганглиом — опухолей вненадпочечниковой ткани, выделяющих катехоламины.
Новое направление функциональной диагностики — позитронно-эмиссионная томография (ПЭТ/КТ) с препаратами 18F-FDOPA и 68Ga-DOTATATE. С их помощью можно обнаружить даже микроскопические опухоли, но эти методы ещё изучаются и широко не распространены.
Генетические тесты при феохромоцитоме
Дифференциальная диагностика
Лечение феохромоцитомы
Медикаментозное лечение
Для лечения метастазов феохромоцитомы показана терапия радиоактивными изотопами, а именно 131I-МЙБГ (метайодбензилгуанидином, меченным йодом-131).
В большинстве случаев можно применять радиотаргетную терапию препаратами 177Lu-DOTA-octreotate и 90Y-DOTA-octreotate. В отличие от химиотерапии, которая воздействует на все клетки организма, таргетное лечение блокирует только определённые факторы роста опухоли.
Хирургическое лечение
Для хирургического лечения используется адреналэктомия — удаление одного или обоих надпочечников. Операция может проводиться:
После двухсторонней адреналэктомии пациенты вынуждены пожизненно принимать заместительную терапию — глюкокортикоиды.
Противопоказания к операции
Удалить опухоль нельзя лишь в одном случае — когда она неоперабельная, то есть проросла в соседние органы, сосуды, имеется множество метастазов. В такой ситуации показана симптоматическая терапия, направленная на снижение артериального давления.
Прогноз. Профилактика
Прогноз зависит от возможности удалить феохромоцитому и её генетического профиля. Единственный надёжный метод лечения — полное удаление опухоли.
Наследственные мутации SDHB связаны с самым высоким риском метастазирования, имеют худший прогноз и более низкую продолжительность жизни, чем другие генетические нарушения.
Местное распространение опухоли является плохим прогностическим фактором, её неполное удаление или разрушение капсулы при операции может привести к рецидиву.
Поэтому до операции запрещено проводить биопсию любых новообразований надпочечников, чтобы не повредить капсулу опухоли, если она окажется феохромоцитомой.
Раннее генетическое тестирование на наследственные мутации поможет подобрать подходящие таргетные методы лечения метастазов.
Профилактика заболевания не разработана. Генетические тесты могут выявить мутантные гены, повышающие вероятность развития феохромоцитомы, а технология ЭКО поможет не передать их потомству.
Феохромоцитома
Симптомы этой редкой, чаще не злокачественной опухоли надпочечника, связаны с бесконтрольным синтезом избыточного количества биологически активных веществ.
Феохромоцитома происходит из клеток центральной части надпочечника. Может возникнуть в любом возрасте, в том числе и у детей, но чаще её обнаруживают в 20-50 лет.
Надпочечники вырабатывают ряд биологически активных веществ, жизненно важных для организма. Например, синтезируют гормоны адреналин и норадреналин; их еще называют катехоламинами или гормонами «дерись или беги». Дело в том, что при различных стрессовых ситуациях эти вещества выбрасываются в кровь, регулируя частоту сердечных сокращений, обмен веществ и артериальное давление и заставляя организм действовать при возникновении опасности. Большинство феохромоцитом диагностируют в центральной (мозговой) части одного или обоих надпочечников.
Артериальное давление при феохромоцитоме
Опухоль вырабатывает в избыточном количестве адреналин и норадреналин, приводя к учащенному сердцебиению, резким подъемам или к постоянно высоким величинам давления. По статистике феохромоцитома – нечастая причина артериальной гипертензии (0,2-0,6% всех случаев). Тем не менее, резкое повышение АД у людей молодого возраста требует исключения этого заболевания, так как значительный подъем давления опасен развитием сердечно-сосудистых осложнений.
Причины феохромоцитомы
До сих пор неизвестно, что вызывает развитие заболевания. Выяснено, что опухоль начинает свое развитие из хромаффинных клеток мозговой части надпочечников. Именно эти клетки вырабатывают эпинефрин (адреналин) и норэпинефрин (норадреналин).
Риск заболеть увеличивается, если у пациента уже есть:
Классификация
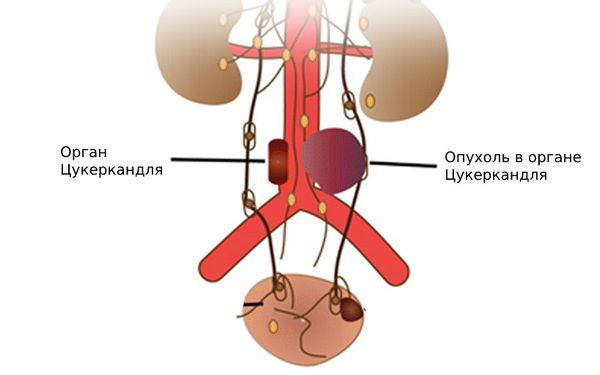
Выделяют образование надпочечников, т.е. собственно феохромоцитому. Кроме надпочечников, небольшое количество хромаффинных клеток в виде небольших скоплений можно обнаружить в сердце, голове, шее, мочевом пузыре, вдоль позвоночника. Опухоли в этих клетках называют параганглиомами. Они оказывают сходное с феохромоцитомами воздействие на организм, так как происходит выброс тех же гормонов.
Классификация феохромоцитомы по МКБ-10
Заболевание помещено в разделе D35.0 – «Доброкачественное новообразование других и неуточненных эндокринных желез».
Симптомы и признаки феохромоцитомы надпочечников
Основными признаками, которые помогут заподозрить болезнь, считают:
Более редкими симптомами могут быть:
Катехоламиновые кризы
Для заболевания характерно внезапное появление симптомов. Эти проявления называют катехоламиновыми кризами. Длительность их составляет от 15 до 20 минут. Приступ может возникать с частотой несколько раз в день или реже, в тяжелых случаях в сутки может быть до 25 кризов. Заканчивается приступ обычно также внезапно, как и возникает. В период между кризами артериальное давление может снижаться до нормы или оставаться высоким.
Возможные пусковые факторы кризов:
Употребление продуктов, богатых тирамином, может также стать триггером криза. Этого биогенного амина много в ферментированных продуктах, например:
Выброс гормонов могут спровоцировать наркотики (амфетамин, кокаин) и некоторые лекарственные средства:
Диагностика феохромоцитомы
Врач-эндокринолог начинает диагностику с расспроса, выясняя наследственную предрасположенность, изучает историю заболевания. Затем проводит измерение уровня АД, подсчет частоты сердцебиения.
Анализы
Далее обычно назначают лабораторные тесты для исследования уровня адреналина, норадреналина и их метаболитов:
В настоящее время не используют измерение уровня катехоламинов мочи и уровня ванилилминдальной кислоты, так как часты ложноположительные результаты.
При повышенных уровнях биологически активных веществ в анализах используют визуализирующие методы, которые помогут выявить опухоль:
Если заболевание есть у нескольких членов семьи или развилось до 40 лет, то проводят генетическое тестирование. Пациентам старше 50 лет генетическое исследование назначается редко.
Лечение феохромоцитомы
В редких случаях прием лекарственных средств позволяет контролировать артериальное давление. Основным способом лечения считают удаление опухоли.
Хирургическое лечение феохромоцитомы
Операцию удаления надпочечника – адреналэктомию проводят либо лапароскопически, с введением миниатюрных хирургических инструментов через небольшие разрезы на животе, либо с помощью открытого доступа к опухоли, когда на коже живота делается разрез. При большом размере образования (более 8 см) предпочтителен открытый способ, так как при удалении важно не повредить капсулу опухоли. Оба вида операций проводят под общей анестезией.
Если выявлено озлокачествление феохромоцитомы, то варианты лечения следующие:
Лекарственные средства, назначаемые до операции
Для подготовки к операции за 7-14 дней до нее назначают:
Нередко блокаторы кальциевых каналов добавляют к альфа- и бета-блокаторам.
Неотложная помощь при резком повышении АД
Если у пациента с феохромоцитомой резко поднялось давление, то нужно срочно вызвать врача и под его контролем проводить снижение давления. В качестве препаратов экстренной помощи применяют:
Нежелательно применение метилдопы, миноксидила, пентамина, бензогексония.
Осложнения феохромоцитомы
Постоянная выработка гормонов повышает артериальное давление и может повреждать сердце, почки, головной мозг. Возможно возникновение жизнеугрожающих состояний, таких как:
Катехоламиновый шок
Это осложнение связано с тем, что катехоламины не инактивируются и продолжают действовать на сосуды. В этом случае изменение давления приобретает непредсказуемый характер, эпизоды повышения давления в хаотичном порядке сменяет гипотония. Для лечения применяют альфа-адреноблокаторы, в тяжелых случаях необходима госпитализация в реанимационное отделение.
Злокачественная феохромоцитома
Редко может возникнуть малигнизация, т.е. озлокачествление образования. Это состояние называют злокачественной феохромоцитомой. Подтверждают диагноз биопсией, обнаружением метастазов в костях или других органах.
Прогноз жизни пациентов
Шансы на выздоровление зависят от многих параметров:
Феохромоцитома
1. Общие сведения
Чтобы с самого начала не перегружать текст сложной терминологией, попробуем разобраться по порядку. Заголовок заканчивается на «-ома», следовательно, речь определенно пойдет об опухоли.
Хромаффинные клетки (досл. «родственные хрому») – разновидность эндокринных клеток. Следовательно, они способны и обязаны по команде нервной системы вырабатывать гормоны, т.е. биохимические регуляторы физиологических и психических процессов в организме.
Синонимические названия этих клеток – феохромоциты; отсюда становится понятным «происхождение» той опухоли, которой посвящена данная статья. К слову, приставка «фео-» указывает на темный цвет. Препарированные хромоциты окрашивается солями хромовой кислоты и визуализируются под микроскопом как желто-коричневые.
Эти клетки вырабатывают катехоламины («гормоны страха и битвы»), т.е. адреналин, норадреналин и дофамин. История научного исследования опухолей, развивающихся из такой ткани, берет начало в 80-х годах ХIХ века. На сегодняшний день медицина знает о феохромоцитоме очень многое, но не все: ряд ключевых моментов нуждается в дальнейшем изучении.
Известно, в частности, что феохромоциты встречаются в самых разных структурах и системах организма, однако наибольшая их концентрация – в мозговом слое надпочечников.
Соответственно, феохромоцитома в абсолютном большинстве случаев (ок. 90%) обнаруживается именно там. Известно также, что эта опухоль достаточно редка: статистические оценки незначительно варьируют относительно частоты 1:200 000 (следует заметить, что некоторые источники считают эту оценку заниженной), а частота регистрации новых подтвержденных случаев заболевания составляет примерно 1 случай на полтора-два миллиона человек в год. Установлено, наконец, что феохромоцитома является классической гормонпродуцирующей опухолью, т.е. ее рост и активность обусловливают повышенный уровень ассоциированных гормонов.
Учитывая то, секреция каких именно гормонов происходит в хромаффинных клетках, нетрудно понять закономерности клинической картины заболевания.
2. Причины
Этиопатогенетический механизм запуска и развития феохромоцитомы относится к тем моментам, которые современная наука пока не может объяснить достоверно и однозначно. Такого рода заболевания принято называть спорадическими: в их редких появлениях невозможно проследить какую-либо логику и систему, статистически устойчивое и повторяющееся влияние каких-либо факторов. Попытки доказать наследственный характер пока не увенчались убедительным успехом, хотя давно известно, что феохромоцитома входит в ряд сугубо генетических синдромов (Сиппла, Гиппеля-Линдау и др.) – но именно как одно из многих проявлений более общей аномалии, а не как осевой, синдромообразующий феномен. В целом, та или иная связь с наследственностью обнаруживается не более чем в каждом десятом случае.
3. Симптомы и диагностика
Феохромоцитома может быть как злокачественной (в этом случае ее называют феохромобластомой), так и доброкачественной. Злокачественные встречаются в несколько раз реже (и, как правило, локализуются вне надпочечников), однако в этом отношении также нет единого мнения. Дело в том, что одним критериям злокачественности феохромоцитома соответствует чаще, а другим – почти никогда. Так, более 60% таких опухолей растут за счет атипичных клеток и обрастают собственной сосудистой сеткой кровоснабжения, однако метастазируют и прорастают в смежные структуры не более 5% феохромоцитом.
Возвращаясь к основной клинической картине, следует отметить, что чаще всего гормональная активность феохромоцитомы проявляется кризовыми приступами: очень высокое АД (до 300 мм рт. ст. и более) сопровождается чувством страха, тахикардией, побледнением, тошнотой и/или рвотой, частым и обильным мочеиспусканием, повышением температуры тела, усиленным сердцебиением, гипергидрозом (форсированное потоотделение) и сильной головной болью. Сочетание последних трех симптомов образует т.н. триаду Карнея и отмечается практически у всех больных с феохромоцитомой кризового типа. При более плавном типе течения артериальное давление повышено почти постоянно, при смешанных формах – стойкая гипертония чередуется с еще более опасными кризами; наиболее агрессивная форма феохромоцитомной симптоматики может вылиться в жизнеугрожающий катехоламиновый шок.
Диагностика крайне затрудняется, во-первых, редкостью патологии (в практике врача феохромоцитома может встретиться единственный раз в жизни или не встретиться вообще), во-вторых, отсутствием патогномоничных или хотя бы высокоспецифичных симптомов. Зачастую выявление истинной причины гипертензии занимает много времени и требует последовательного исключения целого ряда симптоматически сходных болезней. Недаром эту опухоль называют «великим имитатором» – от одной до двух третей правильных диагнозов являются посмертными.
Адекватная прижизненная диагностика основывается на анамнестических и клинических данных, наблюдении за динамикой АД, лабораторных анализах содержания гормонов в крови, а также на визуализирующих методах (УЗИ и томография), позволяющих уточнить размеры и локализацию феохромоцитомы.
4. Лечение
Методом выбора является адреналэктомия – одностороннее или тотальное хирургическое удаление надпочечников (в последнем случае понадобится пожизненная заместительная гормональная терапия). Органосохраняющее вмешательство также практикуется, однако риск рецидива неоправданно высок. Малоинвазивные (эндоскопические, без открытого полостного вмешательства) методы удаления нуждаются в дальнейшей технической отработке. При наличии противопоказаний может быть назначена лучевая терапия.
Консервативное лечение, суть которого состоит в угнетении секреции катехоламинов опухолью, является значительно менее эффективным.
Прогноз зависит от ряда клинических, морфологических и индивидуальных факторов. Так, при своевременном хирургическом вмешательстве по поводу доброкачественной феохромоцитомы пятилетняя выживаемость (основной для онкологии показатель) приближается к 100% с невысоким процентом рецидивов, но при злокачественном течении не достигает и половины (остальные случаи феохромобластомы характеризуются вялым прогрессированием и примерно 20-летней выживаемостью).
Феохромоцитома: симптомы, диагностика, лечение
Феохромоцитома – гормонально активная опухоль, активно секретирующая катехоламины (адреналин или норадреналин). Феохромоцитома чаще всего локализуется в надпочечниках – в их мозговом слое, однако в ряде случаев встречается и вненадпочечникая локализация феохромоцитомы. При вненадпочечниковой локализации вырабатывающая катехоламины опухоль может локализоваться в различных местах вдоль брюшной аорты – в этом случае ее называют параганглиомой. К счастью, вненадпочечниковая локализация встречается значительно реже, чем феохромоцитома надпочечника.
Опасности и симптомы феохромоцитомы
Существует два вида опасностей, связанных с наличием феохромоцитомы: во-первых, часть этих опухолей являются злокачественными (злокачественная феохромоцитома или феохромобластома), во-вторых, феохромоцитома приводит к выбросу в кровь адреналина или норадреналина, которые приводят к развитию специфических нарушений у пациентов.
Злокачественность феохромоцитомы на дооперационной этапе достаточно сложно предсказать – говорить о злокачественной феохромоцитоме можно уверенно только в тех случаях, когда при обследовании четко выявляется явное врастание опухоли в соседние органы и ткани (почку, жировую ткань, сосуды) или выявляются отчетливые отдаленные метастазы. Подобные очевидные признаки встречаются весьма редко. В подавляющем большинстве случаев феохромоцитома представляет собой опухоли, полностью расположенную в ткани надпочечника, имеющую четкие контуры и не сопровождающуюся развитием метастазов. После удаления опухоли в обязательном порядке проводится гистологическое исследование феохромоцитомы, но и на этом этапе высказаться о возможной злокачественной природе этой опухоли трудно, поскольку убедительные признаки злокачественности ее до сих пор отсутствуют. Именно в связи с подобными сложностями диагностики к любой опухоли надпочечника (а к вырабатывающей адреналин или норадреналин – особенно) следует подходить всегда как к потенциально злокачественному новообразованию. Выявленная у пациента феохромоцитома всегда является поводом для операции по удалению надпочечника в том числе и в связи с риском злокачественности.
Вторая проблема, которая важна при появлении у пациента феохромоцитомы – это выработка данной опухолью надпочечника весьма сильных гормонов, адреналина и норадреналина. Основным эффектом этих гормонов является сужение сосудов и повышение артериального давления. Часто феохромоцитома секретирует катехоламины в пульсирующем режиме, в связи с чем у пациента развиваются характерные симптомы: резкое повышение артериального давления, учащенное сердцебиение, страх, беспокойство, побледнение кожи, боли за грудиной. Артериальное давление может повышаться до 200 и более мм.рт.ст. Нелеченная и не вовремя выявленная феохромоцитома может быть причиной острых сердечно-сосудистых нарушений: инсульта, инфаркта, приводящих к смерти больного. Среди пациентов, страдающих развитием гипертонических кризов, до 1% может страдать феохромоцитомой – в этих случаях консервативная терапия может давать эффект, однако по сравнению с такой операцией, как удаление феохромоцитомы, лечение таблетками значительно менее эффективно.
Симптомы феохромоцитомы могут быть весьма разнообразны. В ряде случаев гипертонических кризов может и не быть, а артериальное давление может быть постоянно и умеренно повышенным. Изменчивость симптомов феохромоцитомы значительно затрудняет ее диагностику, однако важность выявления этой опухоли настолько высока, что следует во всех случаях гипертонии тем или иным образом проводить обследования с целью выявления образования надпочечника.
Диагностика феохромоцитомы
Диагностика феохромоцитомы основывается на гормональных исследованиях и лучевых методах, позволяющих прямо визуализировать опухоль. Эти два направления отвечают каждое за свою часть обследования: гормональные исследования ставят своей целью обнаружение избыточной выработки катехоламинов, а лучевые методы призваны выявить или исключить наличие феохромоцитомы в надпочечнике или других областях.
Лабораторная диагностика феохромоцитомы в первую очередь основывается на использовании наиболее точного теста, которым является определение уровня метанефринов в суточной моче. В настоящее время четко показано, что определение уровня метанефринов является более точным, чем определение уровня самих катехоламинов (адреналина и норадреналина). Это связано с тем фактом, что часть феохромоцитом не выделяет адреналин и норадреналин прямо в кровь, а производит присоединение метильной группы к гормонам внутри своей ткани – при этом в кровь (и потом – в мочу) поступают уже конечные производные обмена – метанефрины. Определение уровня метанефринов в крови достаточно сложно, в связи с чем риск лабораторной ошибки при этом анализе достаточно высок. В суточной моче метанефрины накапливаются в течение долгого времени, их уровень там более стабилен, чем в крови – поэтому и метод этот применяется более часто.
Определение уровня катехоламинов (адреналина и норадреналина) в крови или суточной моче можно не проводить (в условиях, когда есть возможность выполнить исследование суточной мочи на метанефрины). Уровень катехоламинов в крови очень изменчив и зависит от массы внешних факторов, в связи с чем определение уровня адреналина и норадреналина способно привести к возникновению диагностической ошибке и либо установления ошибочного диагноза феохромоцитомы в условиях ее отсутствия, либо к пропуску имеющейся феохромоцитомы и возникновению связанных с этим осложнений и опасностей.
При обследовании пациента с подозрением на феохромоцитому производится и определение уровня хромогранина А, АКТГ, альдостерона, ренина, кальцитонина, кортизола крови. Хромогранин А является универсальным транспортным белком, вырабатываемым всеми видами нейроэндокринных опухолей, к которым относится и феохромоцитома. Его повышение в крови дает дополнительное подтверждение наличия феохромоцитомы надпочечника или параганглиомы (атипично расположенной феохромоцитомы).
Лучевая диагностика феохромоцитомы проводится с использованием компьютерной томографии с внутривенным введением контраста, накапливаемого некоторыми опухолями надпочечников. До, в процессе и после введения контраста проводится определение плотности образования надпочечника – на основании различий между нативной плотностью (т.е. плотностью образования до введения контраста в вену), плотностью в артериальную и венозную фазы (т.е. во время введения контраста) и отсроченной плотностью (т.е. плотностью после окончания введения контраста) врачи могут делать предположения о возможной природе опухоли. Злокачественные опухоли надпочечника обычно имеют высокую исходную плотность и активно накапливают контраст, после чего надолго задерживают его в своей ткани. Доброкачественные же опухоли, наоборот, характеризуются низкой нативной плотностью, активным накоплением контраста и последующим быстрым его вымыванием с возвращением плотности практически к исходным значениям.
В ряде случаев в качестве уточняющего метода диагностики может применяться сканирование с метайодбензилгуанидином (МИБГ) – изотопом, активно накапливающимся тканью таких опухолей, как феохромоцитома. Однако данное исследование не является основным, применяется далеко не у всех пациентов.
Феохромоцитома – лечение и подготовка к нему
Основным методом лечения феохромоцитомы является операция. Удаление опухоли позволяет значительно улучшить артериальное давление у подавляющего большинства пациентов и снизить вероятность развития тяжелых осложнений (инсульта, инфаркта миокарда, гипертрофии миокарда). Вместе с тем, проведение операции неподготовленному пациенту, имеющему высокое артериальное давление (постоянно повышенное давление или наличие гипертонических кризов) может приводить к развитию во время операции тяжелых и угрожающих жизни пациента осложнений: синдрома неуправляемой гемодинамики, сердечных аритмий, интраоперационных сосудистых катастроф (инсультов). Именно поэтому в настоящее время подготовке пациентов к операции по поводу феохромоцитомы уделяется особое внимание.
Задачами предоперационной подготовки пациентов с феохромоцитомой являются нормализация уровня артериального давления, устранение опасных его колебаний в течение суток, урежение сердечного ритма до 60 ударов в минуту.
В качестве основного препарата, используемого для подготовки к операции по поводу феохромоцитомы, используется доксазозин (кардура). Препарат назначается не менее, чем за 2 недели до планируемой операции. Первое назначение препарата желательно делать в стационаре либо под тщательным контролем врача, поскольку очень часто начало приема доксазозина сопровождается снижением артериального давления, пугающего пациента (так называемый «синдром первой дозы»). Вместе с тем, последующий прием препарата подобными неприятными симптомами уже не сопровождается. Доксазозин вызывает блокаду альфа-адренорецепторов и обеспечивает их нечувствительность к выбрасываемым опухолью катехоламинам. В ряде случаев к предоперационной подготовке добавляют и бета-адреноблокаторы (бисопролол), которые обеспечивают дополнительное урежение ритма сердца. В качестве дополнительных средств подготовки применяют дезагреганты (аспирин), снижающие риск возникновения тромбозов во время операции по удалению феохромоцитомы.
При правильной подготовке операция обычно проходит без каких-либо серьезных расстройств кровообращения. Однако, даже у подготовленных пациентов иногда может встречаться резкое повышение артериального давления во время манипуляций на опухоли (перемещений ее, выделения сосудов опухоли, нажатий на опухоль). Для устранения опасных скачков артериального давления в операционной используются препараты быстрого и короткого действий (например, нитропруссид натрия), которые позволяют оперативно отреагировать на повышение давления.
Операция при феохромоцитоме – возможные варианты
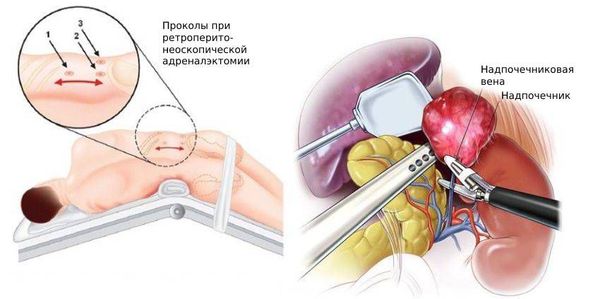
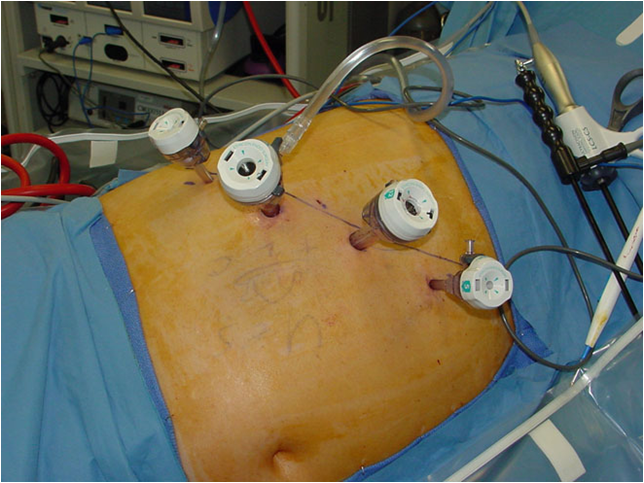
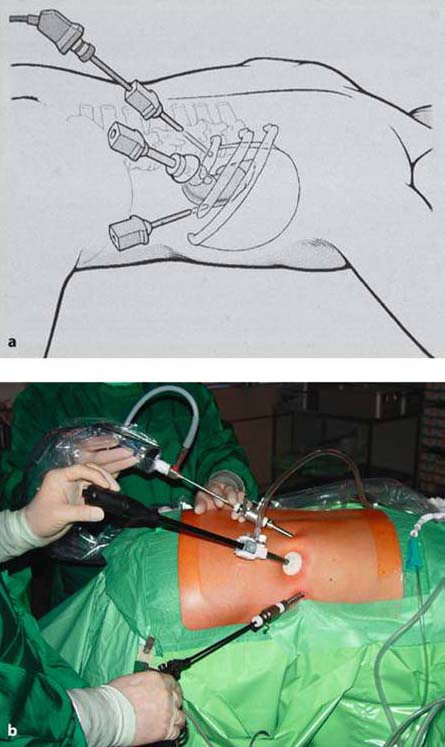
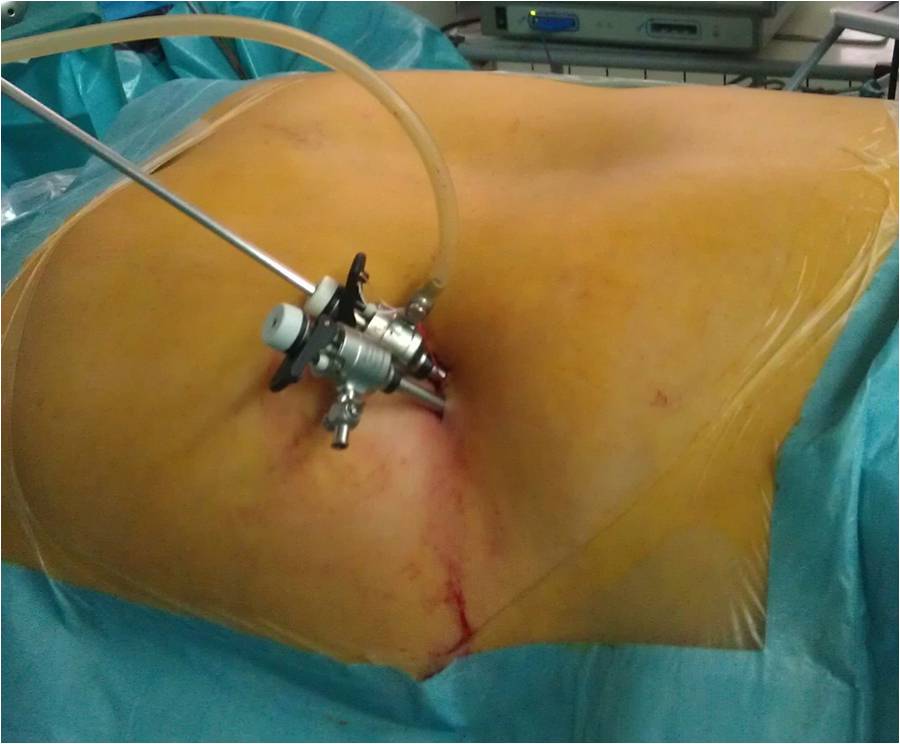
В настоящее время хирурги используют три варианта операций при феохромоцитоме. Лечение пациентов может проводиться открытым путем, лапароскопическим доступом (с введением инструментов через брюшную полость и манипулированием под контролем видеокамеры) и ретроперитонеоскопическим (поясничным) доступом, при котором инструменты и эндоскоп с видеокамерой вводятся в забрюшинную клетчатку, окружающую почку и надпочечник.
Традиционная («открытая») операция по удалению феохромоцитомы используется подавляющим большинством хирургов. При этой операции хирургические действия производятся через разрез кожи длиной до 20-30 см, с пересечением мышц передней брюшной стенки, грудной клетки и разделяющей их диафрагмы. Только разделение тканей на пути хирурга к надпочечнику при данном варианте операции может занимать 30-40 минут! Само удаление надпочечника при этом может проходить достаточно быстро – за 5-10 минут, после чего хирург «пускается в обратный путь», зашивая разрезанные мышцы и ткани. На это уходит еще не менее получаса. В итоге операция получается длительной (около 2-2,5 часов), травматичной, формирующей длинный послеоперационный шов на коже и приводящей к стойкому и длительному болевому синдрому, тяжелому процессу выздоровления, требующему длительного пребывания пациента в больнице. Безусловно, крупные и прорастающие в соседние органы опухоли надпочечников и в наши дни требуют порой открытой операции, однако прогрессивное развитие хирургической техники уже достаточно давно привело к появлению значительно менее травматичных методов удаления феохромоцитомы – таких, как лапароскопический метод.
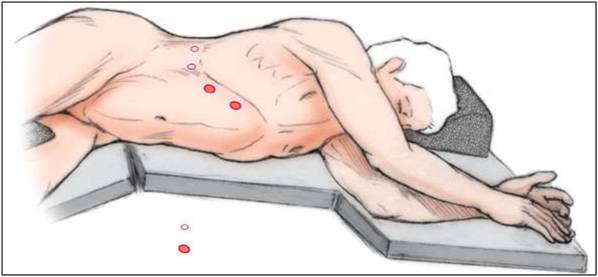
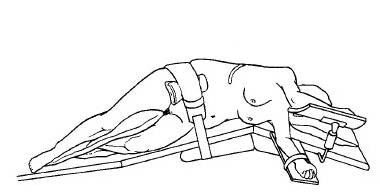 Положение пациента на операционном столе при открытой операции при феохромоцитоме | |||||||||
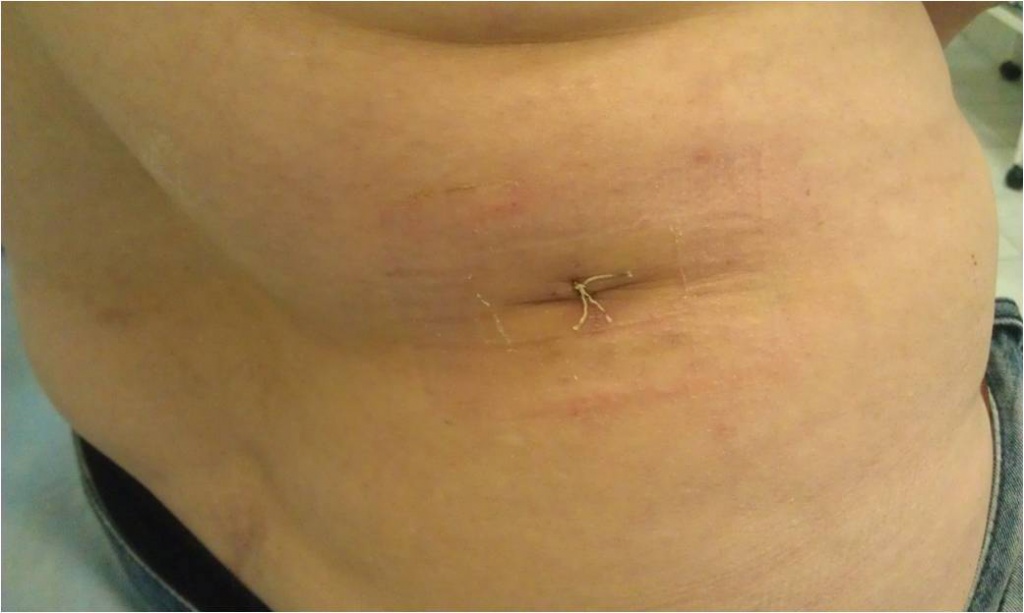
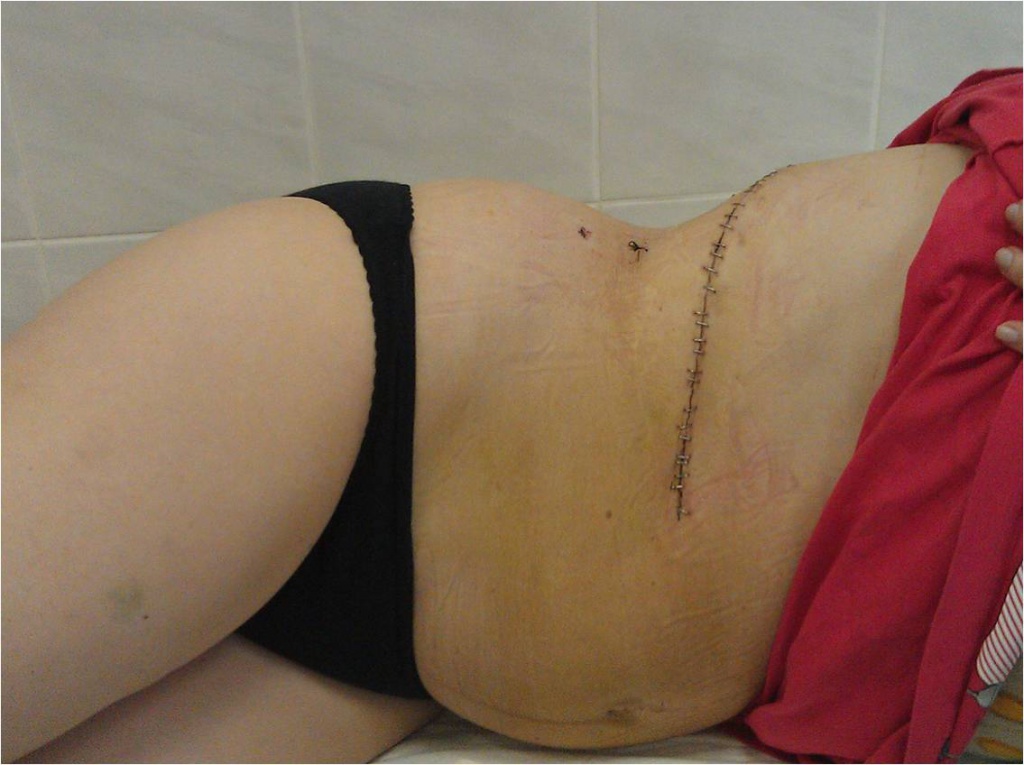 Косметический результат традиционной операции по поводу феохромоцитомы При лапароскопической операции по удалению феохромоцитомы пациент располагается на операционном столе на боку, под поясницу подкладывается высокий валик, который как бы «переламывает» пациента в поясничном отделе позвоночника. При таком положении достигается наиболее удобное расположение внутренних органов для удаления феохромоцитомы, а петли кишечники смещаются вниз брюшной полости и не мешают процессу операции. Через небольшие (около 1 см) разрезы кожи передней брюшной стенки в брюшную полость вводятся инструменты и эндоскоп с видеокамерой. После рассечения брюшины задней поверхности брюшной полости хирург проникает инструментами в забрюшинное пространство, где отыскивает почку и надпочечник, после чего выделяет надпочечник с феохромоцитомой и удаляет его. Феохромоцитома обычно четко видна, что облегчает работу хирурга. После полного выделения опухоли и клипирования ее сосудов феохромоцитома удаляется вместе с надпочечником. Производится ушивание брюшины, затем производится удаление инструментов из брюшной полости и ушивание послеоперационных ран на передней брюшной стенке. По сравнению с традиционной открытой операцией лапароскопическое удаление феохромоцитомы является значительно менее травматичным, имеет меньшую длительность и сопровождается формированием швов меньших размеров. Однако, у данной операции есть и недостатки – ее тяжело проводить пациентам, уже имевшим в прошлом операции на органах брюшной полости, приводящим к развитию спаечного процесса. Введение инструментов в брюшную полость при спаечном процессе опасно в связи с возможностью повреждения крупных сосудов или петель кишечника. Также значительно осложнено проведение лапароскопической операции на надпочечнике у полных пациентов, имеющих значительную толщину жировой клетчатки на передней поверхности брюшной полости и большие «запасы» жира внутри брюшной полости в большом сальнике. У тучных пациентов длины лапароскопических инструментов порой просто не хватает для того, чтобы «достать» до опухоли. Важным недостатком лапароскопической операции является и необходимость введения в брюшную полость углекислого газа с целью формирования рабочего пространства для движения инструментов и обзора внутренних органов. Введение углекислого газа в брюшную полость повышает давление в ней, вследствие чего диафрагма отдавливается вверх и сдавливает расположенные выше нее легкие, уменьшая их жизненную емкость. Нарушения вентиляции легких у пациентов пожилого возраста, имеющих тяжелые сопутствующие заболевания, может приводить к серьезным осложнениям как во время операции, так и в послеоперационном периоде. Именно поэтому лапароскопический метод лечения, хотя и является безусловно прогрессивным, не может считаться идеальным методом лечения феохромоцитомы.
|