Синдром Клерка-Леви-Кристеско (синдром CLC)
Пространства имён
Действия на странице
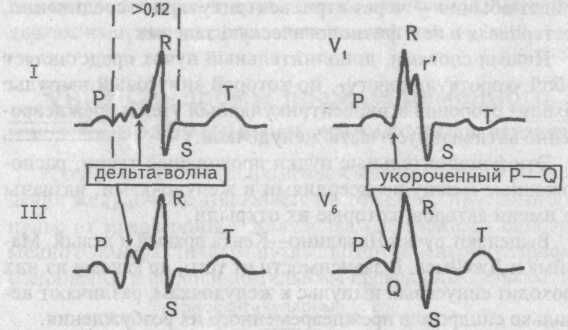
Синдром укороченного интервала P — Q (R) (синдром CLC) обусловлен наличием дополнительного аномального пути проведения электрического импульса (пучка Джеймса) между предсердиями и пучком Гиса. Иногда этот синдром называют синдромом LGL (Лауна-Ганонга-Левине).
Причины: синдром CLC является врожденной аномалией. У больных с этим синдромом имеется повышенная склонность к возникновению пароксизмальных тахиаритмий.
Развитие синдрома CLC сопровождается появлением внезапных приступов сердцебиения – пароксизмов суправентрикулярной тахикардии. Пароксизмальные нарушения ритма сердца при этом виде предвозбуждения желудочков возникают реже, чем у пациентов с синдромом Вольфа-Паркинсона-Уайта (синдром WPW).
Пароксизмальная наджелудочковая тахикардия клинически проявляется внезапно возникшим приступом сердцебиения с частотой сокращений сердца от 140 до 220 в минуту (чаще 150 – 180 ударов в минуту). Перед этим пациент иногда чувствует толчок в области сердца или шеи. Приступ сердцебиения может сопровождаться головокружением, шумом в голове, сжимающей болью за грудиной, обмороком. В некоторых случаях появляется потливость, вздутие живота, тошнота или даже рвота. В начале или в конце длительного пароксизма аритмии может быть обильное мочеиспускание. Приступ можно прекратить с помощью вагусных проб – натуживания на вдохе, опускания лица в холодную воду с задержкой дыхания, массажа области каротидного синуса на шее. В редких случаях синдром CLC может сопровождаться пароксизмальной фибрилляцией предсердий: частым неритмичным сердцебиением.
Данную патологию можно выявить с помощью приборов ECG Dongle [2] и ECG Dongle Full [3].
Синдром CLC
Сердце человека – удивительный орган, благодаря которому возможно нормальное функционирование всех органов и систем. Сокращение сердечной мышцы обеспечивается, благодаря электрическим импульсам, которые проходят через специальные пути. При наличии дополнительных путей проведения этих импульсов происходят определенные изменения, которые можно отследить с помощью электрокардиограммы (ЭКГ). При изменениях желудочкового комплекса речь идет о феномене WPW (преждевременное возбуждение желудочков). При небольших нарушениях, характеризующихся лишь сменой скорости проведения импульсов между желудочками и предсердием, диагностируется синдром CLC.
Что представляет собой заболевание
Синдром Клерка–Леви–Кристеско или CLC – патология строения сердца врожденного характера, одна из разновидностей синдрома преждевременного возбуждения желудочков. Обусловлена аномалия наличием пучка Джеймса. Благодаря этому пучку соединяется атриовентрикулярный узел с одним из предсердий. Эта особенность сопровождается передачей преждевременного импульса к желудочкам.
Диагностировать патологию удается с помощью ЭКГ. Часто синдром CLC встречается случайно у абсолютно здоровых людей, при этом какие-либо признаки у пациента отсутствуют. Известны случаи выявления данного заболевания у детей.
Особенности патологии
Предвозбуждение сердечных желудочков может протекать бессимптомно, в этом случае речь идет о «феномене предвозбуждения». При появлении признаков патологии у пациента заболевание классифицируется как «синдром предвозбуждения».
Различают несколько видов заболевания:
Важно! Иногда встречается наличие нескольких путей аномального проведения импульсов. Количество таких больных составляет не более 10% от всех случаев заболевания.
Что провоцирует CLC
При некоторых врожденных патологиях у человека могут присутствовать обходные пути проведения сердечных импульсов. Часто таким путем выступает пучок Джеймса и некоторые другие каналы. При этом ЭКГ показывает незначительные отклонения от нормы или сильные нарушения, например, при серьезной деформации желудочков. Синдром преждевременного возбуждения желудочков в медицинской практике имеет название WPW.
Как протекает заболевание
Патология может проявить себя в любом возрасте пациента. Длительное время болезнь способна протекать без явных признаков и симптомов. Феномен CLC сопровождается сокращением интервала P-Q во время проведения ЭКГ. При этом самочувствие пациента не нарушено, человек ведет полноценный образ жизни.
При синдроме CLC у многих больных отмечаются внезапные приступы сильного сердцебиения – пароксизмальная тахикардия. Симптомы при этом наблюдаются следующие:
Реже патология сопровождается мерцательной аритмией предсердий, учащенным сердцебиением неритмичного характера.
Первая помощь во время приступа
Пациентам с синдромом CLC, часто испытывающим приступ повышенного сердцебиения, рекомендуется придерживаться следующих рекомендаций во время приступа:
Диагностика
Главный метод диагностики синдрома CLC – электрокардиограмма. С помощью ЭКГ удается выявить следующие нарушения:
Большое внимание уделяется пространственной вектор-электрокардиограмме. С помощью метода удается с точностью определить месторасположение дополнительных проводимых каналов сердца.
Для более подробного исследования используют магнитокардиографию. Метод позволяет дать полную оценку деятельности сердечной мышцы. Происходит это благодаря оборудованию, регистрирующему магнитные составляющие в электродвижущей силе сердца.
Точную оценку деятельности сердечной мышцы позволяют дать такие методы инструментального исследования, как электрофизиологическое исследование сердца (ЭФИ), эндокардиальное и эпикардиальное картирование.
Особенности лечения патологии
Пациентам, у которых диагностируется бессимптомное течение патологии, особого лечения не требуется. Внимание уделяется больным, в роду у которых имелись случаи внезапной смерти. В группе риска также находятся люди, занимающиеся тяжелой физической работой, спортсмены, водолазы, летчики.
Если у больного отмечаются пароксизмы наджелудочковой тахикардии, терапия заключается в назначении медикаментозных препаратов, обеспечивающих купирование приступа. При этом обязательно учитывается характер нарушения сердечного ритма, наличие сопутствующих заболеваний сердечно-сосудистой системы.
Для избавления от ортодромной реципрокной наджелудочковой тахикардии применяются блокады, направленные на угнетение проводимости импульсов в атриовентрикулярном узле.
Медикаментозная терапия включает следующие препараты:
Часто для снижения проявления патологии назначаются b-адреноблокаторы, обладающие способностью расширения бронхов, артериаол и вен. Средства этой группы активируют выработку гликогенолиза печенью и скелетными мышцами, стимулируют секрецию инсулина.
При отсутствии желаемого лечебного результата врачи используют Новокаинамид, помогающий блокировать импульсы, проходящие через дополнительный атриовентрикулярный канал. Лекарство отличается относительной безопасностью и хорошим эффектом при лечении многих сердечных патологий.
Кроме вышеописанных, используются следующие медикаментозные средства:
Среди немедикаментозных методов лечения следует выделить трансторакальную деполяризацию и предсердную электрокардиостимуляцию. Хирургическое лечение дополнительных проводящих путей используется в особых случаях, когда консервативная терапия не дает положительного эффекта. Операция проводится открытым методом в экстренных случаях при наличии серьезной угрозы для здоровья и жизни пациента. Метод заключается в разрушении дополнительных проводимых путей сердца.
Заключение и прогноз для больного
Синдром CLC – генетическое заболевание, сопровождающееся поражением электрической системы сердечной мышцы. У многих пациентов патология протекает бессимптомно, не влияя на качество жизни. При обнаружении признаков заболевания требуется медикаментозное лечение, заключающееся в приеме определенных препаратов для поддержания нормального функционирования сердца.
При своевременной диагностике заболевания прогноз для больного довольно благоприятный. Медикаментозная терапия и соблюдение правил профилактики патологии позволяют больному вести полноценный образ жизни. К профилактическим мероприятиям относят соблюдение диеты и здорового образа жизни, исключение пагубного влияния стрессов, полноценный отдых, отказ от вредных привычек. Больным с синдромом CLC следует отказаться от трудовой деятельности, связанной с тяжелой физической работой. Не рекомендуется заниматься силовыми видами спорта. Бережное отношение к своему здоровью и четкое выполнение рекомендаций врача – важный аспект полноценной жизни людей с нарушением проводимости сердечных импульсов.
Синдром укороченного PQ (CLC): причины укорочения интервала и феномена, лечение
Ощущение учащенного сердцебиения, или тахикардия, сопровождающееся очень высокой частотой сердечных сокращений (более 100 в минуту), может быть обусловлено многими заболеваниями, приводящими к аритмии. Часто такие симптомы вместе со специфичными изменениями на электрокардиограмме, основаны на анатомических особенностях проводящей системы сердца, которая отвечает за правильный сердечный ритм. Совокупность подобных особенностей составляет клинические синдромы, обобщенные понятием укорочения интервала PQ.
Итак, синдромом укороченного интервала PQ называется группа электрокардиологических признаков, основой возникновения которых является уменьшение времени достижения электрическим возбуждением желудочков от предсердий посредством атрио-вентрикулярного соединения. К данной группе относятся синдромы Вольфа-Паркинсона-Уайта (ВПВ-синдром), а также синдром Клерка-Леви-Кристеско (Clerc, Levy, Cristesco – CLC-синдром). Данные синдромы могут возникать в любом возрасте, даже в периоде новорожденности, независимо от половых различий.
Что происходит при синдроме укороченного PQ?
Интервал PQ – это чисто электрокардиографический критерий, позволяющий оценить время передачи электрического импульса от синусового узла в предсердии до сократительных волокон, расположенных в желудочках. Другими словами, он отображает работу атрио-вентрикулярного соединения, своеобразного “переключателя”, перенаправляющего электрическое возбуждение с предсердий к желудочкам. В норме он составляет не менее 0.11 секунд и не более 0.2 секунд:
пример укорочения PQ до 0.03 c
Укорочение указанного интервала обусловлено наличием в составе проводящей системы сердца дополнительных пучков проведения. Именно по ним осуществляется дополнительный сброс импульсов. Поэтому в определенные моменты желудочки получают двойную импульсацию – физиологическую в обычном ритме (60-80 в минуту), и патологическую, через пучки.
Патологических пучков может быть несколько, и все они названы фамилиями авторов, впервые их открывшими. Так, пучки Кента и Махейма характерны для синдрома ВПВ, а Джеймса – для синдрома CLC. В первом случае патологический сброс импульсов идет от предсердий непосредственно к желудочкам, во втором – пучок Джеймса проходит в составе атрио-вентрикулярного узла, то есть стимулируется вначале узел, а затем уже и желудочки. В силу “пропускной” способности АВ-узла часть импульсов, проведенных к желудочкам, возвращается по этому же пучку к предсердиям, поэтому у таких пациентов велик риск развития пароксизмальной наджелудочковой тахикардии.
основные виды патологических путей дополнительного проведения по сердцу
Чем отличается синдром и феномен?
Многие пациенты, увидев в заключении ЭКГ понятия феномена или синдрома CLC, могут озадачиться, что же из этих диагнозов страшнее. Феномен CLC, при условии правильного образа жизни и регулярного наблюдения у кардиолога, большой опасности для здоровья не представляет, так как феномен – это наличие признаков укорочения PQ по кардиограмме, но без клинических проявлений пароксизмальной тахикардии.
Синдром CLC, в свою очередь – это критерии по ЭКГ, сопровождающиеся пароксизмальными тахикардиями, чаще наджелудочковыми, и могущие стать причиной внезапной сердечной смерти (в относительно редких случаях). Обычно у пациентов с синдромом укороченного PQ развивается наджелудочковая тахикардия, которая довольно успешно может быть купирована еще на этапе скорой медицинской помощи.
Почему возникает синдром укороченного PQ?
Как уже было указано, анатомический субстрат данного синдрома у взрослых является врожденной особенностью, так как дополнительные пучки проведения формируются еще во внутриутробном периоде. Люди с такими пучками отличаются от обычных людей лишь тем, что у них дополнительная мельчайшая “ниточка” в сердце, которая принимает активное участие в проведении импульса. А вот как себя поведет сердце с данным пучком, будет обнаружено по мере роста и взросления человека. Например, у детей синдром CLC может начать проявляться как во младенчестве, так и в подростковом периоде, то есть во время быстрого роста организма. А может не проявляться совсем, так и оставаясь лишь электрокардиографическим феноменом на протяжении всей взрослой жизни до старости.
Причину, по которой синдром все-таки начинает проявляться пароксизмальной тахикардией, не может назвать никто. Однако известно, что у пациентов с органической патологией миокарда (миокардит, инфаркт, гипертрофическая кардиомиопатия, порок сердца и др) приступы тахикардии возникают намного чаще и клинически протекают с более выраженной клиникой и с тяжелым общим состоянием больного.
А вот провоцирующие факторы, способные вызвать пароксизм, можно перечислить:
Как проявляется синдром укороченного PQ?
Клиническая картина синдрома укороченного PQ обусловлена возникновением пароксизмальной тахикардии, так как в межприступный период никаких жалоб со стороны сердечно-сосудистой системы пациент обычно не предъявляет. Симптомами тахикардии являются следующие признаки:
При появлении вышеописанных симптомов обязательно следует обратиться за медицинской помощью, вызвав бригаду скорой помощи или обратившись в поликлинику.
Диагностика укороченного PQ
Диагноз устанавливается после записи ЭКГ и интерпретации ее данных врачом. Основные ЭКГ-признаки синдрома CLC:
После установки диагноза и купирования пароксизма пациенту назначается дообследование с целью исключения грубой кардиологической патологии (пороки сердца, миокардит, инфаркт и др). Из них оправдано использование следующих:
План дальнейшего обследования и лечения пациента определяется только лечащим врачом.
Лечение синдрома укороченного PQ
Первая помощь может быть оказана пациентом самостоятельно – это использование вагусных проб. Данные манипуляции основаны на рефлекторном воздействии на блуждающий нерв, который замедляет частоту сердцебиения. Вагусные пробы могут быть использованы в момент пароксизма только в том случае, если у пациента приступ тахикардии возник уже не в первый раз, у него установлен диагноз и ранее не было желудочковой тахикардии. Кроме того, вагусные пробы должны быть подробно разъяснены пациенту врачом. Из наиболее эффективных приемов можно отметить следующие:
Восстановление правильного сердечного ритма оказывается врачом или фельдшером по скорой помощи и осуществляется посредством введения медикаментозных препаратов внутривенно. Как правило, это аспаркам, верапамил или беталок. После госпитализации больного в кардиологический стационар проводится лечение основного заболевания сердца, если таковое имеется.
“прижигание” патологических путей проведения с помощью РЧА
В случае частых приступов тахиаритмии (несколько в месяц, в неделю), а также желудочковых нарушений ритма в анамнезе, наследственной отягощенности по внезапной сердечной смерти или смерти от кардиологических причин у молодых лиц, пациенту показано оперативное лечение. Операция заключается в воздействии радиочастот, лазера или холодового фактора на дополнительный пучок. Соответственно, проводятся радиочастотная аблация (РЧА), лазерная деструкция или крио-деструкция. Все показания и противопоказания определяются аритмологом, кардиологом и кардиохирургом.
Многие пациенты интересуются возможностью постоянной электрокардиостимуляции. ЭКС может быть установлен, если у пациента имеется склонность к пароксизмальной желудочковой тахикардии, к фибрилляции желудочков и имеется высокий риск возникновения клинической смерти с остановкой сердечной деятельности (асистолия). Тогда можно рассматривать вопрос об установке кардиовертера-дефибриллятора, который в отличие от искусственного водителя ритма, не навязывает правильный ритм, а “перезапускает” сердце при возникновении таких фатальных аритмий.
Возможно ли развитие осложнений при укорочении PQ?
Феномен укороченного PQ ни к каким осложнениям привести не может. Из-за того, что проявлением синдрома PQ является приступ тахиаритмии, то и осложнения будут соответствующие. К ним относятся возникновение внезапной сердечной смерти, фатальных аритмий (фибрилляция желудочков), тромбоэмболия артерий головного мозга и легочной артерии, развитие инфаркта миокарда, аритмогенного шока и острой сердечной недостаточности. Разумеется, такие осложнения развиваются далеко не у каждого пациента, но помнить о них нужно любому. Профилактикой осложнений является своевременное обращение за медицинской помощью, а также своевременное проведение операции, если показания для таковой обнаружены врачом.
Прогноз
Определение прогноза для пациентов с синдромом CLC всегда затруднительно, так как заранее спрогнозировать возникновение тех или иных нарушений ритма, частоту и условия их возникновения, а также появление их осложнений, не представляется возможным.
Согласно статистическим данным, продолжительность жизни пациентов с синдромом укороченного PQ довольно высока, а пароксизмальные нарушения ритма чаще всего возникают в виде наджелудочковых, а не желудочковых тахикардий. Однако у пациентов с основной патологией сердца остается достаточно высоким риск внезапной сердечной смерти.
Прогноз относительно феномена укороченного PQ остается благоприятным, а качество и продолжительность жизни таких пациентов не страдают.
Видео: лекция о синдроме укороченного PQ и его рисках
Синдром преждевременного возбуждения (I45.6)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Синдромы предвозбуждения (преждевременного возбуждения) желудочков представляют собой результат врожденных нарушений в проводящей системе сердца, связанных с наличием дополнительных аномальных проводящих путей между миокардом предсердий и желудочков, часто сопровождаются развитием пароксизмальных тахикардий.
В клинической практике наиболее часто встречаются 2 синдрома (феномена) предвозбуждения:
Клиническое значение синдромов предвозбуждения определяется тем, что при их наличии нарушения сердечного ритма (пароксизмальные тахикардии) развиваются часто, протекают тяжело, иногда с угрозой для жизни больных, требуя особых подходов к терапии.
Диагностика синдромов предвозбуждения желудочков основывается на выявлении характерных признаков ЭКГ.
Синдром CLC (Клерка — Леви — Кристеско) обусловлен наличием дополнительного аномального пути проведения электрического импульса (пучка Джеймса) между предсердиями и пучком Гиса.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Существует два типа синдрома WPW:
Этиология и патогенез
Синдромы предвозбуждения желудочков обусловлены сохранением в результате незавершенной в эмбриогенезе перестройки сердца дополнительных путей проведения импульса.
Наличие дополнительных аномальных проводящих путей при синдроме WPW (пучки, или пути, Кента) является наследственным нарушением. Описана связь синдрома с генетическим дефектом в гене PRKAG2, расположенном на длинном плече 7 хромосомы в локусе q36. Среди кровных родственников больного распространенность аномалии повышена в 4-10 раз.
Синдром WPW нередко (до 30% случаев) сочетается с врожденными пороками сердца и другими сердечными аномалиями такими как аномалия Эбштейна (представляет смещение трикуспидального клапана в сторону правого желудочка с деформацией клапанов; генетический дефект при этом предположительно локализован на длинном плече 11 хромосомы), а также стигмами эмбриогенеза (синдром дисполазии соединительной ткани). Известны семейные случаи, при которых чаще встречаются множественные дополнительные пути и повышен риск внезапной смерти. Возможны сочетания синдрома WPW с генетически детерминированной гипертрофической кардиомиопатией.
Проявлению синдрома WPW способствуют нейроциркуляторная дистония и гипертиреоз. Синдром Вольффа—Паркинсона—Уайта может проявляться также на фоне ИБС, инфаркта миокарда, миокардитах различной этиологии, ревматизме и ревматических пороках сердца.
Синдром СLC также является врожденной аномалией. Изолированное укорочение интервала PQ без пароксизмальных наджелудочковых тахикардий может развиваться при ИБС, гипертиреозе, активном ревматизме и носит доброкачественный характер.
Суть синдрома (феномена) преждевременного возбуждения желудочков состоит в аномальном распространении возбуждения от предсердий к желудочкам по так называемым дополнительным путям проведения, которые в большинстве случаев частично или полностью «шунтируют» АВ-узел.
В результате аномального распространения возбуждения часть миокарда желудочков или весь миокард начинают возбуждаться раньше, чем это наблюдается при обычном распространении возбуждения по АВ-узлу, пучку Гиса и его ветвям.
В настоящее время известны несколько дополнительных (аномальных) путей АВ-проведения:
Наличие дополнительных (аномальных) путей приводит к нарушению последовательности деполяризации желудочков.
Образовавшись в синусовом узле и вызвав деполяризацию предсердий, импульсы возбуждения распространяются к желудочкам одновременно через предсердно-желудочковый узел и добавочный проводящий путь.
В связи с отсутствием физиологической задержки проведения, свойственной АВ-узлу, в волокнах добавочного пути распространившийся по ним импульс достигает желудочков раньше, чем тот, который проводится через АВ-узел. Это обусловливает укорочение интервала PQ и деформацию комплекса QRS.
Однако основное клиническое значение дополнительных путей проведения состоит в том, что они нередко включаются в петлю кругового движения волны возбуждения (re-entry) и способствуют, таким образом, возникновению наджелудочковых пароксизмальных тахикардий.
В настоящее время предлагается преждевременное возбуждение желудочков, не сопровождающееся возникновением пароксизмальной тахикардии, называть “феноменом предвозбуждения”, а случаи, когда имеются не только ЭКГ-признаки предвозбуждения, но и развиваются пароксизмы наджелудочковой тахикардии — “синдромом предвозбуждения”, однако ряд авторов не согласны с таким разделением.
Как уже упоминалось выше, при синдроме WPW аномальный импульс возбуждения распространяется по пучку Кента, который может быть расположен справа или слева от атриовентрикулярного узла и пучка Гиса. В более редких случаях аномальный импульс возбуждения может распространяться через пучок Джеймса (соединяет предсердие с конечной частью АВ узла или с началом пучка Гиса), или пучок Махайма (проходит от начала пучка Гиса к желудочкам). При этом ЭКГ имеет ряд характерных особенностей:
Эпидемиология
Признак распространенности: Крайне редко
Распространённость синдрома WPW составляет по разным данным от 0.15 до 2%, синдром СLC выявляется приблизительно у 0.5% взрослого населения.
Наличие дополнительных путей проведения обнаруживают у 30% пациентов с суправентрикулярной тахикардией.
Чаще синдромы предвозбуждения желудочков встречаются среди мужчин. Синдромы предвозбуждения желудочков могут проявляться в любом возрасте.
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Клинически синдромы предвозбуждения желудочков не имеют специфических проявлений и сами по себе не оказывают влияния на гемодинамику.
Клинические проявления синдромов предвозбуждения могут наблюдаться в различном возрасте, спонтанно или после какого-либо заболевания; до этого момента пациент может быть асимптоматичен.
Синдром Вольффа-Паркинсона-Уайта часто сопровождается различными нарушениями сердечного ритма:
У больных с синдромом CLC также имеется повышенная склонность к возникновению пароксизмальных тахикардий.
Диагностика
Характерные особенности ЭКГ при синдроме WPW
ЭКГ при синдроме WPW (тип А):
ЭКГ при синдроме WPW (тип Б):
Синдромы CLC и WPW часто являются причиной ложноположительных результатов при проведении нагрузочных проб.
В связи с распространением в последние годы хирургических методов лечения больных с синдромом WPW (деструкция аномального пучка) постоянно совершенствуются способы точного определения его локализации. Наиболее эффективными являются методы внутрисердечного ЭФИ, в частности эндокардиальное (предопреационное) и эпикардиальное (интраоперационное) картирование.
При этом с помощью сложной методики определяют область наиболее ранней активации (предвозбуждения) миокарда желудочков, которая соответствует локализации дополнительного (аномального) пучка.
Электрофизиологическое исследование сердца (ЭФИ) используется у пациентов с синдромом WPW в следующих целях:
— С целью оценки электрофизиологических свойств (способности к проведению и рефрактерные периоды) дополнительных аномальных путей и нормальных проводящих путей.
— С целью определения количества и локализация добавочных путей, что необходимо для проведения дальнейшей высокочастотной аблации.
— С целью выяснения механизма развития сопутствующих аритмий.
— С целью оценки эффективности медикаментозной или аблационной терапии.
В последние годы с целью точного определения локализации аномального пучка применяют методику поверхностного многополюсного ЭКГ-картирования сердца, которая в 70–80% случаев также позволяет ориентировочно определить местоположение пучков Кента. Это существенно сокращает время интраоперационного выявления дополнительных (аномальных) пучков.
Дифференциальный диагноз
Осложнения
Осложнения синдромов предвозбуждения желудочков
К факторам риска внезапной смерти при WPW-синдроме относят:
— Длительность минимального интервала RR при мерцательной аритмии менее 250 мс.
— Длительность эффективного рефрактерного периода дополнительных путей менее 270 мс.
— Левосторонние дополнительные пути или несколько дополнительных путей.
— Наличие симптоматичной тахикардии в анамнезе.
— Наличие аномалии Эбштейна.
— Семейный характер синдрома.
— Рецидивирующее течение синдромов предвозбуждения желудочков.
Лечение
Синдромы предвозбуждения желудочков не требуют лечения при отсутствии пароксизмов. Однако необходимо наблюдение, так как нарушения ритма сердца могут проявиться в любом возрасте.
Купирование пароксизмов ортодромной (с узкими комплексами) реципрокной наджелудочковой тахикардии у больных с синдромом WPW проводят также, как и других наджелудочковах реципрокных тахикардий.
Антидромные (с широкими комплексами) тахикардии купируются аймалином 50 мг (1.0 мл 5% раствора); эффективность аймалина при пароксизмальных наджелудочковых тахикардиях неуточненной этиологии заставляет с большой вероятностью подозревать WPW. Может быть эффективно также введение амиодарона 300 мг, ритмилена 100 мг, новокаинамида 1000 мг.
В случаях, когда пароксизм протекает без выраженных расстройств гемодинамики и не требует экстренного купирования, вне зависимости от ширины комплексов при синдромах предвозбуждения особо показан амидарон.
Препараты IC класса, «чистые» антиаритмики III класса при WPW-тахикардиях не используются в связи с высокой опасностью свойственного им проаритмического эффекта. АТФ может успешно купировать тахикардию, но должен применяться с осторожностью, так как может спровоцировать мерцательную аритмию с высокой ЧСС. Верапамил также следует использовать с особой осторожностью (опасность нарастания ЧСС и трансформации аритмии в мерцание предсердий!) – только у пациентов с успешным опытом его применения в анамнезе.
Мерцание предсердий при участии дополнительных путей проведения представляет реальную опасность для жизни вследствие вероятности резкого учащения сокращений желудочков и развития внезапной смерти. Для купирования фибрилляции предсердий в данной экстремальной ситуации используют амиодарон (300 мг), прокаинамид (1000 мг), аймалин (50 мг) или ритмилен (150 мг). Нередко фибрилляции предсердий с высокой ЧСС сопровождается выраженными нарушениями гемодинамики, что обусловливает необходимость в неотложной электрической кардиоверсии.
Радиочастотная катетерная абляция добавочных путей является в настоящее время основным методом радикального лечения синдрома преждевременного возбуждения желудочков. Перед выполнением абляции проводятэлектрофизиологическое исследование (ЭФИ) для точного определения места нахождения добавочного пути. При этом следует иметь в виду, что таких путей может быть несколько.
Успех лечения, даже при наличии нескольких добавочных путей, достигается примерно в 95 % случаев, а частота осложнений и летальность составляют менее 1 %. Одним из наиболее тяжелых осложнений является возникновение предсердно-желудочковой блокады высокой степени при попытке абляции добавочного пути, расположенного вблизи предсердно-желудочкового узла и пучка Гиса. Риск рецидивов не превышает 5—8 %. Необходимо отметить большую экономичность катетерной абляции по сравнению с длительной медикаментозной профилактикой и операцией на открытом сердце.
Показания к проведению высокочастотной аблации: