Микрофлора влагалища. Зачем нам нужны бактерии?
Что представляет микрофлора влагалища в норме?
Какие микроорганизмы относятся к условно-патогенным?
Если в массе микрофлоры уменьшается количество лактобацилл, то условно- патогенные микроорганизмы начинают вести себя агрессивно и способны вызвать следующие заболевания в зависимости от того, какие микробы более активны:
Заболевания, ассоциированные с условно-патогенными микроорганизмами – так принято называть данную группу болезней.
Почему нарушается микрофлора влагалища?
Чем опасно нарушение микрофлоры влагалища?
Нарушения микрофлоры могут проявляться выделениями белого или сероватого цвета, иногда с неприятным запахом. Возможны зуд и жжение при мочеиспускании. А могут вообще не проявляться. Но в любом случае нарушение баланса микрофлоры может вызвать следующие состояния:
Как можно выявить нарушения влагалищной микрофлоры?
Самый точный метод – ПЦР. Но здесь присутствует важный момент: для комплексной и полной оценки микрофлоры нужны специальные анализы, определяющие уровень лактобацилл как самых главных и нужных; и уровень условно-патогенных микроорганизмов по отношению к лактобациллам. К таким тестам относят:
Как понять результат исследования?
Рашифровкой занимается врач. Ответ может быть в виде графика (Фемофлор) и заключения (Флороценоз)
Если лактобациллы преобладают – значит, всё хорошо. Если лактобацилл мало или их нет, а преобладает любой тип УПМ – врач сопоставляет данные осмотра, жалоб и лабораторного заключения, ставит диагноз и назначает лечение.
Обследуйтесь своевременно с лабораторией KDL и будьте здоровы!
Что лучше: Бакпосев или ПЦР?
Многие пациенты, которым врач выдал направление сразу на несколько разных анализов, на форумах в интернете задают один и тот же вопрос:
что лучше – ПЦР или Бакпосев?
Как правило, мотивом становится нежелание платить за оба исследования, ведь ожидания пациента заключаются в подтверждении либо опровержении присутствия инфекции в организме. Вопрос о том, какое из названных исследований лучше, не совсем корректен – эти методы сильно отличаются. Бактериологический посев подразумевает под собой исследование биологического материала, помещенного в питательную среду, благоприятную для роста микроорганизмов. Так можно не только выявить типы бактерий, но и определить их чувствительность к антибиотикам. Для определения различных микроорганизмов производится забор материала практически с любого участка организма. Так, материалами для бакпосева на микроорганизмы,
вызывающие ИППП, выступают соскобы с половых органов и мазки из урогенитального тракта. Чаще всего бакпосев назначается для диагностики таких ИППП,
как трихомониаз, микоплазмоз, уреаплазмоз, хламидиоз и различные формы кандидоза.
Анализ методом ПЦР (полимеразной цепной реакции) позволяет обнаружить в забранном у пациента биологическом материале фрагменты ДНК, принадлежащие тому или иному виду бактерий. ПЦР-анализ является самым высокоэффективным методом обнаружения множества микроорганизмов, так как даже самое низкое число клеток возбудителя инфекции будет обнаружено. Помимо очевидных преимуществ, оба вида анализа обладают и явными недостатками.
Для бакпосева характерна высокая длительность исследования (от нескольких дней до нескольких недель, так как бактерии нужно выявить, а затем и вырастить), повышенные требования к забору биологического материала, а также повышенные требования к квалификации лаборантов. Все эти недостатки ведут к главному неудобству — к значительному удорожанию стоимости исследования и удлинению сроков лечения.
Метод ПЦР-диагностики автоматизирован и позволяет выявить инфекцию за 4-5 часов. При этом неважно, в какой стадии находится заболевание, анализ обнаружит присутствие даже единичных бактерий либо вирусов. Кроме того, мазок методом ПЦР выявляет возбудителей хламидиоза, уреаплазмоза, микоплазмоза и генитального герпеса, которые не обнаруживаются в мазке на флору.
Минусы метода ПЦР – это вероятность получения ложноположительного результата, возникающая по нескольким причинам. Например, если пациент недавно вылечил заболевание, вновь определившееся при ПЦР-анализе, то вполне вероятно, что исследование обнаружило уже мертвые, но еще не выведенные из организма клетки возбудителя. Противоположный результат – невыявленный возбудитель, который был определен другим анализом – возможен, если вирус или бактерия уже успели мутировать, и штаммы ПЦР не среагировали на «незнакомца». Кроме того, врачи стараются не назначать ПЦР-анализ на гарднереллез, так как присутствие небольшого количества этих бактерий во влагалище является нормой, и ПЦР их все равно определит.
С усовершенствованием метода ПЦР врачи все реже назначают пациентам прохождение бакпосева. Он считается незаменимым при наличии хронических форм ИППП, так как позволяет достаточно точно определить количество клеток возбудителя и его реакцию на антибиотики различных групп. Для определения острых форм инфекции более целесообразным является метод ПЦР-анализа. В конечном итоге, каким бы ни был результат того или иного исследования, достоверно расшифровать и сделать назначения по нему может только врач.
ФЛОРОЦЕНОЗ — это тест нового поколения для диагностики урогенитальных инфекций у женщин
Это диагностическое решение, созданное профессиональным сообществом в ответ на ряд реальных проблем диагностики урогенитальных инфекций, которые встречают практикующие врачи-клиницисты.
Тест Флороценоз — это диагностическое решение, созданное профессиональным сообществом в ответ на ряд реальных проблем диагностики урогенитальных инфекций, которые встречают практикующие врачи-клиницисты.
Среди этих проблем можно выделить широкое распространение низкоинформативных методов диагностики урогенитальных инфекций и тестов, направленных на выявление микроорганизмов сомнительной клинической значимости, но основной проблемой является отсутствие единого алгоритма, позволяющего с максимальной объективностью диагностировать конкретные инфекционные заболевания урогенитального тракта женщин и определить оптимальную схему их лечения.
Метод ПЦР, которым выполняется тест Флороценоз, рекомендован для диагностики всех урогенитальных инфекций
Тест Флороценоз выполняется методом ПЦР (полимеразной цепной реакции) «в реальном времени», который, согласно последним Клиническим рекомендациям Российского Общества Дерматовенерологов и Косметологов, применим для диагностики всех урогенитальных инфекций:
— гонококковая инфекция, хламидийная инфекция, урогенитальный трихомониаз и урогенитальные заболевания, вызванные Mycoplasma genitalium
— урогенитальные заболевания, вызванные Ureaplasma spp. и Mycoplasma hominis
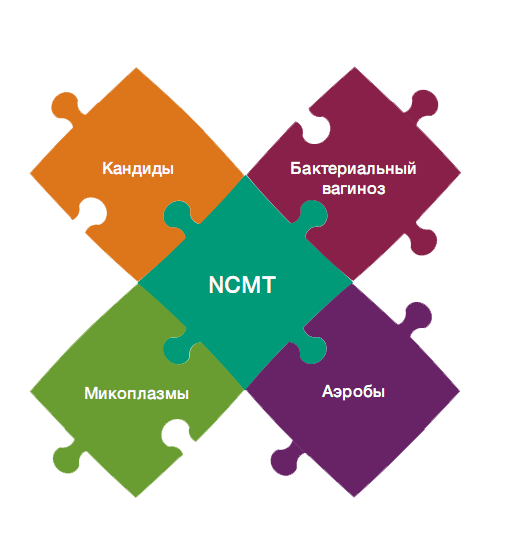
Какие группы микроорганизмов можно встретить в урогенитальном тракте женщины.
Микроорганизмы, которые должны быть во влагалище
Микроорганизмы, которые могут обнаруживаться во влагалище
Кроме лактобактерий, во влагалище здоровой женщины могут присутствовать так называемые условно-патогенные микроорганизмы. Присутствуя в низком титре, они не приводят к развитию заболеваний. При повышении концентрации условно-патогенных микроорганизмов могут развиваться состояния, снижающие качество жизни пациенток и оказывающие неблагоприятное влияние на их репродуктивную функцию, том числе приводящие к осложнениям во время беременности и родов. Среди условно-патогенных микроорганизмов, заселяющих слизистые влагалища, к клинически значимым относятся:
· Микроорганизмы, ассоциированные с бактериальным вагинозом: гарднерелла (Gardnerella vaginalis) и атопобиум (Atopobium vaginae)
· Аэробные микроорганизмы, приводящие к развитию аэробного вагинита: энтерококки (Enterobacteriaceae), стрептококки (Streptococcus spp.) и стафилококки (Staphylococcus spp.)
· Условно-патогенные микоплазмы: уреаплазмы (Ureaplasma parvum и Ureaplasma urealyticum) и микоплазма хоминис (Mycoplasma hominis).
Микроорганизмы, которые не должны присутствовать во влагалище
Наконец, некоторых микроорганизмов не должно быть во влагалище. Это облигатно-патогенные микроорганизмы (инфекции, передаваемые половым путём, ИППП), требующие лечения вне зависимости от количества возбудителя и субъективной оценки женщиной состояния своего здоровья: Neisseria gonorrhoeae, Chlamydia trachomatis, Mycoplasma genitalium и Trichomonas vaginalis. Выявление этих микроорганизмов обязательно должно входить в алгоритм обследования, вне зависимости от наличия или отсутствия клинических проявлений, поскольку все эти инфекции могут протекать абсолютно бессимптомно.
Важно. Тест Флороценоз назначается только в комплексе, все 5 групп!
Исключение может составить только NCMT. В первый раз назначается ВСЕ 5 групп, при повторе можно назначить без NCMT.
Запись по телефону: 204-2-700 доброжелательные сотрудники cаll-центра всегда помогут решить любой вопрос, подскажут нужного специалиста, подберут удобное для Вас время посещения.
Фемофлор или пцр что лучше
Молекулярно-биологический тест, включающий качественное и количественное определение состава микрофлоры урогенитального тракта женщин для оценки микробиоценоза. Позволяет комплексно оценить состояние микрофлоры урогенитального тракта (соотношение общей микробной массы и отдельных представителей нормофлоры, условно-патогенных и патогенных микроорганизмов, дрожжеподобных грибов). В комплекс входит определение ДНК семнадцати микроорганизмов с помощью метода полимеразной цепной реакции, обладающего высокой чувствительностью и специфичностью. Данный метод диагностики является высокодостоверным и клинически значимым в диагностике инфекционных заболеваний.
Микробиоценоз, вагинальный дисбиоз, ДНК, скрининг, ИППП.
Полимеразная цепная реакция в реальном времени (реал-тайм ПЦР).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Инфекционно-воспалительные урогенитальные заболевания женщин занимают первое место в мире в структуре акушерско-гинекологической патологии. Их частота колеблется от 30 до 80%. Заболевания, вызываемые условно патогенной микрофлорой, могут протекать как с клиническими проявлениями, так и бессимптомно. Бессимптомное течение заболевания часто приводит к позднему обращению пациенток к врачу и развитию серьезных осложнений. Установлено, что заболевания, вызываемые условно патогенными микроорганизмами, увеличивают риск возникновения инфекций, передаваемых половым путем (ИППП: сифилис, трихомониаз, гонококковая и хламидийная инфекции) и ВИЧ-инфекции. Своевременно не диагностированные инфекции, вызываемые условно-патогенной микрофлорой, могут стать причиной нарушения репродуктивной функции женщины, спонтанных абортов, преждевременных родов, внутриутробного инфицирования и низкой массы плода, а также осложнений после хирургических вмешательств на органах малого таза и постнатальных осложнений. В настоящее время для выявления дисбиоза влагалища используется комплекс клинических и лабораторных критериев, включающий жалобы пациентки (выделения, зуд), объективные клинические проявления (выделения, гиперемия) и нарушения микробиоценоза, выявляемые лабораторными методами, которые играют ключевую роль в диагностике данных заболеваний.
Основу нормальной микрофлоры влагалища у женщин репродуктивного возраста в большинстве случаев составляют Lactobacillus spp. (Hill G.B., 1993). Микробиоценоз оценивают путём сравнения количества нормальной микрофлоры (Lactobacillus spp.) с общей бактериальной массой. Отсутствие значимых различий между этими показателями свидетельствует о сохранности нормофлоры. Значимое уменьшение количества лактобактерий относительно общей бактериальной массы, как правило, сопровождает ИППП или свидетельствует о дисбиотических нарушениях различной степени тяжести, при которых на фоне снижения нормальной микрофлоры увеличивается количество условно-патогенных бактерий (Gardnerella vaginalis, Prevotella bivi, Porphyromonas spp., Eubacterium spp., Candida spp.).
Chlamydia trachomatis – бактерия, внутриклеточный паразит. Некоторые серовары этого вида вызывают трахому и венерическую лимфогранулему. В России наиболее распространена хламидийная инфекция мочеполовой системы (урогенитальный хламидиоз). Она передается половым путем, а также от матери к ребенку при родах. Возможен и контактно-бытовой путь передачи. Chlamydia trachomatis – самый частый возбудитель негонококкового уретрита. У женщин хламидиоз встречается чаще, чем у мужчин. Хламидийная инфекция опасна при беременности, так как может привести к преждевременным родам, выкидышу, сниженному весу новорождённых и даже гибели плода.
Цитомегаловирус человека (Cytomegalovirus) относится к семейству вирусов герпеса. Так же, как и другие его представители, он может сохраняться у человека всю жизнь. У здоровых людей с нормальным иммунитетом инфекция часто протекает бессимптомно, однако ЦМВ опасен при иммунодефиците и при беременности (для ребенка).
Гонококк (Neisseria gonorrhoeae) – это грамотрицательная бактерия, относящаяся к диплококкам и вызывающая одно из самых распространенных венерических заболеваний – гонорею, которая распространяется половым путем. Большинство пациентов (около 80 %), заразившихся гонореей, – сексуально активные люди в возрасте от 16 до 30 лет. У женщин чаще всего инфекция протекает бессимптомно, а выраженная симптоматика появляется лишь в период развития осложнений. В связи с этим нередко возбудитель у них обнаруживается случайно, например при профилактическом обследовании. Признаками инфекции являются:
Влагалищная трихомонада – одноклеточный паразитарный микроорганизм, который вызывает инфекционное заболевание – трихомониаз. Она способна обитать в среде с рН 4,9-7,5 и при температуре 35-37 °С. У человека ее можно обнаружить только в мочеполовых путях. Трихомонада питается за счет гликогена, который синтезируется в эпителии слизистой влагалища под действием эстрогена, поэтому трихомониаз чаще выявляется у женщин репродуктивного возраста.
При развитии уреаплазмоза у женщин может развиться воспаление влагалища (вагинит), воспаление шейки матки (цервицит), а при ослаблении иммунитета – воспаление матки (эндометрит) и ее придатков (аднексит), что грозит внематочной беременностью или бесплодием.
Ureaplasma urealyticum у беременных может вызывать цервикальную недостаточность, выкидыши, хориоамниониты, рождение детей с пониженной массой тела (менее 2500 г), а также бронхолегочные заболевания (воспаление легких, бронхолегочную дисплазию), бактериемию и менингит у новорождённых.
Получивший в последние годы широкое распространение метод ПЦР в режиме «реального времени» позволяет не только идентифицировать микроорганизмы до вида, в том числе и труднокультивируемые, но и определить их количественное содержание. Комбинация высокой чувствительности и специфичности, скорость получения результата делают технологию ПЦР максимально удобной и клинически значимой в исследовании инфекционных заболеваний.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Диагностическая чувствительность метода: 98-99,9%, специфичность – 99,9%. Тест выявляет 11 показателей, включая контроль взятия материала (КВМ), общую бактериальную массу (ОБМ) и 9 групп микроорганизмов:
— Lactobacillus spp. (нормофлора);
— Enterobacteriaceae, Streptococcus spp. (факультативно-анаэробные);
— Gardnerella vaginalis + Prevotella bivia + Porphyromonas spp., Eubacterium spp. (облигатно-анаэробные);
— Candida spp. (дрожжеподобные грибы);
— Mycoplasma hominis (микоплазмы);
— Mycoplasma genitalium (патогенные микроорганизмы).
Набор реагентов «Фемофлор» предусматривает возможность анализа ряда показателей. Учет и интерпретация результатов реакции осуществляется автоматически.
1. Контроль взятия материала. Нормальный показатель – 10 4 геном-эквивалентов на образец. Меньший показатель говорит о том, то в мазке недостаточное количество эпителиальных клеток и результат анализа может быть недостоверным.
5. Уреаплазмы, микоплазмы и дрожжевые грибки в норме отсутствуют. Их выявление свидетельствует об инфекции, которая может быть одной из причин дисбиоза.
Диагностическое значение имеет также определение этиологической структуры выявленного дисбаланса, то есть то, какие группы условно-патогенных микроорганизмов преимущественно вызывают дисбаланс. В соответствии с этиологической причиной дисбаланс может быть аэробным, анаэробным или смешанным.
Chlamydia trachomatis, ДНК [реал-тайм ПЦР]
Референсные значения: отрицательно (ДНК не обнаружена).
Выявление ДНК указывает на хламидийную инфекцию. Если есть воспаление, то оно, вероятно, вызвано хламидиями, при этом содержание ДНК в пробе высокое.
Cytomegalovirus, ДНК [реал-тайм ПЦР]
Референсные значения: отрицательно (ДНК не обнаружена).
Выявление ДНК вируса указывает на недавнее заражение (первичную инфекцию) или обострение латентной инфекции.
Neisseria gonorrhoeae, ДНК [реал-тайм ПЦР]
Референсные значения: отрицательно (ДНК не обнаружена).
Выявление ДНК указывает на инфекцию. Инфицирование Neisseria gonorrhoea повышает риск возникновения других ИППП, включая ВИЧ.
Trichomonas vaginalis, ДНК [реал-тайм ПЦР]
Референсные значения: отрицательно (ДНК не обнаружена).
Выявление ДНК Trichomonas vaginalis указывает на инфекцию.
Ureaplasma parvum, ДНК (реал-тайм ПЦР)
Ureaplasma urealyticum, ДНК (реал-тайм ПЦР)
Референсные значения: отрицательно (ДНК не обнаружена).
Обнаружение ДНК Ureaplasma parvum и/или Ureaplasma urealyticum в биоматериале может свидетельствовать о том, что этот микроорганизм вызвал воспалительные заболевания органов мочеполовой системы, только при наличии симптомов воспаления и при отсутствии других патогенных микроорганизмов (хламидий, микоплазм, гонококков).
Выявление ДНК Ureaplasma parvum и/или Ureaplasma urealyticum при отсутствии симптомов воспалительных заболеваний мочеполовой системы расценивается как носительство.
Herpes Simplex Virus 1, ДНК [реал-тайм ПЦР]
Herpes Simplex Virus 2, ДНК [реал-тайм ПЦР]
Референсные значения: отрицательно (ДНК не обнаружена).
Выявление ДНК вируса простого герпеса 1 и/или 2 типа является подтверждением инфекции.
Кто назначает исследование?
3 Микроскопическое исследование отделяемого мочеполовых органов женщин (микрофлора), 3 локализации
18 Посев на аэробную и факультативно-анаэробную флору с определением чувствительности к расширенному списку антибиотиков и подбором минимальной эффективной дозировки препарата
Инфекции – наш злейший враг!
Применение теста Фемофлор-16 при обследовании пациенток с патологией урогенитального тракта
Диагностика и лечение инфекционно-воспалительных заболеваний урогенитального тракта у женщин занимают одно из первых мест в акушерско-гинекологической практике. В последние годы возросло число впервые выявленной хламидийной, вирусной, микоплазменной и смешанной инфекций.
Заболевания, вызванные патогенной и условно-патогенной микрофлорой, могут протекать остро, с клинически выраженной симптоматикой, доставляя при этом массу проблем, или практически бессимптомно, что гораздо опаснее, потому что именно бессимптомное течение очень часто приводит к развитию серьезных осложнений, а несвоевременная диагностика и лечение впоследствии могут стать причиной нарушения репродуктивной функции женщины.
Речь идет о тех пациентках, у которых при наличии признаков воспалительного процесса, исследование на наиболее часто встречающиеся инфекции, передающиеся половым путем, не выявляло этих микроорганизмов. Значит, причиной воспаления являлись другие возбудители. Спектр аэробных и анаэробных бактерий, определяемых, например, методами микробиологии достаточно широк. Но большинство микробиологических тестов выполняются достаточно долго и, кроме того, существуют так называемые труднокультивируемые агенты, с трудом или вообще не растущие на питательных средах.
В связи с этим была поставлена новая задача: найти альтернативные тесты, способные быстро и качественно обнаружить патологию в тех пробах, которые показали отрицательный результат при стандартном обследовании. Возможности современной лаборатории позволяют применять в работе, наряду с рутинными тестами, высокотехнологичные методы исследования, такие, например, как полимеразная цепная реакция (ПЦР), с помощью которой в пробе определяют наличие ДНК различных микроорганизмов, вызывающих воспаление и результат может быть готов уже через сутки.
Гинекологами консультативного отдела ОКДЦ было проведено комплексное клинико-лабораторное обследование 1500 женщин, обратившихся с жалобами на ощущение дискомфорта, зуд и выделения из влагалища различной степени выраженности.
Клинический материал направлялся в лабораторию для скринингового ПЦР-тестирования на 10 инфекций передающихся половым путем (ИППП) (Myc.hominis, Myc.genitalium, Ur.urealyticum, G.vaginalis, N.gonorrhoeae, Chl.trachomatis, Cand.albicans, Trich.vaginalis, CMV, HSV1-2) и исследование состояния биоценоза урогенитального тракта женщин с применением тест-системы «Фемофлор-16», позволяющей количественно определить состав аэробной и анаэробной микрофлоры.
Как оказалось, основной причиной развития воспалительного процесса урогенитального тракта по результатам ПЦР-теста являются уреаплазмы (33,7-39,8%) и гарднереллы (7,3-54,3%). Candida albicans обнаружена у 5,8% обследованных, Clamydia trachomatis диагностирована в 5,6 % случаев. Количество обнаруженных микоплазм (хоминис и гениталиум), трихомонад и вирусов группы герпес (HSV1-2 и CMV) составило незначительную часть.
Кроме того, при обследовании пациенток была выделена отдельная группа женщин, у которых имелись воспалительные изменения в урогенитальном тракте, но результаты скринингового ПЦР теста были полностью отрицательными.
Урогенитальные соскобы этих пациенток были дополнительно протестированы с помощью тест-системы «Фемофлор-16». И во всех пробах обнаружены патогенные и условно-патогенные микроорганизмы, представляющие собой как аэробную, так и анаэробную микрофлору, способную вызывать развитие воспалительного процесса, что дало возможность назначить соответствующую терапию.
Проведенное исследование позволило сделать вывод о том, что использование только стандартного скринингового ПЦР теста в ряде случаев не дает полной картины причин имеющегося воспалительного процесса урогенитального тракта женщин и требует дополнительного применения тест-системы «Фемофлор-16», определяющей спектр микроорганизмов не входящих в ПЦР тест, но оказывающих существенное влияние на развитие воспаления в урогенитальном тракте.
Оба теста (скрининговый ПЦР тест и «Фемофлор-16») выполняются специалистами отделения ПЦР-диагностики лаборатории клинической патоморфологии и молекулярно-биологических исследований ОКДЦ. Для повышения качества диагностического процесса мы рекомендуем применение этих тестов в комплексной схеме исследований при инфекционно-воспалительных заболеваниях урогенитального тракта женщин.
Подготовила специалист клинической лабораторной диагностики ОКДЦ Жанна Алексеевна Жищенко