О чем говорит повышенная температура
С детства мы знаем, что бывает нормальная температура, а бывает – «плохая». Под нормой понимается температура 36,6 градусов. Все, что выше и ниже, свидетельствует о том, что в организме происходит что-то неладное.
Причины повышения температуры могут быть вполне невинными: например, у женщин примерно в середине цикла, когда наступает овуляция. Показания градусника могут увеличиться и после интенсивных физических нагрузок – это нормально. Но иногда причины бывают гораздо серьезнее.
Первое, что нужно сделать – это внимательно прислушаться к себе и попытаться понять, что еще вас беспокоит кроме жара. От того, насколько правильно вы это определите, будет зависеть и эффективность лечения, которое назначит врач. При очень высокой температуре (выше 39 градусов) состояние может быть очень тяжелым, и самое лучшее, что можно сделать – это немедленно вызвать «скорую помощь». Сильный жар может сопровождаться судорогами, кратковременной потерей сознания, даже бредом – словом, это не то состояние, когда достаточно просто отлежаться дома.
Какой бывает повышенная температура и о чем она говорит?
Кроме этих двух видов, выделяют еще температуру пиретическую – выше 39 градусов. Это самый опасный случай, когда разбираться в причинах не стоит самостоятельно – необходима экстренная помощь.
Фебрильная температура
Температура выше 38 градусов, как правило, возникает в острых ситуациях – когда в организме начало развиваться инфекционное или вирусное заболевание, поскольку именно при таком температурном режим погибают возбудители подобных болезней – бактерии и вирусы.
Также резким повышением температуры организм может отреагировать на отравление.
Если у вас есть раны и незажившие травмы, повышение температуры – это очень опасный сигнал, который может означать, что травмированную область атаковала инфекция.
Среди болезней, которые сопровождаются жаром, самыми распространенными являются:
Что делать до того, как пришел врач или приехала «скорая»?
Сбить высокую температуру помогают жаропонижающие средства – парацетамол, ибупрофен, нимесил. Причем лучше всего использовать ректальные свечи – они действуют быстрее порошков и таблеток. Даже если вас знобит, кутаться нельзя, наоборот, рекомендовано открыть как можно больше площади тела, можно делать прохладные компрессы.
Субфебрильная температура
Субфебрильная температура – между 37 и 38 градусами – казалось бы, менее опасная вещь. Однако зачастую она переносится очень тяжело, человек чувствует себя разбитым, обессиленным. А самое неприятное, что продолжаться все это может неделями.
Без сильного жара, в «вялотекущем» режиме болеют люди с нарушенным иммунным статусом, ослабленные – в этом случае организм просто не может адекватно отреагировать на болезнь. Чаще всего небольшая температура сопровождает ОРВИ – после того, как появились кашель и насморк, градусник начинает показывать все более высокие цифры, а симптомы при этом никуда, естественно, не деваются.
Прочие болезни, которые могут сопровождаться субфебрильной температурой, и их симптомы:
Что делать, если температура не уходит?
Обратиться в клинику. Если вы не можете определить, какой именно специалист вам нужен, начать стоит с терапевта – он оценит ваше общее состояние и порекомендует вам сдать анализы, которые дадут более объективную картину (как правило, это общий анализ крови и мочи).
Наша клиника оказывает полный спектр медицинских услуг по всем направлениям – квалифицированную помощь вам окажут и наши аллергологи, и хирурги, и гинекологи, и урологи, и гастроэнтерологи, и десятки докторов других специальностей. Здесь же, в клинике, вы сможете пройти и все необходимые исследования. Серьезный плюс еще и в том, что все обследования и лечебные мероприятия будут произведены в удобное для вас время.
Если у вас ранее были диагностированы заболевания, которые перетекли в хроническую форму, обязательно сообщите доктору о них во время приема – так ему будет проще сориентироваться в списке обследований, которые вам нужно пройти.
Если у ребенка поднялась температура, что делать?
Прежде чем приступить к приему жаропонижающих средств нужно ответить на несколько вопросов:
какой возраст ребенка?
как переносит ребенок повышение той или иной температуры?
бывали ли случаи фебрильных судорог в анамнезе семьи или ребенка?
есть ли другие симптомы заболевания, кроме повышенной температуры?
Повышение температуры или лихорадка – это защитно-приспособительная реакция организма в ответ на воздействия патогенных раздражителей, в результате которых происходит перестройка процессов терморегуляции, приводящая к повышению температуры тела, что стимулирует естественную сопротивляемость организма.
Повышение температуры влияет на организм ребенка как положительно, так и отрицательно.
Положительное влияние заключается в том, что при повышении температуры в организме ребенка активируется иммунная система, усиливается фагоцитоз, возрастает производство антител и повышается уровень интерферона, что помогает приостановить размножение патогенных микроорганизмов и побороть инфекцию.
Отрицательное влияние высокой температуры на ребенка проявляется в возникновении судорог (фебрильных), повышенной нагрузкой на сердечно-легочную систему малыша (учащается частота сердцебиения и частота дыхания). Поэтому лихорадка опасна для детей с пороками развития сердца и бронхолегочной системы, нарушением ритма сердца. Также при повышении температуры страдает работа мозга, печени, желудка, почек и других внутренних органов, что опасно для детей с хроническими патологиями внутренних органов, симптомами обезвоживания, нарушениями развития и болезнями органов нервной системы.
Лихорадка различается:
острая (повышение температуры до 2-х недель),
подострая (течение до 6 недель),
хроническая(свыше 6 недель).
по степени повышения показателя:
субфебрильная (повышение до +38,0 градусов)
фебрильная (с +38.0 до +39.0 градусов),
пиретическая (с+ 39.0 до +41.0 градуса),
гиперпиретическая (свыше +41.0 градуса).
по типу температурной кривой:
постоянная (колебания температуры в течении суток не выше 1 градуса).
послабляющая (суточные колебания до 2 градусов),
атипичная (колебания хаотичны, различны и незакономерны),
изнуряющая (сочетание послабляющей и атипичной лихорадки с колебаниями в течение дня более 2-3 х градусов),
перемежающая (сочетание кратковременных периодов повышения и снижения температуры до нормальных цифр),
возвратная (чередование периодов повышения температуры с периодами нормализации температуры от 2-х до 7 дней).
По рекомендации ВОЗ (Всемирной Организации Здравоохранения) жаропонижающие средства детям назначаются согласно возрасту:
от момента рождения до 2-х месяцев при показателях температуры +38.0 градусов,
детям от 3-х месяцев до 24 месяцев при показателях температуры +38.5 градусов,
детям от 1года до 5 лет при показателях температуры +39.0 градусов,
детям старше 5-тилетпри показателях + 39.5- +40.0 градусов.
С другой стороны, подход к каждому ребенку должен быть индивидуальный.
то необходимо сначала применить физические методы для улучшения самочувствия ребенка:
уложить в постель — так организм сохранит силы для борьбы с инфекцией, успокоить ребенка;
напоить дробно водой или подслащенным теплым растительным чаем с ромашкой, липой, клюквенным морсом;
обеспечить доступ свежего воздуха;
кормить при наличии аппетита малыми порциями теплой пищей(к примеру супом, жидкой кашей на воде, легким завтраком).
Также, согласно клиническому варианту течения лихорадки, применить дополнительные меры охлаждения.
При «красной» или «розовой» лихорадке
В этом случае ребенка необходимо
При «белой или бледной» лихорадке
В этом случае ребенка необходимо
Применение жаропонижающих средств при таких симптомах малоэффективно — нужно срочно вызвать врача!
Исключением являются дети из группы риска, которым снижают температуру свыше 37.1 градуса. Это дети,
Фебрильные судороги диагностируются чаще у детей младше 6 лет при показателях температуры свыше +38 градусов, а также у детей с патологией нервной системы при любых значениях температуры. Таким детям рекомендуется снижать температуру до фебрильных показателей (не выше +38.0) или до тех значений, которые рекомендует врач-невропатолог.
Обычно на фоне повышения температуры у ребенка учащается сердцебиение и частота дыхания:частота дыхания увеличивается на 4 дыхательных движения на каждый градус свыше +37.0 градусов, а частота пульса – на 20 ударов в минуту на каждый градус. Однако на фоне заболеваний органов сердечно-сосудистой системы и органов дыхания, таких как пороки развития или нарушения сердечного ритма, возможны неадекватные учащения или замедления пульса и дыхания. Таким детям по рекомендации кардиолога и пульмонолога назначаются жаропонижающие средства до показателей фебрильных цифр (т.е. не выше +38.0 градусов).
Детям с наследственными метаболическими заболеваниями (заболевания щитовидной железы, почек, печени,нарушения в иммунной системе и другие) и детям с несовершенными компенсаторными механизмами терморегуляции при лихорадке (это некоторые дети от момента рождения до 2-х месяцев) также по рекомендации смежных специалистов назначают жаропонижающие средства до фебрильных цифр.

Перегрев — повышение температуры тела на фоне дополнительного воздействия тепла
Опасность перегрева связана с риском теплового удара. Он проявляется
Первая помощь заключается в том, чтобы вызвать бригаду Скорой помощи «112».
До приезда врача
Жаропонижающая терапия детям должна назначаться строго индивидуально с учетом клинических и анамнестических данных.
Важно знать, что прием жаропонижающих средств не сокращает длительность лихорадочного периода. При окончании действия препарата температура вновь повышается.
Жаропонижающие средства имеют массу побочных эффектов:
Кроме того, снижение температуры тела не должно быть критическим, необязательно добиваться нормальных показателей. Достаточно понизить температуру на 1.0 или 1.5 градусов, что позволит улучшить самочувствие ребенка и избежать коллапса.
В результате возникает
Ребенок ощущает
Первая помощь до приезда врача:
Важно знать и то, что жаропонижающие средства не должны применяться курсами, так как это затрудняет диагностику заболевания ребенка. Повышение температуры нередко бывает единственным проявлением нарушения состояния здоровья ребенка. Поэтому необходим осмотр врача и дополнительные обследования.
Фебрильная температура тела: что это такое?

Фебрильная температура или же фебрильная лихорадка (от 38 до 39 градусов) — не самостоятельное заболевание, а, как правило, признак того, что организм активизировал защитные механизмы для ликвидации инфекционного очага. Большинство болезнетворных бактерий и вирусов погибают при повышении температурных показателей выше 38 градусов. Но игнорировать высокую температуру, надеясь, что иммунитет сам разберется, нельзя: фебрильная лихорадка должна стать поводом для обращения к врачу. Своевременное выявление причин недомогания и лечение помогут не допустить ухудшения состояния больного.
Что такое фебрильная температура
Фебрильная температура — это состояние, при котором показатели находятся в пределах от 38 до 39 градусов.
Такое состояние люди переносят по-разному. У кого-то умеренная фебрильная лихорадка, характеризующаяся температурой до 38,5 градуса, вызывает небольшое недомогание, ломоту в теле. В таком случае врачи рекомендуют принимать жаропонижающие лекарства лишь тогда, когда ртутный столбик на термометре превысит отметку 38,5.
Но немало больных очень тяжело реагируют на жар. Тем, кто страдает патологиями почек, сердечно-сосудистыми нарушениями, склонен к возникновению судорог, необходимо быть крайне внимательными к своему состоянию. Таким людям принимать антипиретики (жаропонижающие средства) следует уже при фебрильной лихорадке с температурой 38 градусов.
Причины фебрилитета
Жар в большинстве случаев спровоцирован воспалительными процессами, которые развиваются при внедрении в организм человека болезнетворных микроорганизмов. Так, столбик термометра поднимается до показателей 38-39 градусов при гриппе, пневмонии, детских инфекционных заболеваниях, тонзиллите и т.д.
Существуют и другие, более редкие патологии, способствующие возникновению гипертермии, то есть перегрева организма. Так, у девушек астенического телосложения (другими словами, у высоких и худых) фебрилитет может быть обусловлен особенностями строения тела. Подобное состояние связывают с нарушением работы вегетативной нервной системы во время стрессовых ситуаций или сильного эмоционального напряжения.
Спровоцировать повышение температуры тела у женщин до фебрильных показателей может гормональный сбой, связанный с недостаточной активностью яичников.
Заболевания гипофиза человека — гиперпролактинемия (повышение уровня гормона пролактина в крови), гипогонадизм (снижение уровня половых гормонов) и другие — также вызывают температурные скачки.
Возникают температурные нарушения также на фоне таких патологий:
При перечисленных патологиях возникает умеренная фебрильная лихорадка. Она характеризуется температурой в пределах 38-38,5 градуса.
Симптомы фебрилитета
При повышении температурных показателей более 38 градусов возникает общее недомогание, ломота в теле. Многие люди жалуются на ощущение, будто выкручивает зубы и крупные суставы. Практически всегда фебрильная температура тела сопровождается другими симптомами:
Фебрилитет сопровождается ознобом. Заболевший человек чувствует дрожь, холод внутри. При ознобе сужаются периферические кровяные сосуды, а поверхность тела покрывается гусиной кожей. Мышечный тремор настолько сильный, что человеку трудно разговаривать, у него стучат зубы. Часто при этом руки и ноги холодные. Выраженность озноба зависит от того, насколько быстро растет температура: чем стремительнее она повышается, тем озноб сильнее.
Еще один спутник фебрилитета — это сухая и в большинстве случаев горячая кожа. Она становится влажной, когда температура начинает падать. Интенсивное потоотделение способствует теплоотдаче.
Особенности фебрилитета у детей
Фебрильная температура у ребенка — наиболее частая причина вызова участкового педиатра на дом. Гипертермия развивается у детей на фоне острых респираторных заболеваний, гриппа или других болезней.
Прорезывание зубов у младенцев может сопровождаться повышением показателей на термометре до 38,5 градуса.
У самых маленьких гипертермия грозит возникновением фебрильных судорог. Поэтому, если малышу не исполнилось 3 месяца, нельзя допускать повышения температурных показателей выше 38 градусов. Такое же правило касается детей, входящих в группу риска в связи с патологиями нервной системы, сердца и сосудов, почек и печени.
Для старших деток лихорадка, при которой термометр показывает 38-38,5 градусов, не опасна. Снижать температуру нужно, если столбик термометра пополз за отметку 38,5 или если малыш тяжело переносит гипертермию и раньше у него уже были судороги. В таком случае сбивать нужно даже небольшой жар.
Не обязательно стремиться к снижению показателя до нормы 36,6. Достаточно сбить температуру в пределах от 1 до 1,5 градуса, чтобы самочувствие ребенка улучшилось и миновала опасность судорог.
Иногда фебрильная температура держится дольше трех недель, но признаки какого-либо заболевания отсутствуют. В таком случае речь идет о фебрилитете неясной этиологии у детей. Чтобы установить причину жара, педиатры рекомендуют тщательно обследовать ребенка. Первичные диагностические процедуры предполагают:
Может понадобиться компьютерная или магнитно-резонансная томография мозга. А также придется пройти консультацию у невролога, детского гинеколога, отоларинголога.
Как правило, на данном этапе выявляется патология, которая могла спровоцировать жар.
Как сбить фебрильную температуру
Чтобы избавиться от недомогания при высокой температуре, врачи рекомендуют принимать антипиретики. Оптимальным выбором считаются лекарства на основе парацетамола или ибупрофена. Такие медикаменты подходят как для взрослых, так и для детей.
Взрослым пациентам предлагают жаропонижающие в таблетках или порошках. Но необходимо помнить о том, что при температуре выше 38 градусов, которая держится дольше 3 дней, в любом случае следует обратиться за консультацией к терапевту. Специалист определит причину гипертермии и назначит лечение.
При попадании в организм болезнетворных микробов, а также в процессе их жизнедеятельности в кровь поступает большое количество токсичных веществ — и самочувствие больного ухудшается. Чтобы уменьшить интоксикацию при лихорадке, нужно пить много жидкости — минеральной воды без газа, компота из сухофруктов, травяных чаев и простой воды. Больному можно предложить липовый чай, отвар коры вербы, напиток из малиновых побегов, варенье из малины. Ограничиваться 1-2 чашками целебного напитка нельзя. Чтобы ускорить нормализацию температуры, в организм должно поступать много жидкости.
Фебрильная лихорадка у детей проходит после приема сиропов с парацетамолом или ибупрофеном. Если крохе трудно выпить сладкое лекарство, то можно воспользоваться ректальными свечами. Какое именно лекарство подходит в вашем случае, а также дозировку, должен подсказать педиатр, ориентируясь на возраст и вес малыша. Если жаропонижающее не срабатывает, это может означать, что вы приобрели в аптеке подделку.
Немного понизить температуру способны обтирания. Для взрослых используют смесь из теплой воды и уксуса или водки. Детей обтирают теплой водой без добавления алкоголя или кислоты. Облегчить состояние при фебрилитете помогает прикладывание намоченной ткани к внутренней стороне локтевых сгибов, под колени, к шее — то есть к местам, где находятся крупные лимфоузлы.
Осложнения и последствия фебрильной температуры
Фебрильная температура тела может стать причиной негативных последствий. Особенно часто они возникают у маленьких детей. В числе осложнений фебрилитета выделяют такие:
Если ребенок не употребляет достаточно жидкости, то гипертермия приводит к обезвоживанию. Такое состояние крайне опасно для детей до 5 лет. В случае, когда ребенок совсем не может пить, можно впрыскивать ему в рот небольшими дозами воду из шприца. В особо тяжелых случаях врачи ставят капельницу.
При фебрилитете высок риск ухудшения состояния у людей с патологиями сердца и сосудов, почек и печени, центральной нервной системы. Опасна длительная гипертермия для беременных женщин: у них возникает риск выкидыша из-за гибели плода. Поэтому нужно как можно раньше обратиться к врачу, чтобы быстрее выяснить причину температуры и назначить грамотное этиотропное (направленное на искоренение причины патологии) и симптоматическое лечение.

Длительные фебрильные лихорадки у детей
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Актуальность В дебюте многих заболеваний у детей, и, в частности, инфекционных, часто отмечается такой важный клинический симптом, как повышенная температура тела. Не каждое повышение температуры является лихорадкой. При лихорадке в результате компенсаторной реакции организма на различные патогенные раздражители происходит повышение естественной реактивности организма [1,2,8]. Лихорадку принято оценивать по степени повышения температуры тела, длительности лихорадочного периода и характеру температурной кривой. По степени повышения температуры выделяют следующие виды лихорадок: субфебрильная – 37,2–38,0°С, низкая фебрильная – 38,1–39,0°С, высокая фебрильная – 39,1–40,1°С и чрезмерная (гиперпиретическая) – свыше 40,1°С. По продолжительности лихорадка может быть от нескольких часов до нескольких суток – эфемерная, до 15 дней – острая, до 45 дней – подострая (затяжная) и более 45 дней – хроническая. По характеру температурной кривой выделяют постоянную лихорадку (febris continua) – с повышением температуры тела, при ее суточных колебаниях не более 1°С; послабляющую лихорадку (febris remittens) – с повышением температуры тела, при котором ее суточные колебания превышают 1°С, температура при этом может опускаться ниже 38°С, но не достигает нормальных цифр; перемежающуюся лихорадку (febris intermittens) – с чередованием высоких подъемов температуры и ее снижением до нормы в утренние часы; истощающую лихорадку (febris hectica) – с подъемом температуры тела до высоких цифр с очень быстрым ее снижением, может быть несколько эпизодов подъема температуры и ее падения в течение суток; извращенную лихорадку (febris inverse) – с извращением суточного температурного ритма с более высокими подъемами температуры в утренние часы; возвратную лихорадку (febris recurrens) – с чередованием высоколихорадочных и безлихорадочных периодов длительностью до нескольких дней и неправильную лихорадку (febris atypical) – с отсутствием каких–либо закономерностей. В работе R.G. Petersdorf (1961 г.) лихорадка неясного происхождения (ЛНП) определена как температура тела выше 38,3°С, сохраняющаяся в течение более 3 недель с диагнозом, остающимся неясным после пребывания в стационаре одну неделю. Многие авторы подчеркивают, что ЛНП чаще обусловлена распространенными заболеваниями, протекающими атипично, чем редкими экзотическими заболеваниями [3,5,6]. Малаховский В.Б с соавт. (1998) выделяют ключевые параметры ЛНП – пирогенность, моносимптомность и безрецидивность. К лихорадке неясного происхождения не следует относить случаи неясных субфебрилитетов, которые требуют иного диагностического подхода. Причиной длительной лихорадки у детей чаще всего бывают 3 категории заболеваний: инфекционные заболевания, болезни соединительной ткани, новообразования [4,6,7]. По мере увеличения длительности лихорадки уменьшаются шансы на выявление инфекционных заболеваний.
В дебюте многих заболеваний у детей, и, в частности, инфекционных, часто отмечается такой важный клинический симптом, как повышенная температура тела. Не каждое повышение температуры является лихорадкой. При лихорадке в результате компенсаторной реакции организма на различные патогенные раздражители происходит повышение естественной реактивности организма [1,2,8]. Лихорадку принято оценивать по степени повышения температуры тела, длительности лихорадочного периода и характеру температурной кривой. По степени повышения температуры выделяют следующие виды лихорадок: субфебрильная – 37,2–38,0°С, низкая фебрильная – 38,1–39,0°С, высокая фебрильная – 39,1–40,1°С и чрезмерная (гиперпиретическая) – свыше 40,1°С. По продолжительности лихорадка может быть от нескольких часов до нескольких суток – эфемерная, до 15 дней – острая, до 45 дней – подострая (затяжная) и более 45 дней – хроническая. По характеру температурной кривой выделяют постоянную лихорадку (febris continua) – с повышением температуры тела, при ее суточных колебаниях не более 1°С; послабляющую лихорадку (febris remittens) – с повышением температуры тела, при котором ее суточные колебания превышают 1°С, температура при этом может опускаться ниже 38°С, но не достигает нормальных цифр; перемежающуюся лихорадку (febris intermittens) – с чередованием высоких подъемов температуры и ее снижением до нормы в утренние часы; истощающую лихорадку (febris hectica) – с подъемом температуры тела до высоких цифр с очень быстрым ее снижением, может быть несколько эпизодов подъема температуры и ее падения в течение суток; извращенную лихорадку (febris inverse) – с извращением суточного температурного ритма с более высокими подъемами температуры в утренние часы; возвратную лихорадку (febris recurrens) – с чередованием высоколихорадочных и безлихорадочных периодов длительностью до нескольких дней и неправильную лихорадку (febris atypical) – с отсутствием каких–либо закономерностей. В работе R.G. Petersdorf (1961 г.) лихорадка неясного происхождения (ЛНП) определена как температура тела выше 38,3°С, сохраняющаяся в течение более 3 недель с диагнозом, остающимся неясным после пребывания в стационаре одну неделю. Многие авторы подчеркивают, что ЛНП чаще обусловлена распространенными заболеваниями, протекающими атипично, чем редкими экзотическими заболеваниями [3,5,6]. Малаховский В.Б с соавт. (1998) выделяют ключевые параметры ЛНП – пирогенность, моносимптомность и безрецидивность. К лихорадке неясного происхождения не следует относить случаи неясных субфебрилитетов, которые требуют иного диагностического подхода. Причиной длительной лихорадки у детей чаще всего бывают 3 категории заболеваний: инфекционные заболевания, болезни соединительной ткани, новообразования [4,6,7]. По мере увеличения длительности лихорадки уменьшаются шансы на выявление инфекционных заболеваний.
Цель работы – изучить этиологическую структуру, особенности клинического течения длительных фебрильных лихорадок у детей.
Материалы и методы исследования
Под наблюдением находилось 48 пациентов в возрасте от 8 месяцев до 16 лет, госпитализированных в ОДКБ № 2 г. Воронежа в 2004–2008 годах с диагнозом при направлении – лихорадка неясного происхождения.
Используя рекомендации М.И. Лоурина, руководствуясь приказами МЗ РФ, мы разработали алгоритм диагностики ЛНП у детей, который применяли при обследовании больных с целью верификации диагноза. Сбор анамнеза и тщательное физикальное обследование больного, включающее обязательный осмотр специалистов – невропатолога, отоларинголога, окулиста, по показаниям – хирурга, кардиолога, онкогематолога, являются важными составляющими объективного осмотра. Однако у детей с ЛНП обычно не выявляются характерные специфические симптомы заболевания, поэтому основное значение приобретают лабораторно–инструментальные методы исследования, которые проводятся в три этапа.
1 этап: общий анализ крови с подсчетом ретикулоцитов, тромбоцитов, СОЭ; общий анализ мочи; туберкулиновая кожная проба; рентгенография органов грудной клетки; ЭКГ, биохимическое исследование крови 1 раз в неделю; бактериологические посевы кала, мочи на патогенную флору; посевы крови на стерильность трехкратно на высоте температуры, посев крови на гемокультуру; проведение серологических реакций на выявление титров сывороточных антител против сальмонеллеза, брюшного тифа и паратифа; исследование мазка крови на наличие плазмодий малярии.
2 этап: дополнительные тесты, если диагноз не установлен – общий анализ крови и общий анализ мочи в динамике (каждые 5–7 дней, даже при ранее нормальных показателях); повторные бактериологические посевы крови, включающие специальные среды для выявления как аэробных, так и анаэробных возбудителей; исследование в серологических реакциях титров сывороточных антител против возбудителей инфекционных заболеваний (брюшной тиф повторно, бруцеллез, туляремия, иерсиниозы, лептоспироз, орнитоз, сыпной тиф, болезнь Брилла, лихорадка КУ, токсоплазмоз, вирусы респираторной группы, энтеровирусы; ВИЧ, вирус Эпштейн–Барра (ВЭБ), цитомегаловирус (ЦМВ)); ПЦР ДНК ВЭБ и ЦМВ; маркеры парентеральных гепатитов В, С, D; определение антинуклеарных антител, ревматоидного фактора, LE–клеток; ультразвуковое исследование органов брюшной полости; исследование глазного дна; проведение люмбальной пункции.
3 этап: рентгенологическое (рентгенография, компьютерная томография, ядерно–магнитный резонанс) исследование костей, параназальных синусов, желудочно–кишечного тракта, внутривенная урография; электроэнцефалография; эхокардиография; стернальная пункция.
Первый этап лабораторных исследований проводили сразу же, как только был поставлен рабочий диагноз ЛНП. Если после этого диагноз не был установлен, то назначались тесты 2 этапа. Инструментальные методы исследования, объединенные в 3–ю группу, делались в последнюю очередь ввиду их малой информативности при обследовании больных без специфических симптомов и инвазивности (в том числе и лучевой нагрузки).
Полученные результаты
Продолжительные (более трех недель) фебрильные состояния, отвечающие критериям ЛНП, выделены нами у 36 детей (75%). У 25% имели место непродолжительные субфебрильные лихорадки, и из дальнейшей разработки эти дети были исключены.
При анализе историй болезни 36 пациентов установлено, что ЛНП регистрировались с одинаковой частотой у мальчиков и девочек (41 и 59% соответственно). 16 детей (46%) были в возрасте до 3 лет, от 3 до 6 лет – 6 детей (15%) и от 6 до 12 лет – 14 (39%). На догоспитальном этапе 20 из 36 детей получили по 2 курса антибиотикотерапии, 16 больных – по 1 курсу при продолжительности каждого от 5 до 7 дней. Использовались преимущественно аминопенициллины, аминогликозиды и их комбинации.
Изучение преморбидного фона у детей с длительными лихорадками показало, что у 6 пациентов отмечалась железодефицитная анемия, у 3 – врожденная патология почек, в единичных случаях встречались тимомегалия, дисбиоз кишечника, аллергодерматит.
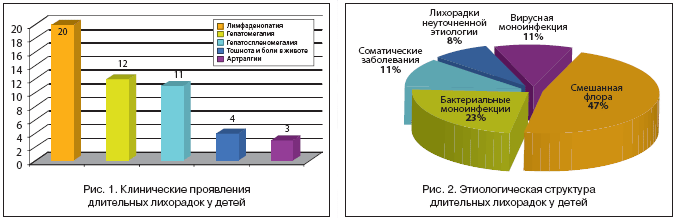
У всех 36 пациентов лихорадка развивалась остро с общеинфекционными проявлениями (слабость, головная боль, снижение аппетита), сочетаясь у 20 (55%) – с микролимфаденопатией, у 4 детей (11%) с минимальными желудочно–кишечными расстройствами (тошнота, непостоянная боль в животе), у 3 (9%)– с артралгическим синдромом (рис. 1). При этом у всех пациентов отсутствовала определенная локальная симптоматика.
Средняя продолжительность лихорадки составила 30,2±4,2 дней, средний уровень температуры 39,2±0,4°С; у 67% пациентов регистрировалась лихорадка интермиттирующего типа, у 22% – возвратного типа, у 5% – ремитирующая и у 6% (по 3% соответственно) – извращенная и неправильного типа. У большинства детей самочувствие при повышении температуры страдало мало. Островоспалительные изменения крови, в частности, увеличение СОЭ и наличие С–реактивного белка, выявлялись у 77% пациентов, при этом у половины эти изменения обнаруживались на 3–4–й неделе заболевания только в ходе 2 этапа обследования согласно алгоритму диагностики ЛНП. Осмотры узких специалистов ни в одном случае не выявили специфических изменений. При оценке данных УЗИ в стационаре незначительное увеличение печени обнаружено у 12 (33%) больных, у 11 (30%) – увеличение печени сочеталось с небольшим увеличением размеров селезенки.
В результате проведенного комплексного клинико–лабораторно–инструментального исследования соответственно предложенному алгоритму диагноз уточнен у 33 (91%) больных (рис. 2). Наиболее часто имела место инфекция мочевыводящих путей, протекавшая в сочетании с вирусными инфекциями: аденовирусной – 8 детей, первичной Эпштейна–Барра вирусной инфекцией – 5 больных, реактивацией ЭБВ инфекции – 4 больных. Клиническая картина смешанных вирусно–бактериальных заболеваний была атипичной, с минимально выраженными респираторными нарушениями (заложенность носа), микролимфаденопатией и отсутствием дизурических явлений, изменения в моче выявлялись только при многократных прицельных исследованиях, что затрудняло своевременную постановку диагноза. Изолированное поражение мочевыводящих путей отмечалось только у одного ребенка, диагноз был уточнен при дополнительном лабораторном и инструментальном исследованиях.
Реже диагностировались бактериальные моноинфекции: кишечный иерсиниоз – 5 пациентов, сальмонеллез группы В септическая форма – 1 пациент. Особенностью этих заболеваний являлось отсутствие диарейного и абдоминального синдромов на фоне длительной (более 3 недель) лихорадки, незначительной гепатоспленомегалии. У 3 детей с кишечным иерсиниозом отмечался артралгический синдром. При иерсиниозе специфические антитела в сыворотке крови появлялись поздно – на 4–й неделе заболевания. У 1 ребенка этиологию инфекции уточнить не удалось, но характер изменений периферической крови, повышение С–реактивного белка в биохимическом анализе крови, положительная клиническая и лабораторная динамика на антибактериальной терапии соответствовали бактериальному воспалительному процессу.
Вирусная моноинфекция в виде первичной ЭБВ выявлялась у 4 больных, у всех детей определялась незначительная гепатомегалия при отсутствии лимфаденопатии и атипичных мононуклеаров в крови.
В единичных случаях диагностированы соматические заболевания: острый лейкоз, ревмокардит, опухоль забрюшинного пространства и ВСД, термоневроз.
Несмотря на тщательное обследование у 3 пациентов верифицировать диагноз не удалось. Температура нормализовалась у них спонтанно на 28–30–й день болезни. Дети были выписаны домой с диагнозом «лихорадка невыясненной причины» под динамическое наблюдение участкового врача. По данным катамнеза, проведенного в течение 6 месяцев после выписки из стационара, рецидивов лихорадки у всех 3 детей в дальнейшем не было.
Жаропонижающие препараты (парацетамол, ибупрофен) получали 95% пациентов с температурой выше 38,6°–39°С. При хорошей переносимости лихорадки и температуре ниже 38,5°С жаропонижающие средства не назначались. В некоторых случаях использование нестероидных противовоспалительных препаратов (НПВП) помогало отдифференцировать инфекционную лихорадку от иммуноопосредованного фебриллитета. Парацетамол и ибупрофен (Нурофен для детей) применялись у детей в разовых дозах: парацетамол – 10–15 мг/кг, ибупрофен – 5–10 мг/кг. Предпочтение отдавалось препарату Нурофен для детей (Reckitt Benckiser Healthcare, Великобритания) в форме суспензии с приятным апельсиновым или клубничным вкусом, содержащей ибупрофен (100 мг/мл), без добавления сахара, алкоголя и искусственных красителей. По сравнению с парацетамолом препарат обладает не только выраженным жаропонижающим эффектом, сохраняющимся более продолжительное время – 8 часов, но, кроме того, противовоспалительным и обезболивающим действием.
Таким образом, в результате комплексного клинико–лабораторно–инструментального обследования в условиях стационара с применением алгоритма диагностики причины длительных фебрильных лихорадок у детей удалось уточнить в 91% случаев, при этом чаще имели место инфекционные заболевания. Среди инфекционных заболеваний в 47% случаев встречались смешанные вирусно–бактериальные инфекции, клиника которых была атипична и моносимптомна; нередко инфекции протекали на неблагоприятном преморбидном фоне, что затрудняло своевременную диагностику заболеваний.
Литература
1. Ветров В.П., Длин В.В. и др. Рациональное применение антипиретиков у детей: пособие для врачей / В.П. Ветров, Пособие для врачей. – М., 2002. – 23 с.
2. Геппе Н.А. Представления о механизмах лихорадки у детей и принципах жаропонижающей терапии / Н.А. Геппе, О.В. Зайцева // РМЖ. – 2003. – Т.11, №1 (173). – С. 31–37.
3. Дворецкий Л. И.. Лихорадки неясного генеза в клинике внутренних болезней: рекомендации для врачей. – М.:1997. – 44 с.
4. Илунина Л.М.. Лихорадочные состояния у детей: методические рекомендации / Л.М. Илунина, С.П. Кокорева, А.В. Макарова.– Воронеж: ВГМА, 2008. – 32 с.
5. Коровина Н.А.. Лихорадка у детей. Рациональный выбор жаропонижающих лекарственных средств: руководство для врачей / Н.А. Коровина, А.Л. Заплатников, И.Н. Захарова. – М.: Медицина, 2000. – 68 с.
6. Лоурин М.И.. Лихорадка у детей. – М.: Медицина,1985. – 256 с.
7. Малаховский В.Б. Подходы к диагностике лихорадки неясного происхождения у детей / В.Б. Малаховский // Педиатрия.– 1998. – №5. С. 61–63.
8. Таточенко В.К.. Рациональное применение жаропонижающих препаратов у детей // РМЖ. – 2000. т.8. – №3–4. С. 40–42.