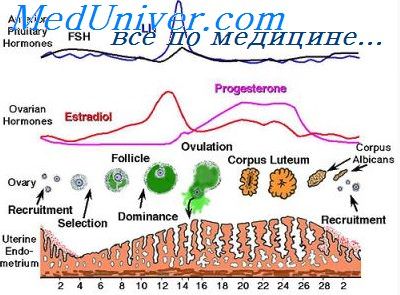
Фаза секреции что это такое в гинекологии
В этой фазе цикла слизистая оболочка матки, особенно ее функциональная зона, в значительной мере переполнена кровью. В связи с расширением капилляров, по которым вместе с кровью поступает материал, необходимый для образования секрета, постепенно наступает стаз (застой) крови в сосудах слизистой оболочки с его последующей транссудацией в окружающую ткань собственной пластинки. В результате этого слизистая оболочка, насыщенная кровяным транссудатом и слизистым секретом желез, набухает (приобретает отечную консистенцию) и размягчается, благодаря чему возникают благоприятные условия для нидации зародыша.
Во время фазы секреции в яичнике функционирует желтое тело, которое к концу фазы начинает постепенно дегенерировать и подвергаться обратному развитию. В этот период яйцевая клетка, выброшенная из граафова фолликула, передвигается по яйцеводу; в случае оплодотворения она нидирует в подготовленную таким образом слизистую оболочку матки. Фаза секреции, начавшись с 14—15-го дня менструального цикла, продолжается до 28-го дня включительно.
Фаза десквамации (отторжения — menstruum). В том случае, если оплодотворения и нидации яйцевой клетки к слизистой оболочке матки не произошло, желтое тело постепенно гибнет, а функциональная зона слизистой оболочки, перенасыщенная кровью в фазе секреции, становится ишемической, с недостаточным кровонаполнением, из-за сокращения сосудов и затрудненного притока крови; в связи с этим она все больше пропитывается жидкостью и размягчается при одновременной дегенерации ткани.
Таким образом распадающаяся, отслаивающаяся и дегенерирующаяся ткань функционального слоя слизистой оболочки, пропитанная кровяным транссудатом и секретами, постепенно в виде кусков, вместе с поверхностным эпителиальным слоем отторгается от базального слоя (decidua menstruationis). Отторженная слизистая вместе с кровью, изливающейся из нарушенных сосудов, смешивается с секретами маточных желез и выделяется из матки через влагалище.
Такое менструальное отделение крови (менструация) длится обычно четыре дня, то есть, начиная с первого дня менструального цикла и кончая четвертым днем включительно.
В яичнике в это время продолжается обратное развитие желтого тела, и начинает созревать новый фолликул, что представляет собой вступление к повторному восстановлению нарушенной слизистой оболочки.
Фаза регенерации (postmenstruum). После десквамации, отторжения функционального слоя слизистой оболочки матки поверхность ее полости покрыта одним лишь обнаженным базальным слоем слизистой; в это время базальный слой очень тонок, в нем располагаются основания маточных желез. В фазе регенерации, благодаря размножению эпителиальных клеток этих остатков желез, происходит регенерация поверхностного эпителия, который затем очень быстро покрывает раневую внутреннюю поверхность маточной полости. Сразу же после этого следует новая фаза пролиферации следующего менструального цикла.
Фаза регенерации заканчивается на 5-ый день менструального цикла.
Под регулярным двадцативосьмидневным повторением маточного цикла и менструального отделения крови подразумеваются средние сроки в рамках биологических вариаций. Менструальный цикл может подвергаться отдельным индивидуальным колебаниям; его отклонения как в отношении общей длительности всего цикла, так и в отношении продолжительности его отдельных фаз по сравнению со средними сроками (от 24 до 32 дней) еще не означают ничего ненормального или патологического, если они не связаны с иными нарушениями или же затруднениями. Таким образом, если менструация не длится в течение четырех дней, то это еще не является доказательством какого-либо нарушения.
Нередко наблюдаются трех- или же пятидневные менструальные отделения крови.
Хронический эндометрит матки
МКБ-10: N71.1 — Хроническая воспалительная болезнь матки. Хронический эндометрит — это заболевание, которое характеризуется наличием вялотекущего воспалительного процесса во внутреннем слое матки (эндометрии). Как результат — в эндометрии происходят морфологические и функциональные изменения, нарушается способность ткани реагировать на гормоны и претерпевать циклические изменения.
Стаж работы 11 лет.
Согласно статистическим данным разных авторов, частота заболевания колеблется в очень широких пределах — от 3 до 70%. Такая вариабельность обусловлена отсутствием единых патоморфологических критериев диагноза и существенными различиями в материале, отправляемом на исследование. Чаще всего болеют женщины репродуктивного возраста — на данную категорию приходится около 97% всех больных.
Болезнь всегда является следствием острого воспаления, которое не до конца вылечили. Результатом этого становится затяжной хронический эндометрит. Основная угроза, которую несет хронический воспалительный процесс — бесплодие, поэтому проблема носит не только медицинский, но и социальный характер. Кроме проблем с зачатием, патология резко снижает вероятность успешного экстракорпорального оплодотворения, провоцирует различные осложнения во время беременности, в том числе — преждевременные роды.
Классификация
Классифицируется эндометрит по стадиям:
Среди пациенток, испытывающих проблемы с естественным зачатием, от 12 до 68% страдают хроническим эндометритом. Среди женщин с неудачными попытками применения вспомогательных репродуктивных технологий заболевание встречается примерно у 60%. У 70% больных с привычным невынашиванием присутствует диагноз «хронический эндометрит».
Причины хронического эндометрита матки
Главные причины хронического эндометрита — патогенные и условно-патогенные бактерии. В большинстве случаев они проникают в полость матки восходящим путем — из влагалища.
К факторам, которые способствуют инфицированию слизистой оболочки матки, нужно отнести:
К основным из них относятся:
На фоне всех этих ситуаций может возникнуть хронический эндометрит, симптомы и лечение которого напрямую зависят от степени выраженности проблемы и общего состояния пациентки.
Признаки и симптомы хронического эндометрита матки
Эндометрит проявляется такими симптомами:
При объективном обследовании матка увеличена, пальпация сопровождается болевыми ощущениями. Чаще всего хронический эндометрит является следствием острой формы заболевания. Главная причина хронизации процесса — неправильное подобранное, несвоевременное или преждевременно прекращенное лечение. Внешние проявления болезни при этом уменьшаются, однако воспалительный процесс не устраняется полностью, что вызывает ряд изменений в строении и функционировании эндометрия.
Диагностика хронического эндометрита матки
Диагностика хронического эндометрита затруднена из-за слабой выраженности клинических симптомов. Тем не менее, применяя современные возможности медицины, поставить диагноз вполне возможно.
Дополнительная диагностика хронического эндометрита заключается в проведении ряда лабораторных и инструментальных тестов, в частности:
При необходимости проводят гистероскопию, компьютерную и магнитно-резонансную томографию, консультируются у смежных специалистов. Таким образом, гинеколог может получить максимум информации о состоянии пациентки и подобрать наиболее подходящее лечение.
Лечение хронического эндометрита матки
Параллельно применяется противовоспалительная и симптоматическая терапия. После устранения основных симптомов женщине назначают курс физиотерапевтических процедур и санаторно-курортное лечение хронического эндометрита.
Особенно сильный эффект оказывают такие процедуры:
При неправильном или неполноценном лечении развиваются такие осложнения хронического эндометрита:
Если диагностирован хронический эндометрит, можно ли забеременеть — вот что интересует многих женщин, страдающих от соответствующей патологии. Нужно отметить, что небольшой шанс на зачатие существует. Однако из-за воспалительного процесса вероятность имплантации эмбриона в эндометрий значительно уменьшается.
Профилактика хронического эндометрита матки
Профилактика хронического эндометрита это, прежде всего, предупреждение острого воспалительного процесса.
Чтобы предотвратить острый эндометрит, нужно придерживаться таких правил:
Хронический эндометрит и беременность
Можно ли зачать ребенка при хроническом эндометрите — это один из наиболее частых вопросов, которые слышит врач-гинеколог на приеме. Часто именно бесплодие становится причиной обращения женщины к доктору, в то время как других жалоб у неё нет. Хронический эндометрит не во всех случаях провоцирует нарушения фертильности. Многие женщины успешно беременеют и вынашивают ребенка. Но шанс наступления беременности в каждом цикле снижается, потому что затрудняется прикрепление эмбриона в стенку матки. Эндометрий хуже созревает. Кроме того, повышается риск перинатальных потерь.
Здоровый эндометрий — один из решающий факторов при попытке зачать ребенка.
Другой решающий фактор — плодное яйцо, которое должно надежно прикрепиться в полости матки для последующего развития. Оплодотворенная яйцеклетка не может прижиться на пораженной ткани, которая не в состоянии из-за хронического воспалительного процесса создать благоприятные условия для развития бластоцисты.
Иногда женщине с хроническим эндометритом удается забеременеть, но такая беременность практически всегда заканчивается выкидышем. Даже, если плодное яйцо закрепилось на пораженном эндометрии, то угроза выкидыша сохраняется на весь период гестации. Параллельно с риском выкидыша будут постоянно возникать те или иные осложнения беременности. Далее воспаление будет распространяться на зародыш, что закончиться внутриутробной гибелью плода.
Мнение врача
Врач репродуктолог, акушер-гинеколог, к.м.н.

Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Недостаточность лютеиновой фазы
Как известно, менструальный цикл женщины состоит из двух фаз:
Лютеиновая фаза – норма
Таким образом, длительность овуляторного менструального цикла женщины определяется длительностью пролиферативной фазы, так как длительность лютеиновой фазы всегда постоянна. Здесь же необходимо отметить, что эти показатели применимы только к циклам, в которых происходит овуляция, то есть овуляторным. Полноценная лютеиновая фаза цикла является одним из ключевых моментов имплантации, так как известно, что наряду с полноценным эмбрионом, является необходимым компонентом наступления беременности. Необходимые для формирования полноценной лютеиновой фазы изменения эндометрия носят название секреторная трансформация. Этот процесс запускается под воздействием прогестерона, выделяемого желтым телом, функцию которого в свою очередь регулирует лютеинизирующий гормон (ЛГ). Для успешного формирования секреторных изменений в эндометрии, необходима подготовительная пролиферативная фаза, когда под воздействием эстрогенов и фолликулостимулирующего гормона (ФСГ) происходит увеличение толщины слизистой матки, стимулируется экспрессия рецепторов к стероидным гормонам (эстрогенам и прогестерону). Таким образом, при недостаточном влиянии эстрогенов в пролиферативную фазу лютеиновая фаза не может быть полноценной, так как только эстрогены стимулируют экспрессию рецепторов в эндометрии как к себе, так и к прогестерону. В литературе имеются указания на определенную роль эстрогенов и в лютеиновую фазу цикла. Суть секреторной трансформации эндометрия заключается в изменении железистого компонента эндометрия, набухания эпителия желез, накопления запаса питательных веществ для подготовки эндометрия к имплантации.
Окно имплантации
Существует множество предполагаемых маркеров готовности эндометрия к имплантации (пиноподии, интегрины αvβ3, Гликоделин, рецептор гиалуроновой кислоты CD44, Трофинин, Кадгерин, лейкемия-ингибирующий фактор (ЛИФ), гепаринсвязывающий эпидермальный фактор роста и многие другие).
Имплантация возможна только в период строго ограниченного во времени периода, так называемого окна имплантации, формирование которого индивидуально в каждом конкретном менструальном цикле и находится под влиянием гормональных факторов, молекул клеточной адгезии, факторов клеточной пролиферации и других. Рассинхронизация между стадией развития эмбриона, при которой возможна имплантация и готовностью имплантационного окна может приводить к невозможности наступления беременности в данном цикле. Имеются литературные данные о том, что при применении стимуляции суперовуляции в программе экстракорпорального оплодотворения (ЭКО) окно имплантации смещается в более ранние сроки.
Дефект лютеиновой фазы
Очень важным для понимания фактором является то, что ДЛФ – это патологический процесс в эндометрии, соответственно и поставить такой диагноз можно, только изучив эндометрий в лютеиновую фазу цикла. По большому счету, ДЛФ является исключительно гистологическим диагнозом и неправомерно ставить пациентке такой диагноз, ориентируясь, только на уровень прогестерона в сыворотке крови. Хотя безусловно, что при ановуляции или существенно низком прогестероне сыворотки ДЛФ в эндометрии необходимо подразумевать и соответствующим образом корректировать.
Диагностика недостаточности лютеиновой фазы
Коррекция выявленного дефекта лютеиновой фазы представляет собой одновременно и простую и сложную задачу. Для коррекции любого ДЛФ, как правило, достаточно использования любых препаратов прогестинового ряда в течение 5-10 дней, в постовуляторный период. С другой стороны, с позиций механизма формирования ДЛФ оправданным является применение эстрогенов в пролиферативную фазу цикла, для стимуляции экспрессии стероидных гормонов в эндометрии. В определенных ситуациях допустимо использование препаратов хорионического гонадотропина ХГЧ (как структурного аналога ЛГ) для регуляции функции желтого тела, оправдано также применение эстрогенов.
Гиперплазия эндометрия матки
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Эндометрий представляет собой нежную тонкую слизистую ткань, которая выстилает полость матки изнутри. Данная ткань каждый месяц быстро растет и утолщается под действием женских половых гормонов. В случае наступления беременности, эндометрий является «пуховой периной» на которую прикрепляется оплодотворенная яйцеклетка. При отсутствии беременности под действием гормонов эндометрий отторгается, выходит в виде менструальной крови.
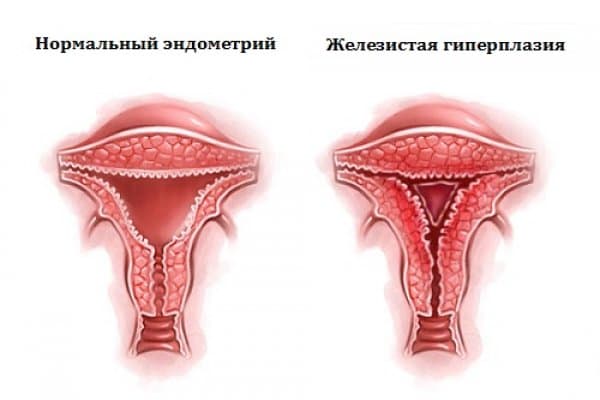
Классификация гиперплазии эндометрия по локализации
Классификация гиперплазии эндометрия (по гистологической картине)
Причины гиперплазии эндометрия
В настоящее время основной причиной развития гиперплазии считается нарушение баланса женских половых гормонов, который чаще всего встречается в пубертатном периоде и перименопаузе.
Факторы риска развития гиперплазии эндометрия
Симптомы, которые встречаются при гиперплазии эндометрия
Основные из них при гиперплазии эндометрия могут быть:
Обследования, которые помогут выявить и поставить диагноз гиперплазии эндометрия
Лечение гиперплазии эндометрия
Практически в 100% случаев лечение гиперплазии эндометрия хирургическое.
Методами хирургического лечения гиперплазии эндометрия является гистероскопия и гистерорезектоскопия.
Данная операция проводится под общей анестезией. Продолжительность операции не превышает 30 минут, короткий период нахождения под общей анестезией позволяет врачам в тот же день отпустить пациентку домой.
Осложнения гиперплазии
При отсутствии должного и адекватного лечения гиперплазия эндометрия приводит к тяжелой анемии с значительным снижением уровня гемоглобина, появлению слабости, повышенной усталости, сонливости, что связано с большими потерями крови во время менструации. У молодых женщин гиперплазия эндометрия может быть причиной бесплодия и невынашивания беременности. Отдельные формы гиперплазии эндометрия (железистая и кистозная гиперплазии эндометрия) являются предраковым состоянием и в случае длительного наблюдения, при отсутствии лечения, могут переродиться в рак матки.
Профилактические мероприятия при данном заболевании необходимы для того, чтобы снизить риск развития рака эндометрия и предотвратить рецидив гиперплазии.
Гиперплазия эндометрия. Часто задаваемые вопросы
1. Что это такое? Доброкачественный процесс, который характеризуется чрезмерным разрастанием внутреннего слоя матки.
2. Из-за чего она возникает? Из-за постоянного воздействия полового гормона эстрогена на эндометрий, который вызывает его чрезмерное разрастание. Гиперэстрогения возникает из-за нарушения центральной регулиции менструального цикла, гормонопродуцирующих опухолей яичников, неправильного использования гормональных препаратов, дефицита прогестерона (гормон II фазы менструального цикла), обладающего антипролиферативным действием, так же в результате ановуляторных циклов.
3. Это распространенное заболевание? Частота встречаемости в структуре гинекологической заболеваемости 15-50%. По данным обращаемости пациенток частота встречаемости ГПЭ- 30%. В позднем репродуктивном возрасте и в перименопаузе встречается с частотой- 50%
4. Это заболевание очень опасно? Пристального внимания врачей заслуживают:
При отсутствии должного лечения гиперплазия эндометрия может приводить к серьезным маточным кровотечениям, со снижением гемоглобина крови и вытекающими отсюда последствиями.
5. Возможно ли забеременеть на фоне гиперплазии эндометрия? Ответ – нет. Гиперплазия эндометрия не возникает спонтанно, это следствие нарушений в репродуктивной системе женщины. Нарушение баланса между звеньями регуляции менструального цикла вызывает избыток эстрогенов в организме женщины, нехватку прогестерона, вследствие этого отсутствие овуляции (выхода яйцеклетки из фолликула для оплодотворения). Так же сам эндометрий структурно изменен, поэтому является неблагоприятным для имплантации (прикрепление плодного яйца к стенке матки).
7. Как диагностировать атипическую гиперплазию эндометрия? Большую информацию врач получает при опросе пациентки во время общения (возраст менархе или время наступления менопаузы, все особенности менструального цикла- его длительность, характер выделений и т.д.).
УЗ-исследование в зависимости от периода жизни женщины, а также фазы менструального цикла может дать информацию о состоянии эндометрия. По этим данным можно заподозрить проблему, однако подтвердить или опровергнуть атипию в клетках эндометрия нельзя. Только проведение гистероскопии с последующим гистологическим исследованием материала является золотым стандартом для диагностики этого состояния. Информативность метода более 90%.
8. Обязательно ли проводить выскабливание эндометрия при гиперплазии? Раздельное выскабливание цервикального канала и полости матки несет за собой лечебный и диагностический характер. Механическое удаление измененной патогенной ткани из полости матки предотвращает маточное кровотечение, что составляет лечебный эффект. Полученный соскоб отправляется на гистологическое исследование, после которого будет дано заключение о характере ткани, наличии или отсутствии признаков злокачественного поражения.
9. Возможен ли рецидив гиперплазии эндометрия? Да, возможен. Так как причиной гиперплазии эндометрия является нарушение гормонального баланса в организме женщины, то требуется обследование её гормонального фона. Для профилактики рецидива необходимо соответствующее лечение и исключение факторов риска.
Аденомиоз матки: что это и как лечить?
Это заболевание долгое время не признавалось самостоятельным и рассматривалось как разновидность эндометриоза. До сих пор в научной среде ведутся споры о природе, причинах и механизмах развития аденомиоза матки. Вместе с тем оно представляет серьезную угрозу здоровью женщин и. в частности, их способности зачать и выносить здорового ребенка. В тяжелых случаях оно приводит к полной и необратимой утрате репродуктивной функции.
Причины аденомиоза
Эта патология представляет собой аномальное прорастание эндометрия (слизистой оболочки матки) вглубь мышечного слоя матки. Ранее аденомиоз рассматривался как внутренняя разновидность эндометриоза. Однако, сегодня гинекологи все больше склоняются к тому, что это отдельное, хотя и похожее заболевание, так как причины и механизм его появления, а также процесс развития и симптоматика в значительной степени отличаются. На данный момент неизвестно достоверно, какие факторы приводят к появлению аденомиоза, но есть несколько факторов, которые наблюдаются у всех или большинства пациенток, страдающих этой патологией:
Также имеются предпосылки, позволяющие связать риск развития аденомиоза с ухудшением экологической обстановки или поздним деторождением. Исследования показывают, что наиболее часто это заболевание встречается у женщин, живущих в развитых странах и предпочитающих рожать детей ближе к 30-35 годам. Однако, такая зависимость точно не установлена, потому что статистика в развивающихся или неразвитых странах ведется существенно хуже, что может исказить результаты.
Общепринятый взгляд на механизм развития аденомиоза заключается в том, что нет какой-то единой или приоритетной причины его появления. Скорее всего, заболевание появляется при воздействии сразу нескольких негативных факторов. Притом у каждой пациентки соотношение их ролей распределяется индивидуально, что затрудняет общую систематизацию заболеваемости.
Виды аденомиоза
В зависимости от распределения патологических структур в пораженных тканях различаются следующие формы аденомиоза:
Существует также кистозная форма, которая является дальнейшим развитием узлового или очагового аденомиоза и образуется при кровоизлиянии узлов с последующим образованием кист. Указанные виды этой патологии могут формироваться отдельно или в сочетании друг с другом. Наиболее часто возникает диффузно-узловая форма, при которой эндометриальные клетки образуют узел и области с их равномерным вкраплением.
Также выделяется несколько стадий развития этого заболевания, характеризующиеся степенью поражения тканей матки:
От стадии заболевания зависят признаки аденомиоза матки и его ущерб для организма. Определение этапа развития патологии играет важную роль в ее диагностике и лечении. Чем ранее она будет обнаружена, тем более эффективным и щадящим будет терапия.
Симптоматика аденомиоза
Эта болезнь вызывает патологические изменения в тканях матки и окружающих органов, что проявляется следующими характерными симптомами:
Интенсивность, с которой проявляются признаки аденомиоза тела матки, зависит от стадии развития заболевания. На раннем этапе болезнь может никак себя не проявлять – пациентка не испытывает никакой боли или дискомфорта, нарушения сексуальной или репродуктивной функции. Слабый болевой синдром, возникающий в предменструальный период, многие женщины часто списывают на сами менструации. Выявить начальные признаки аденомиоза может только врач с помощью диагностического оборудования.
Со временем интенсивность проявления заболевания растет – учащаются боли в области живота и промежности, изменяется характер менструальных кровотечений, появляется дискомфорт при половом акте и т. д. Но даже на этом этапе не все пациентки распознают болезнь, относя эти признаки к гормональным сбоям, индивидуальным особенностям своей менструации и т. д. Лишь когда симптомы аденомиоза начинают проявляться вне менструального цикла, переходя в хроническую стадию, они обращаются за врачебной помощью.
Последствия аденомиоза
Патологическое разрастание эндометрия негативно сказывается на функционировании мочеполовой системы женщины, а в тяжелых стадиях затрагивает и работу других органов брюшной полости – кишечника, желудка, печени и т. д. Эндометриальные клетки, проникая в мышечные слои матки, образуют скопления, которые под воздействием гормонов начинают слущиваться и кровоточить, вызывая воспалительные процессы, образование заполненных кровью кист. Это приводит к следующим негативным последствиям для организма:
Даже при отсутствии таких последствий аденомиоз существенно снижает качество жизни пациентки, провоцируя периодические или постоянные боли в нижней части живота, промежности и в пояснице.
Аденомиоз после климакса

Долгое время в медицинской среде считалось, что аденомиоз проявляется в основном у женщин старшего возраста перед наступлением менопаузы. Однако, сегодня статистика этого заболевания показывает, что оно часто встречается и у девушек и даже подростков. После наступления менопаузы вероятность аденомиоза снижается, так как у женщин в этот период снижается выработка эстрогенов – половых гормонов, отвечающих за рост эндометрия. По этому механизму действует и такой способ лечения заболевания у молодых пациенток, как создание искусственного климакса.
Несмотря на важную роль, которую менструальный цикл играет в формировании этой патологии, она может возникнуть и в позднем возрасте, после климакса. Чаще всего это связано с гормональной терапией, которую назначают женщинам для компенсации снижения их собственных гормонов. Чтобы полностью исключить вероятность возникновения или развития болезни, сейчас пациентам часто предлагают радикальный вариант – полное удаление матки.
Диагностика аденомиоза
Выявление этого заболевания сегодня осуществляется с помощью лабораторных тестов и медицинских обследований, так как внешней симптоматики и простого гинекологического осмотра недостаточно для постановки точного диагноза. Рассмотрим, какие диагностические процедуры используются для определения наличия у женщины аденомиоза матки.
Ультразвуковое исследование (эхография). УЗИ является одним из основных способов выявления патологии, так как позволяет изучить точную структуру базального (нижнего) слоя эндометрия. Эхография проводится трансвагинально за несколько дней до и после менструации. Зонд с излучателем и приемником звуковых волн вводится через влагалище в матку и просвечивает ее слизистую. Проходя через ткани, имеющих разную плотность, звук распространяется неравномерно, что позволяет сформировать на основе получаемого сигнала визуальное изображение структуры эндометрия и подлежащего мышечного слоя. Различаются следующие эхопризнаки аденомиоза первой степени:
Эти изменения эндометрия сохраняются на всем протяжении развития заболевания. Впоследствии они дополняются такими эхопризнаками аденомиоза второй степени, как утолщение слизистой оболочки. Хотя этот симптом может проявляться на данной стадии не у всех женщин. В целом, УЗИ является достоверным способом диагностики заболевания, имеющим точность в 88-96%. С его помощью можно установить не только само наличие патологии, но и ее форму:
Вместе с тем, при всей высокой эффективности УЗИ возможна неверная интерпретация данных исследования. Также весьма ограниченную информацию оно дает при наличии у пациентки диффузной формы аденомиоза, так как микроскопические вкрапления эндометрия в мышечном слое плохо различимы на эхографии. Также ультразвуковое исследование дает недостоверные данные при сочетании эндометриоза с миоматозом, при котором образуются множественные очаги. Чтобы сделать диагноз более точным, УЗИ при аденомиозе матки сочетается с другими методами медицинских исследований.
Компьютерная томография. Этот метод используется в основном как дополнение к УЗИ и заключается в «просвечивании» тканей рентгеновским излучением с последующей компьютерной обработкой изображения. Для повышения точности картинки в исследуемую область вводятся контрастные вещества. КТ позволяет установить следующие признаки аденомиоза матки:
Магнитно-резонансная томография. Диагностирование аденомиоза с помощью МРТ является альтернативой УЗИ и обеспечивает такую же высокую точность диагноза (95%). Этот метод основан на измерении отклика атомных ядер водорода или иных элементов в клетках тканей в ответ на их возбуждение электромагнитными волнами определенной частоты.
Магнитно-резонансная томография позволяет детально изучить структуру перехода эндометрия в миометрий, число и расположение кровеносных сосудов, эндометриоидных очагов в толще мышечной стенки и т. д. С помощью МРТ также можно отследить колебание толщины стенок слизистой оболочки матки, наличие «тоннелей», пронизывающих мышцы органа при распространении в них клеток слизистой. Этот метод особенно эффективен в диагностировании очаговой и узловой формы аденомиоза.
Недостатком магнитно-резонансной томографии является ее высокая стоимость и труднодоступность, что не позволяет широко применять ее для постановки диагноза – лишь для его уточнения, локализации очагов заболевания и формирования точной структуры тканей, что позволяет избежать травмирования здоровых областей при хирургическом лечении патологии.
Гистероскопия. Еще одним распространенным способом диагностирования аденомиоза матки является визуальное обследование ее полости с помощью гистероскопа, который вводится в орган через влагалище и цервикальный канал. Этот метод позволяет изучить структуру поверхностного слоя эндометрия, выявить в нем неровности и другие дефекты, указывающие на возможную патологию.
Как правило, гистероскопия не дает исчерпывающей информации, поэтому проводится в сочетании с УЗИ, КТ или МРТ органов малого таза. Несомненным преимуществом этого метода исследования является его простота и доступность, благодаря чему его часто используют для постановки первичного диагноза.
Лапароскопия. Этот способ исследования редко используется для диагностики аденомиоза. В основном его применяют при тяжелых стадиях заболевания не с целью постановки диагноза, а для уточнения степени распространения патологии на другие органы. Для этого в брюшной стенке пациентки делается небольшой прокол, через который вводится тонкий гибкий прибор с оптической системой или цифровой мини-камерой, передающей изображение на монитор.
Лапароскопия позволяет увидеть очаги аномально разросшегося эндометрия на других органах и тканях брюшной полости – самой брюшине, печени, кишечнике, мочевом пузыре и т. д. Также этот метод может применяться при проведении операций по удалению эндометриоидных узлов.
Лабораторные анализы. Тесты крови и мочи используются для косвенного подтверждения диагноза. В частности, об аденомиозе могут свидетельствовать повышенный уровень эстрогенов в организме, наличие крови в моче (при поражении мочевого пузыря) и другие признаки. Как правило, лабораторные анализы являются стандартной процедурой при подозрении на любое гинекологическое заболевание.
Как лечить аденомиоз матки?
На сегодняшний день разработано достаточно большое количество методик, позволяющий либо полностью вылечить, либо приостановить и облегчить течение этого заболевания. Наибольшее распространение получили следующие виды терапии аденомиоза.
Консервативное лечение. Оно заключается в приеме лекарственных средств, воздействующих на саму патологию или ее проявления. Самыми популярными препаратами являются:
Также в качестве поддерживающей лекарственной терапии могут применяться различные витаминно-минеральные комплексы и БАДы. Они не являются лекарствами, но позволяют улучшить сопротивляемость организма факторам, вызывающим аденомиоз, повысить иммунитет, улучшить общее состояние пациентки, компенсировать недостаток железа из-за анемии.
Физиотерапия. В качестве дополнительных нехирургических способов лечения аденомиоза используются различные физические воздействия на организм женщины:
Физиотерапевтические методики в лечении аденомиоза показывают разную эффективность в зависимости от степени тяжести и распространения заболевания. Поэтому они используются исключительно в комплексе с медикаментозной и/или хирургической терапией.
Хирургическое лечение. На данный момент наиболее эффективным средством терапии аденомиоза матки является оперативное вмешательство. Оно может использоваться как на начальных, так и на поздних этапах развития заболевания. Обычно хирургическое лечение назначают в следующих случаях:
Органосохраняющие методы используются в тех ситуациях, когда необходимо сохранить женщине функционирующую матку, чтобы она могла зачать и родить ребенка. К этой категории относятся:
Преимуществом этих методов является их малоинвазивность – они все проводятся через естественные половые пути или небольшие надрезы. Это снижает негативное воздействие на саму матку, позволяя сохранить ее функциональность, а также уменьшает продолжительность реабилитационного периода.
Радикальные методы лечения аденомиоза матки подразумевают ее частичное или полное удаление. Оно применяется при тяжелых формах заболевания и его распространения на соседние органы, а также в тех случаях, когда пациентка не нуждается в сохранении репродуктивной функции. К таким хирургическим способам относятся:
После хирургического лечения пациентка проходит реабилитацию в клинике – ее продолжительность зависит от того, какой метод был использован. Лапароскопия позволяет сократить его до 2-3 дней, после чего женщина может возвратиться домой. Лапарэктомия наносит организму больший ущерб, поэтому восстановительный период после нее может достигать недели. Чтобы исключить развитие постоперационной инфекции и снизить болевой синдром, врач назначает антибиотики, противовоспалительные средства, анальгетики.