Медленно разрешающаяся/неразрешающаяся внебольничная пневмония
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Введение Термин «медленно разрешающаяся/неразрешающаяся»1 внебольничная пневмония (ВП) принят для обозначения тех случаев заболевания, когда рентгенологические изменения сохраняются достаточно длительное время, превосходя ожидаемые сроки обратного развития очагово–инфильтративных изменений в легких [1]. Пожалуй, наиболее точное определение медленно разрешающейся/неразрешающейся ВП было дано S.H. Kirtland и R.H. Winterbauer [2]: «…медленный регресс рентгенологических изменений у иммунокомпетентных больных, характеризующийся уменьшением размеров пневмонической инфильтрации менее чем на 50% к исходу 2–й недели и неполным разрешением к исходу 4–й недели от начала заболевания при улучшении клинической картины (в частности, достижении апирексии и пр.) на фоне проводимой антибактериальной терапии».
20% случаев), приходится прибегать к помощи медиостиноскопии или торакоскопической/открытой биопсии легкого [32].
Оккультная аспирация кусочков пищи или других инородных тел с попаданием их в крупные бронхи – еще одна из причин медленно разрешающейся пневмонии. Чаще подобный механизм следует подозревать у пациентов с нарушенным кашлевым рефлексом или у лиц, подвергшихся интоксикации. Необходимо заметить, что далеко не все инородные тела являются рентгенопозитивными. В этой связи при малейшем подозрении на аспирацию следует незамедлительно выполнить фибробронхоскопию.
В редких случаях среди причин медленно разрешающейся пневмонии могут быть и токсические реакции на прием медикаментов. Лекарственные пневмопатии, связанные с приемом цитостатиков (блеомицин, метотрексат), обычно манифестируют диффузными интерстициальными изменениями и не создают особых проблем в дифференциальной диагностике у больных с синдромом «затяжной пневмонии». Напротив, при приеме амиодарона наряду с интерстициальными (ретикулонодулярными) изменениями могут обнаруживаться и локализованные легочные инфильтраты. Отчетливый регресс инфильтративных изменений в легких на фоне отмены препарата и назначения системных глюкокортикоидов убеждает в правильности высказанного предположения.
Тактика ведения пациентов с синдромом «затяжной пневмонии» в первую очередь предполагает учет возможных факторов риска медленного рентгенологического выздоровления:
• возраст старше 55 лет;
• алкоголизм, курение;
• наличие сопутствующих заболеваний внутренних органов (ХОБЛ, застойная сердечная недостаточность, почечная недостаточность, злокачественные новообразования, сахарный диабет и др.);
• тяжелое течение ВП;
• мультилобарная инфильтрация;
• наличие осложнений ВП (плевральный выпот, эмпиема плевры, абсцесс легкого);
• вторичная бактериемия;
• высоковирулентные возбудители (L. pneumophila, S. aureus, грамотрицательные энтеробактерии);
• лекарственноустойчивые штаммы возбудителей.
В тех случаях, когда у пациента присутствуют факторы риска медленного разрешения пневмонии, но при этом наблюдается отчетливое клиническое улучшение, целесообразна выжидательная тактика с проведением контрольного рентгенологического исследования органов грудной клетки спустя 4 недели.
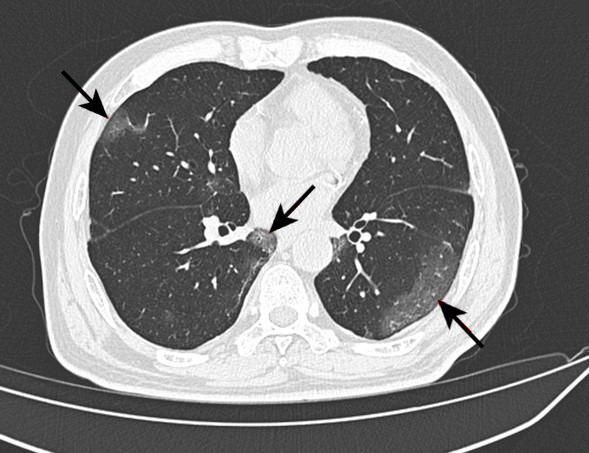
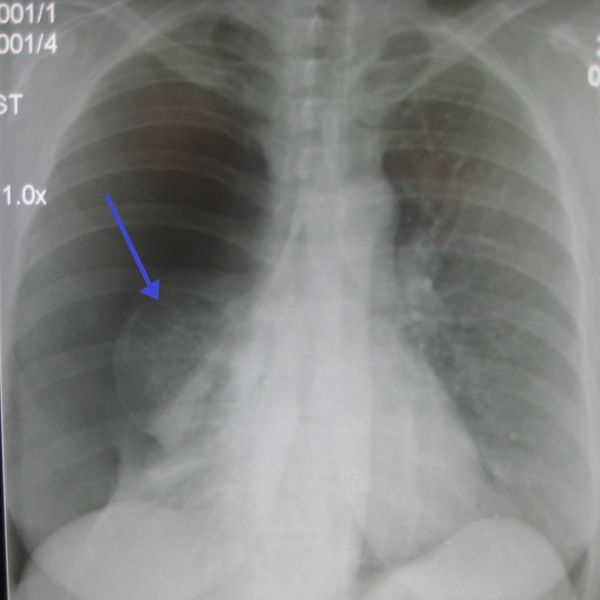
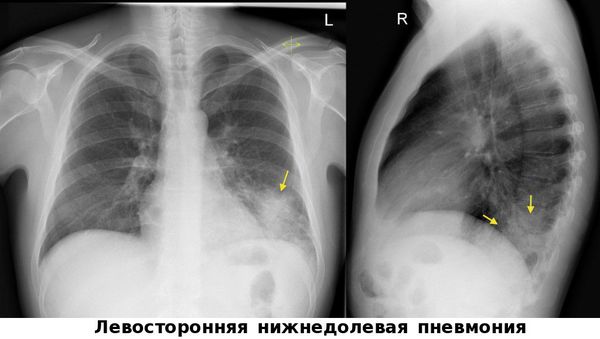
Напротив, при отсутствии известных факторов затяжного течения заболевания показано дополнительное обследование – в ряду первоочередных диагностических мероприятий следует провести КТ органов грудной клетки и фибробронхоскопию с комплексом бактериологических и цитологических исследований (рис. 4).
1 Для российских врачей более привычным является тер-
мин «затяжная пневмония».
2 Речь идет о ранней терапевтической неэффективности в
ближайшие 48–72 ч с момента начала лечения.
3 Критерии клинической стабильности: температура тела
≤37,8°С; частота сердечных сокращений ≤100 в минуту; часто-
та дыхания ≤24 в минуту; систолическое артериальное давле-
ние ≥90 мм рт.ст.; сатурация артериальной крови ≥90% или pO2
≥60 мм рт.ст.; возможность приема лекарств внутрь; отсут-
ствие нарушений сознания [8,11,12].
4 Возраст 65 лет; применение –лактамов в
течение последних 3 месяцев; повторные курсы терапии –лак-
тамами, макролидами или фторхинолонами; ранее (в преде-
лах года) перенесенная пневмония; тяжелые сопутствующие
заболевания внутренних органов (застойная сердечная недо-
статочность, сахарный диабет, ХОБЛ и др.); хронический алко-
голизм; иммунодефицитные заболевания/со стояния (включая
терапию системными глюкокортикоидами); контакт с детьми,
посещающими детские сады
5 Р. Хэгглин. Дифференциальная диагностика внутренних
болезней. М.: Медицина, 1965
Что такое вирусная пневмония? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лобовой Елены Рафаиловны, терапевта со стажем в 18 лет.
Определение болезни. Причины заболевания
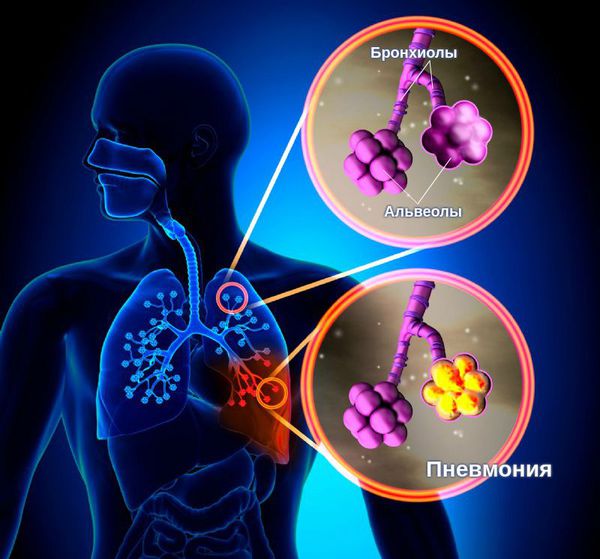
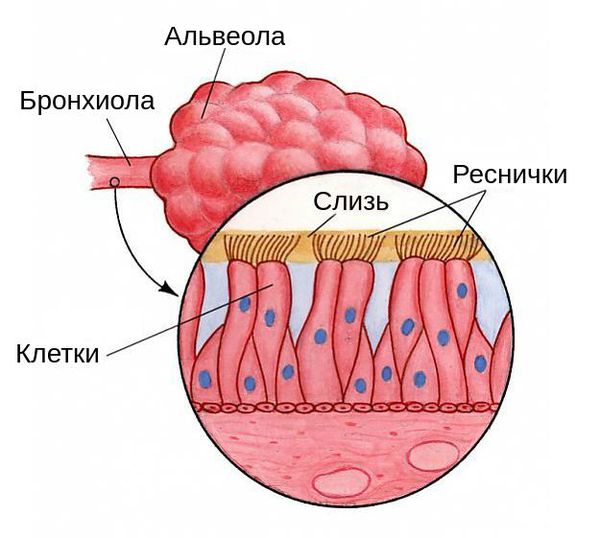
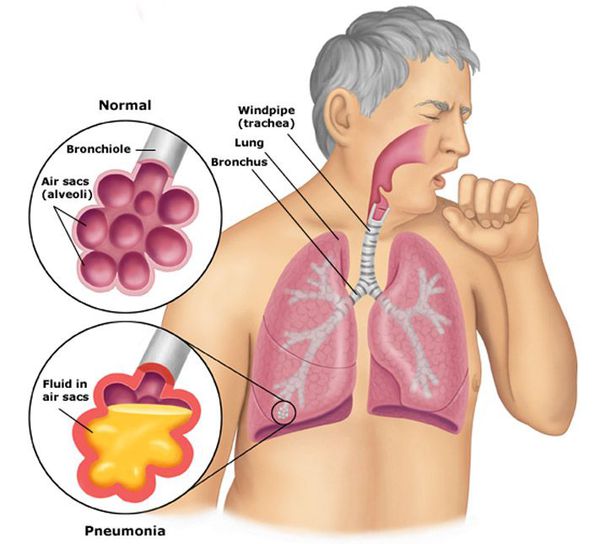
Пневмония — это воспалительный процесс, при котором поражаются лёгочные альвеолы и бронхиолы — самые мелкие бронхи. Иначе заболевание называют воспалением лёгких.
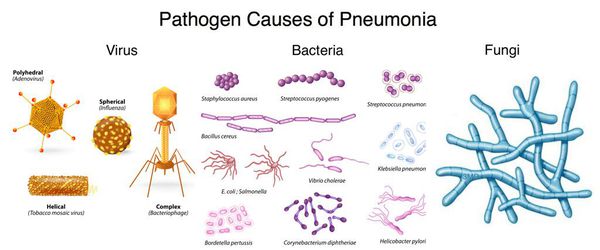
Чаще всего причиной пневмонии становится бактериальная инфекция, но иногда развивается вирусная пневмония. Поражение лёгких в этом случае вызывает вирус или реакция иммунитета на вирусную инфекцию. Обычно проявляется подъёмом температуры, кашлем, одышкой и болями в грудной клетке.
Краткое содержание статьи — в видео:
Хотя сегодня существует множество лекарств — антибиотиков, вакцин, противовирусных препаратов — пневмония всё равно остаётся распространённым и опасным забо леванием. В большинстве развитых стран она входит в первую десятку по смертности среди всех болезней и является первой по смертности среди инфекционных заболеваний.
Пневмония может быть первичной и вторичной. Первичная пневмония возникает в результате поражения лёгких вирусом и является этапом развития самого вирусного заболевания. Вторичную пневмонию называют «вирусно-бактериальной», фактически — это классическая бактериальная пневмония, которая является осложнением вирусной инфекции (например, гриппа). Она может сочетаться с вирусным поражением. Бактериальная флора всегда присоединяется к вирусу на 4-7 день болезни и может стать доминирующей причиной поражения лёгких.
Частые причины вирусных пневмоний :
Иногда причиной заболевания становятся :
К редким причинам болезни относятся:
Бол еют вирусной пневмонией в равной мере как мужчины, так и женщины. У людей со сниженным иммунитетом она развивается независимо от возраста. Часто вирусная пневмония возникает у детей до трёх лет (даже с хорошим иммунитетом), особенно на фоне респираторно-синцитиального вируса. У взрослых с нормальным иммунитетом вирусная пневмония может протекать в лёгкой форме. Они, как правило, не обращаются за медицинской помощью.
Симптомы вирусной пневмонии
При гриппе заболевание начинается остро: с озноба и резкого подъёма температуры до 39-40°С. Характерны мышечные, суставные и головные боли. Типичный внешний вид больного — покраснение лица, слизистой рта и конъюнктивы (белка) глаз. Отмечается сухой кашель и небольшой насморк.
При парагриппе выражены симптомы насморка, типичен ларингит — поражение трахеи, которое проявляется осиплостью голоса и сухим грубым кашлем. Частым осложнением этого состояния является пневмония. При её раннем начале — на 3-4 день болезни — отмечается тяжёлое течение с высокой температурой и выраженной интоксикацией (болью в груди, одышкой, ознобом и пр.).
Риносинцитиальная инфекция вызывает пневмонию у каждого 6-го ребёнка до 4-5 лет, у половины детей выражена астматическая реакция. При риносинцитиальной пневмонии ухудшение состояния начинается с ринофарингита (воспаления носа и глотки). На 2-3 день появляется выраженная одышка и кашель, сухой или со скудной мокротой, который становится надсадным, со свистящими хрипами. Повышается температура тела, часто присоединяется воспаление среднего уха — отит.
Отличительной чертой высыпаний при кори является этапность: сначала они появляются на лице, в другой день — на теле, в третий — на голенях и стопах. Элементы сыпи сливаются между собой. Их угасание проходит в том же порядке, что и появление.
У непривитых больных корь протекает тяжело, могут появиться кровянистые высыпания и мучительный кашель с нарушением дыхания.
Пневмония при кори может присоединиться ещё до появления сыпи. Она проявляется одышкой, выраженной интоксикацией, иногда кровохарканьем. Такая первично-вирусная пневмония является тяжёлым заболеванием.
Вторичная бактериальная пневмония при кори может развиться на 7-10 день болезни. Она сопровождается кашлем с одышкой и гнойной мокротой.
Коронавирусная инфекция часто начинается постепенно, с небольшой температуры (до 37,5°С), першения в горле и незначительного конъюнктивита. На 8-9 день болезни может развиваться вирусная пневмония с появлением резкой одышки, болей в груди и сухого кашля.
В случае прогрессирования заболевания у части больных развивается острый респираторный дистресс-синдром (чаще на 3-5 сутки болезни, но может возникнуть и на 2-е сутки). Для него характерна очень высокая температура, низкое артериальное давление, тахикардия и прогрессирование дыхательной недостаточности.
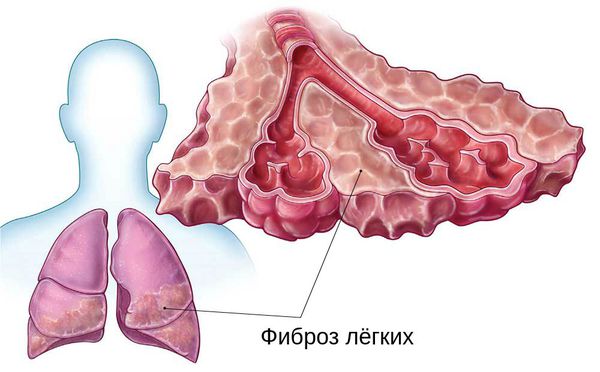
На рентгене и компьютерной томографии лёгких наблюдаются вызванные вирусом изменения лёгких: признаки двустороннего поражения, затемнения округлой формы, сливающиеся между собой и напоминающие матовое стекло. После перенесённой коронавирусной пневмонии в некротизированных (омертвевших) участках лёгких образуются массивные фиброзные рубцы.
Также для заболевания характерно поражение сосудистой стенки с нарушением свёртываемости крови, следствием чего является возникновение тромбозов и тромбоэмболий.
Продолжительность вирусной пневмонии зависит от вируса, вызвавшего её, от тяжести заболевания и его осложнений. В среднем она колеблется от 10-14 дней до 4-6 недель.
Учитывая все перечисленные признаки вирусных инфекций, можно выделить основные симптомы вирусной пневмонии :
У детей пневмония может протекать с выраженной интоксикацией, лихорадкой, вялостью и снижением аппетита.
ВАЖНО: не стоит забывать об абортивном, скрытом течении пневмонии. Оно отличается скудными симптомами, невысокой температурой и небольшим кашлем. Обнаружить заболевание позволяют только лабораторные методы диагностики и рентгенография органов грудной клетки.
Патогенез вирусной пневмонии
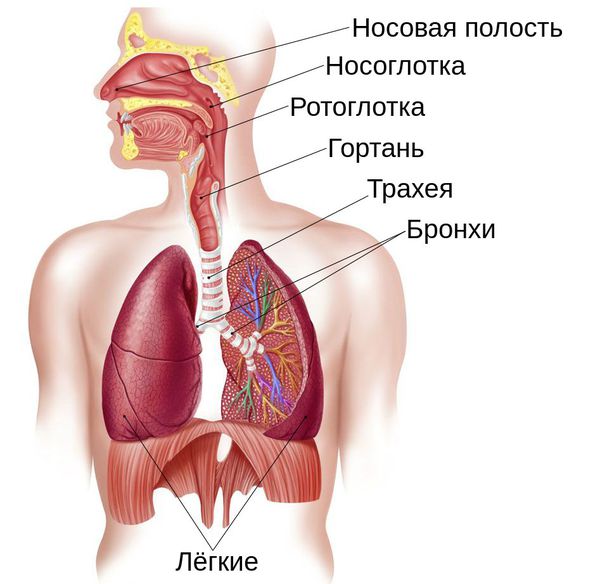
Прежде чем перейти к патогенезу, т. е. механизму развития болезни в организме, стоит пояснить, как устроены и функционируют воздухоносные пути и лёгкие.
Дыхательные пути подразделяют на верхние и нижние, границей между ними являются голосовые складки. К верхним относят нос, носоглотку и ротоглотку, к нижним — гортань, трахею и бронхи. Их задача заключается в проведении воздуха. Лёгкие же отвечают за газообмен: они насыщают кровь кислородом и удаляют из неё углекислый газ. Но это не единственная функция лёгких: они очищают организм, служат фильтром, участвуют в иммунной защите, обмене веществ и воды. Поэтому любое нарушение баланса в этом механизме кардинально сказывается на работе организма в целом.
Воздухоносные пути и дыхательный аппарат постоянно подвергаются атакам вирусов и бактерий, однако организм человека выработал систему защиты: слизистые оболочки выделяют специальные вещества с антивирусным и антибактериальным эффектом. На оболочках этих веществ находятся так называемые реснитчатые клетки, которые координировано колеблются, прогоняя слизь по направлению к носоглотке, выводя вредные вещества, бактерии и вирусы. Помимо прочего, в бронхах находятся лимфоциты — местная иммунная защита.
Вирус проникает в лёгкие воздушно-капельным путём, т. е. при вдыхании капель слюны ил и мокроты больного человека. В нормальных условиях у здоровых людей с достаточным иммунитетом вирус может задерживаться в ротоглотке, из-за чего нижние дыхательные пути остаются стерильными. Этому способствует кашлевой рефлекс, защитные свойства слизистой ротоглотки и слюны. При вирусной инфекции такие механизмы «самоочищения» повреждаются:
Данные изменения создают условия для возникновения пневмонии. Их может спровоцировать проникновение в бронхи не только большого количества вирусных частиц, но и попадание единичных высокозаразных патогенов.
Вирус проникает в лёгочную клетку (альвеолоцит) и размножается в ней, после чего клетка саморазрушается или погибает под воздействием вируса.
Размножившись в клетках, вирус выходит в кровь и циркулирует там в течение двух недель. Затем в результате иммунного ответа организма на инфекцию происходит повреждение лёгких. Лейкоциты и лимфоциты (защ итные клетки крови) выделяют химические вещества (цитокины), которые способствуют повышению проницаемости сосудов лёгких, скоплению жидкости в альвеолах и нарушению кислородного обмена. Всё это ведёт к разрушению клеток и дыхательной недостаточности. В дальнейшем накопившаяся жидкость рассасывается, а ткани лёгкого заживают с формированием фиброза — подобия рубца.
Типичным для поражения парагриппом является выраженный отёк тканей гортани и бронхов, а также скопление большого количества мокроты. Вследствие этого нарушается дыхание и возникает кислородная недостаточность вплоть до развития отёка мозга.
Респираторно-синцитиальный вирус поражает все отделы дыхательной системы. Он вызывает резкий отёк бронхов, закупорку их слизью, быстрое развитие пневмонии. Большую роль играет скорое присоединение бактериальной флоры.
Особенностью патогенеза при аденовирусе является его «ползучесть». Вначале поражается слизистая носа, затем глотка и миндалины. В дальнейшем развивается бронхит и пневмония. Также наблюдается увеличение лимфоузлов и кишечника, где также размножается вирус.
Современные исследования показывают, что при нормальном иммунном ответе происходит отграничение воспаления, которое не даёт ему выйти за границы больного лёгкого. При этом уровень белков, отвечающих за воспаление, остаётся невысоким.
Классификация и стадии развития вирусной пневмонии
Вирусную пневмонию можно отнести к так называемым «атипичным» пневмониям. Они объединяют в себе воспаления лёгких, которые протекают нетипично — без выраженных клинических или рентгенологических симптомов. Часто такие «атипичные пневмонии» вызывают вирусы, микоплазмы, хламидии, легионеллы и клебсиеллы.
Опасны эти заболевания тем, что они трудно поддаются своевременной диагностике и лечению, нередко возникают у молодых людей до 40 лет и вызывают тяжёлые осложнения.
По условию возникновения выделяют:
По причине пневмония бывает:
По клинической форме различают:
По распространённости пневмония может быть:
По степени тяжести выделяют:
По характеру течения пневмония бывает острой и затяжной — когда инфильтрация сохраняется более четырёх недель. Клиническая картина при этом во многом зависит от вызвавшего пневмонию вируса.
В течении заболевания выделяют несколько стадий изменений в лёгких :
Период выздоровления при хорошем эффекте терапии занимает около месяца. Больные, перенёсшие пневмонию, находятся на диспансерном учёте до года.
Осложнения вирусной пневмонии
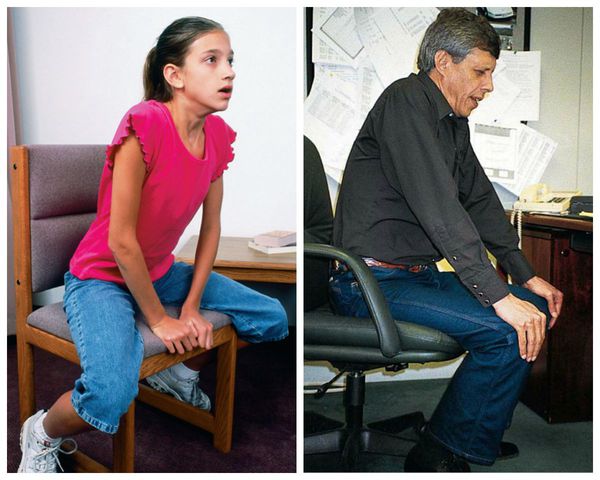
Острая дыхательная недостаточность появляется в связи с выключением из работы большей части альвеол, скоплением в бронхах большого количества мокроты и снижения функции лёгких по контролю за дыханием. Проявляется резким усилением одышки, появлением цианоза (посинения лица), усиленными движениями грудной клетки, принятием вынужденного положения — сидя, опираясь руками о кровать. Пациенты с этим осложнением нуждаются в срочной госпитализации.
Острый респираторный дистресс-синдром также приводит к резкому усилению одышки. Появляется в результате токсического воздействия на лёгочную ткань. Сопровождается угнетением сознания и синдромом внутрисосудистого свёртывания — кровотечением и тромбозами. Часто приводит к смерти.
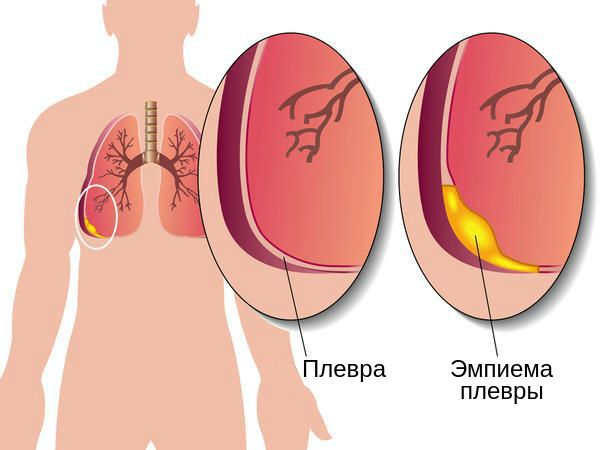
Эмпиема плевры — гнойное воспаление плевры — проявляется резкими скачками температуры до 40°С, усиленным потоотделением, слабостью и выраженной одышкой. Пациент с этим осложнением нуждается в срочном хирургическом лечении.
Нефрит развивается вследствие токсического воздействия вируса на сосуды и ткань почек. Нарушается проницаемость сосудистой стенки, капсула почки отекает, возникают вторичные аутоиммунные нарушения.
Септический шок — это реакция организма на бактериальные агенты, которая приводит к развитию полиорганной недостаточности. Выделяют три степени тяжести:
Диагностика вирусной пневмонии
Для постановки диагноза необходимо опросить и осмотреть пациента, провести инструментальные и лабораторные исследования.
При сборе анамнеза (истории болезни) врач должен обратить внимание на характерные жалобы: повышенную температуру, слабость, потливость, кашель и боли в грудной клетке. Помимо симптомов важно учитывать известные факторы риска вирусной пневмонии:
Наибольшая вероятность вирусной пневмонии наблюдается в зимние месяцы. В это время из-за повышенной влажности усиливается циркуляция возбудителя, который к тому же лучше переносит низкие температуры. Люди чаще переохлаждаются, меньше употребляют свежие овощи и фрукт, в которых содержатся нужные витамины и микроэлементы, из-за чего «беднеет» микрофлора кишечника, поддерживающая иммунный статус.
Также на состоянии иммунитета сказывается уменьшение инсоляции. В связи с нехваткой солнечного света зимой организм вырабатывает меньше витамина Д — одного из факторов иммунной защиты.
Во время осмотра пациента с вирусной пневмонией можно обнаружить кожную сыпь, которая возникает при кори, ветряной оспе, герпесе, гриппе и коронавирусе. В лёгких выслушиваются влажные и сухие хрипы, наблюдается учащённое дыхание и сердцебиение.
Обязательные инструментальные и лабораторные методы диагностики :
Дифференциальная диагностика
Из-за болей в груди, кашля, лихорадки и других симптомов следует отличать вирусную пневмонию от других заболеваний со схожими проявлениями. К ним относятся:
Схожесть инфаркта миокарда с пневмонией заключается в появлении болей в грудной клетке, одышки и слабости. Также при инфаркте возможен лихорадочный и воспалительный синдром, кашель за счёт сердечной недостаточности, кровохарканье и явления интоксикации, связанные с некрозом сердечной мышцы.
В основе развития напряжённого пневмоторакса лежит разрыв лёгкого или пристеночной буллы — воздушной полости. При этом заболевании воздух продолжает поступать в грудную полость, но не выходит из неё. Пневмоторакс возникает и нарастает быстро, проявляется, как и пневмония, одышкой, болью в грудной клетке, посинением лица, кашлем и иногда кровохарканьем. Причём одышка и боль появляются внезапно. Больная половина грудной клетки вздувается, отстаёт в дыхании, артериальное давление падает. Больной беспокоен, возможна спутанность сознания. На рентгене можно заметить характерные линии плевры и смещение средостения в здоровую сторону.
Лечение вирусной пневмонии
Лёгкую пневмонию можно лечить дома. Если частота дыхания превышает 30 раз в минуту, нарушено сознание, а артериальное давление снижено на треть по сравнению с привычным значением, то такой больной должен получать лечение в стационаре.
Существует группа людей, которым необходима госпитализация:
Средства лечения вирусной пневмонии можно разделить на четыре группы:
В последние годы появилось множество противовирусных средств, эффективность которых подтверждена исследованиями, однако в клинической практике результаты терапии не столь заметны. Препараты блокируют размножение вируса или усиливают иммунную защиту организма.
На различные вирусы можно воздействовать разными препаратами:
Также для лечения коронавирусной пневмонии рекомендуются препараты противомалярийного ряда — хлорохин и дезоксихлорохин. Однако они оказывают серьёзное негативное побочное действие на сердечно-сосудистую систему.
Также в лечении вирусной пневмонии используются симптоматические средства : обильное питьё или введение физрастворов в стационаре, препараты для борьбы с кашлем, выведения мокроты и расширения бронхов. При назначении противокашлевых и отхаркивающих средств нужно учитывать симптомы, наличие противопоказаний и аллергических реакций. Также важно помнить, что бронхорасширяющие препараты не только уменьшают одышку, улучшают отхождение мокроты, но и учащают сердечный ритм.
Присоединение вторичной бактериальной инфекции требует назначения антибиотиков. Перед их применением желательно сделать посев мокроты на чувствительность к данным препаратам.
В лечении вирусно-бактериальной пневмонии используют:
При тяжёлой вирусной пневмонии и наступлении септического шока назначают глюкокортикостероиды, которые применяют коротким курсом. Эти препараты ограничивают разрушающее действие воспалительного процесса, поддерживают целостность сосудистой стенки, задерживают натрий и воду, стабилизируя давление, и уменьшают риск острого повреждения лёгких — грозного осложнения вирусной пневмонии. Однако стоит помнить, что они имеют много побочных эффектов: повышение артериального давления и уровня глюкозы крови, развитие остеопороза при длительном применении и др.
Прогноз. Профилактика
Специфическая профилактика заключается в иммунизации населения — сезонной вакцинации от вируса гриппа (в октябре-ноябре) и пневмококка. Обе вакцины можно вводить одновременно, но в разные руки. Также проводится вакцинация от кори и коклюша.
К неспецифическим методам профилактики относятся:
Для профилактики коронавирусной инфекции COVID-19 необходимо обрабатывать руки антисептиком, пользоваться индивидуальными средствами гигиены, избегать контактов с заразными больными: носить маски и респираторы, соблюдать дистанцию не менее 1,5 м.
Что такое пневмония? Причины возникновения, диагностику и методы лечения разберем в статье доктора Макарова Е. А., пульмонолога со стажем в 12 лет.
Определение болезни. Причины заболевания
Пневмония, или воспаление лёгких (Pneumonia) — вариант острой респираторной инфекции, поражающей лёгочную ткань. Лёгкие состоят из небольших мешотчатых образований (альвеол), которые в ходе акта дыхания здорового человека должны наполняться воздухом. При пневмонии альвеолы заполнены жидкостью (экссудатом) и гноем, которые ухудшают газообмен. [1]
Внебольничная пневмония (ВП) — это острое инфекционное заболевание, особенно часто встречающееся среди жителей городов. По статистике, предоставленной разными авторами, в России пневмонией ежегодно заболевает около 1 500 000 человек. В структуре смертности на долю пневмоний в России в 2015 году приходилось до 50% (в группе болезней органов дыхания), в 2016 году смертность от этого заболевания достигла 21 на каждые 100 тысяч жителей. [2]
Факторы риска
Наибольшему риску развитию пневмонии подвержены:
К другим факторам риска относятся:
Заразна ли пневмония
Пневмонию может вызывать множество различных микроорганизмов. Многие из них передаются от человека к человеку, однако не у всех при воздействии одних и тех же микробов развивается пневмония.
Как передаётся пневмония
Вирусы и бактерии, приводящие к развитию пневмонии, могут передаваться воздушно-капельным и контактно-бытовым путём. Грибковая пневмония обычно развивается, когда люди вдыхают микроскопические частицы грибка из окружающей среды.
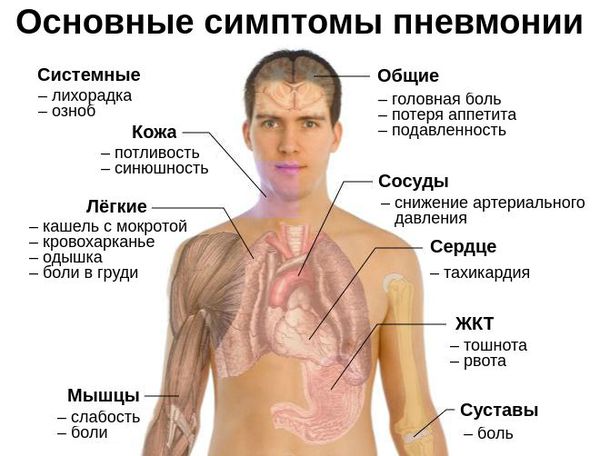
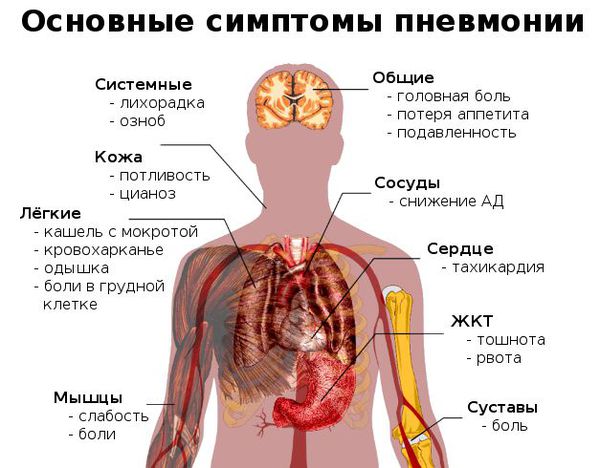
Симптомы пневмонии
Переохлаждение организма нередко становится причиной, запускающей процесс развития воспаления лёгких у взрослых. Затем последовательно появляются симптомы заболевания.
Как распознать симптомы пневмонии:
Признаки пневмонии у взрослого:
Признаки пневмонии у ребёнка
У детей симптомы пневмонии обычно выражены сильнее — они болеют с более высокой температурой, при которой могут развиться фебрильные судороги. Кроме того, дети, особенно совсем маленькие, зачастую плохо умеют откашливать мокроту, поэтому не всегда удаётся заметить её гнойный характер — жёлтый или зелёный цвет и неприятный запах.
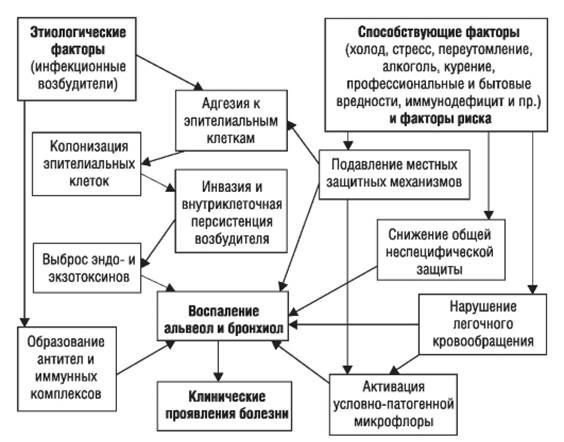
Патогенез пневмонии
Ведущие механизмы, которые приводят к развитию ВП:
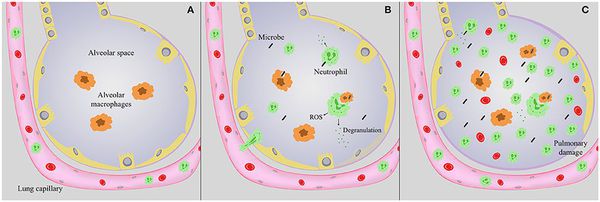
Стартовым импульсом развития пневмонии лёгких становится прикрепление (адгезия) микробных агентов к поверхностной мембране клеток эпителия бронхов, особенно при предшествующей дисфункции реснитчатого мерцательного эпителия и изменении мукоцилиарного клиренса.
Следующим шагом в образовании воспаления является размножение микробного агента в клетках бронхиального эпителия. Нарушение целостности мембраны этих клеток приводит к интенсивной продукции биологически активных веществ — цитокинов. Они вызывают направленное движение (хемотаксис) макрофагов, нейтрофилов и целого ряда иных клеток в область воспаления.
На следующих стадиях воспалительного процесса очень значимую роль играет последовательное проникновение (инвазия), жизнедеятельность микроорганизмов внутри клеток и продукция токсинов. Все эти процессы в итоге заканчиваются экссудативным воспалением внутри альвеол и бронхиол. Наступает фаза клинических проявлений болезни. [4]
Классификация и стадии развития пневмонии
В Международной классификации болезней 10-го пересмотра (МКБ-10) в разделе «Х. Болезни органов дыхания» выделяют следующие виды пневмонии:
Данная классификация построена по этиологическому принципу, то есть основывается на виде возбудителя, послужившего причиной воспаления лёгких. [5]
Также отдельно выделяют аспирационную пневмонию, которая возникает при вдыхании или пассивном попадании в лёгкие различных веществ в большом объёме, чаще всего — рвотных масс, которые вызывают воспалительную реакцию.
К аспирационной пневмонии приводят:
Особенности лечения аспирационной пневмонии — использование эндоскопических методов промывания и очищения дыхательных путей, антибактериальных и отхаркивающих препаратов.
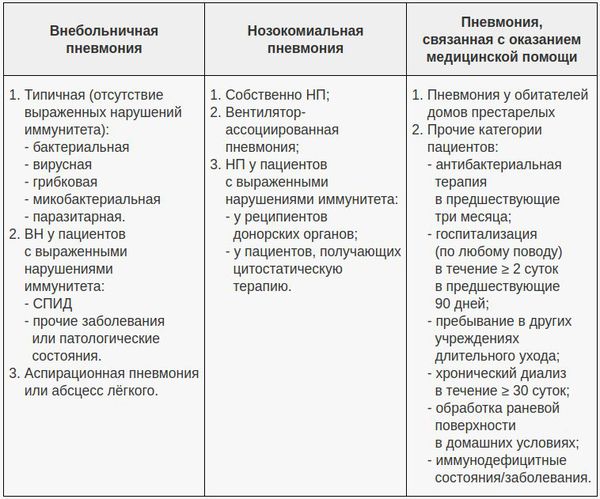
В современной клинической практике самой популярной является классификация, учитывающая три основных фактора: условия появления пневмонии, особенности инфицирования лёгочной ткани и статус иммунной системы пациента. В этом аспекте очень важно отличать внебольничную пневмонию (ВП) и внутрибольничную пневмонию (нозокомиальную, НП), поскольку концепции их лечения разнятся. Внебольничной считают пневмонию, развившуюся за пределами стационара либо выявленную в первые 48 часов после госпитализации в стационар. С 2005 года ряд авторов выделяет пневмонию, связанную с медицинским вмешательством. [6]
Признаки внебольничной, внутрибольничной (нозокомиальной) и связанной с оказанием медицинской помощью пневмонии
Осложнения пневмонии
Многие авторы выделяют две категории осложнений, развивающихся при пневмонии — «лёгочные» и «внелёгочные».
К «лёгочным» осложнениям относятся:
«Внелёгочными» осложнениями являются:
В настоящее время такое деление представляется весьма условным, поскольку интоксикационный синдром при пневмонии распространяется на весь организм.
Плеврит — воспалительное заболевание, при котором в плевральной полости скапливается избыточное количество жидкости. Наблюдается особенно часто при бактериальной и вирусной природе возбудителя.
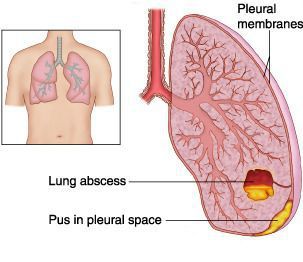
Абсцесс лёгкого — патологический инфекционный процесс, проявляющийся образованием в лёгочной ткани более или менее ограниченной полости (> 2 см в диаметре) из-за местного отмирания тканей и последующего гнойного распада. Очень часто к развитию абсцессов приводит инфицирование анаэробными микроорганизмами.
Эмпиема плевры — скопление гноя в плевральной полости, довольно часто становится крайне неблагоприятным исходом течения экссудативного плеврита.
Острая дыхательная недостаточность — резкое нарушение дыхания, при котором уменьшается транспорт кислорода в лёгкие, а обеспечение должного газового состава артериальной крови становится невозможным. В результате недостаточного поступления кислорода наступает «кислородное голодание» (гипоксия). Значительный дефицит кислорода угрожает жизни больного и может потребовать развёртывания мероприятий неотложной интенсивной терапии.
Сепсис — является самым грозным и тяжёлым осложнением пневмонии. Он развивается при проникновении инфекционного агента в кровь, и далее происходит его циркуляция по кровяному руслу. Особенность сепсиса заключается в образовании гнойных очагов во всём теле. Клинические проявления сепсиса очень яркие: температура тела повышается до фебрильных цифр, возникает тяжёлый синдром интоксикации, проявляющийся головной болью, тошнотой, рвотой, реже диареей, кожа становится «землистого» оттенка).
ДВС-синдром — патология со стороны системы гемостаза (свёртывающей и противосвёртывающей системы крови), приводящее к изменению нормальной микроциркуляции в сосудистом русле за счёт массивного кровотечения с одновременным образованием тромбов. [7]
Диагностика пневмонии
Диагностические исследования при ВП направлены на уточнение диагноза, определение возбудителя, оценку тяжести течения и прогноза заболевания, а также на обнаружение осложнений.
Алгоритм диагностики при подозрении на ВП включает:
Диагноз ВП является доказанным при выявлении у пациента очаговой инфильтрации лёгочной ткани, подтвержденной рентгенологически и, как минимум, двух из перечисленных ниже признаков:
Важно! При отсутствии или недоступности рентгенологического подтверждения очаговой инфильтрации в лёгких диагноз «ВП» считается неуточненным. При этом диагноз «Пневмония» может быть обоснован данными эпиданамнеза (истории болезни), наличием соответствующих жалоб и местных проявлений. [3]
Очень важным моментом в диагностике пневмоний является использование метода пульсоксиметрии. Во всех клинических рекомендациях озвучена необходимость измерения сатурации у каждого пациента с воспалением лёгких. [9]
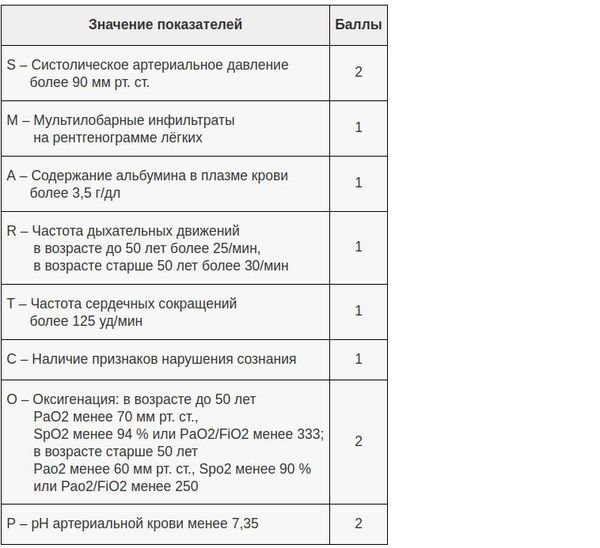
В настоящий момент существует целый ряд диагностических приёмов, позволяющих разделить все ВН на две категории — тяжёлые и нетяжёлые. Так, главной задачей шкал оценки тяжести (бальных систем) является выявление пациентов с неблагоприятным прогнозом и высоким риском осложнений. [8] Примеры таких шкал являются:
После определения степени тяжести лечащий врач принимает решение о месте лечения — амбулаторное наблюдение или госпитализация.
Как отличить воспаление лёгких от ОРВИ, гриппа и бронхита
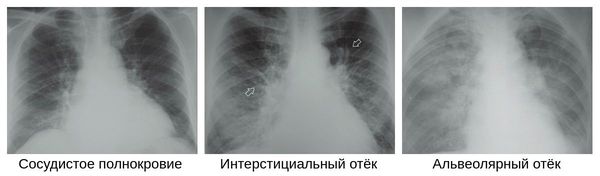
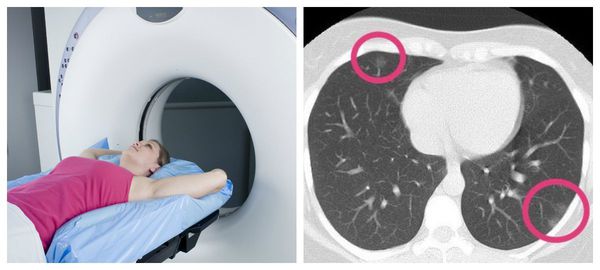
Чтобы отличить воспаление лёгких от сезонных ОРВИ, гриппа и бронхита необходима визуализация лёгких — рентгенография органов грудной клетки, цифровая флюорография или компьютерная томография органов грудной клетки. Эти методы позволяют обнаружить инфильтраты в лёгочной ткани.
Лечение пневмонии
Какой врач лечит заболевание
Пневмонию лечит терапевт или пульмонолог.
Когда обратиться к врачу
К врачу следует обратиться при появлении проблем с дыханием, болях в груди, постоянной лихорадке (свыше 38 °C) и кашля, особенно с мокротой.
Показания при заболевании
Лечение пациентов с ВП является комплексным и основывается на нескольких базовых принципах:
Чрезвычайно важным является своевременное обнаружение и лечение декомпенсации или обострения сопутствующих заболеваний, так как их наличие/тяжесть может кардинальным образом влиять на течение пневмонии. [10]
Антимикробные препараты
Важно! Антибактериальная терапия (АБТ) может быть назначена только врачом, в противном случае резко возрастает риск лекарственной устойчивости (резистентности) микроорганизмов.
Основные группы антимикробных препаратов, используемых при лечении пневмонии:
В некоторых случаях при наличии особых показаний могут быть использованы препараты других групп (тетрациклины, аминогликозиды, линкозамиды, ванкомицин, линезолид).
При вирусных пневмониях (как правило, ассоциированных с вирусом гриппа) наибольшее значение имеют ингибиторы нейраминидазы (оселтамивир и занамивир), которые обладают высокой активностью в отношении вирусов гриппа А и Б.
При лечении амбулаторных пациентов предпочтение отдают пероральным антибиотикам (обычно в таблетированной форме). При лечении пациентов в стационаре используют ступенчатый подход: начинают с парентерального введения антибиотиков (предпочтителен внутривенный путь), в дальнейшем по мере клинической стабилизации пациента переводят на пероральный приём (таблетки).
Длительность антимикробной терапии нетяжёлой ВП определяется индивидуально, при тяжёлой ВП неуточнённой этиологии — продолжается как минимум 10 дней. Осуществление более длительных курсов АБТ (от 14 до 21 дней) рекомендовано только при развитии осложнений болезни, наличии очагов воспаления за пределами лёгочной ткани, инфицировании S.aureus, Legionella spp., неферментирующими микроорганизмами (P.aeruginosa).
В клинической практике очень важным является решение о возможности прекращения АМТ в нужный момент. Для этого разработаны критерии достаточности:
Респираторная поддержка
Острая дыхательная недостаточность (ОДН) является ведущей причиной смерти пациентов с ВП, поэтому адекватная респираторная поддержка — важнейший компонент лечения таких пациентов (конечно же, в совокупности с системной антибиотикотерапией). Респираторная поддержка показана всем пациентам с ВП при РаО2 [4]
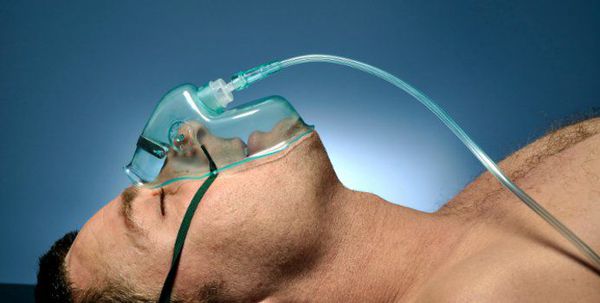
Кислородотерапия проводится в случае умеренной нехватки кислорода в крови при помощи простой носовой маски или маски с расходным мешком.
Искусственная вентиляция лёгких (ИВЛ) используется в том случае, если даже при ингаляциях кислородом целевой уровень насыщения крови кислородом не достигается.
Показания к ИВЛ при ОДН на фоне ВП:
Неантибактериальная терапия
Представлена тремя основными классами препаратов:
Глюкокортикостероиды
Вопрос о назначении ГКС рассматривается в первую очередь при тяжёлой ВП, которая осложнена септическим шоком. ГКС способствуют ограничению разрушающего влияния системного воспаления с помощью различных геномных и негеномных эффектов.
Иммуноглобулины
Применение ИГ при терапии инфекций, осложнённых сепсисом, основано на разнообразных эффектах: от нейтрализации бактериальных токсинов до восстановления реактивности клеток при феномене «иммунного паралича».
В лечении сепсиса наиболее эффективны поликлональные ИГ, которые по сравнению с плацебо снижают относительный риск смерти. Рутинное применение внутривенных ИГ пациентами с тяжёлой ВП, осложнённой сепсисом нецелесообразно.
Иммуностимуляторы
Интерес к этим препаратам связан с их способностью усиливать фагоцитоз, образование и созревание нейтрофилов. Однако в связи с отсутствием убедительной доказательной базы на текущий момент они практически не используются в рутинной практике.
Противопоказания при заболевании
При пневмонии крайне не рекомендуется заниматься самолечением, особенно с использованием антибиотиков. В настоящий момент существует много групп антибактериальных препаратов, для подбора адекватной терапии врач задаст несколько вопросов об истории заболевания, лекарственной непереносимости, предыдущем использовании антибиотиков и о том, какие ещё препараты пациент принимает регулярно. В остром периоде заболевания рекомендовано воздержаться от активного использования физиотерапевтических методов лечения, особенно связанных с нагреванием тканей.
Прогноз. Профилактика
Благоприятный или неблагоприятный исход при ВП зависит от нескольких факторов:
Риск смерти минимален у пациентов молодого и среднего возраста с нетяжёлым течением ВП и не имеющих сопутствующие заболевания. У пациентов пожилого и старческого возраста существует риск летального исхода при наличии значимой сопутствующей патологии (ХОБЛ, злокачественные новообразования, алкоголизм, диабет, хроническая сердечная недостаточность), а также в ситуациях развития тяжёлой ВП.
Основная причина смерти больных с тяжёлой ВП — устойчивая нехватка кислорода, септический шок и недостаточность всех органов и систем. Согласно исследованиям, основными факторами, связанными с неблагоприятным прогнозом больных с тяжёлой ВП, являются:
Говоря о России, отдельно следует упомянуть позднее обращение пациентов за квалифицированной медицинской помощью. Это становится дополнительным фактором риска неблагоприятного исхода.
Как предотвратить пневмонию
В настоящий момент во всём мире доступны весьма эффективные средства, позволяющие защитить себя и своих близких от этого грозного заболевания — пневмококковые и гриппозные вакцины.
С целью специфической профилактики пневмококковых инфекций, в том числе пневмоний, у взрослых используются две вакцины:
Все пациенты с высоким риском пневмоний должны быть защищены такими вакцинами. [11]