Артроз межпозвонковых суставов (фасеточный болевой синдром)
Фасеточный синдром (фасеточный болевой синдром, артроз межпозвонковых суставов, спондилоартроз, спондилоартопатический синдром) – часто встречающееся состояние при дисфункциональной или нестабильной фазах спондилеза. Межпозвоночные (дугоотростчатые, фасеточные) суставы являются потенциальными источниками боли в шее, грудном отделе и пояснично-крестцовой области (чаще – в шейной и поясничной областях), надплечьях и в ноге. Кроме того боль, может отражаться в голове.
Причины возникновения фасеточного синдрома
Существуют большое число причин, приводящих к поражению суставов позвоночника. Боль в межпозвоночных суставах может быть связана с их острым и хроническим инфекционным поражением (например, туберкулезным спондилитом), системными воспалительными артритами (ревматоидным артритом, спондилоартритами), метаболическими расстройствами (подагрой и псевдоподагрой). Потенциальными причинами боли в спине могут являться подвывихи, разрывы капсулы и хряща суставов, их микропереломы, однако роль указанных изменений остается неизвестной. Наиболее частой причиной боли в спине, связанной с поражением дугоотростчатых суставов, принято считать дистрофические изменения (спондилоартроз или фасеточный синдром).
В подавляющем большинстве случаев поражение дугоотростчатых суставов – результат многолетней повторяющейся травматизации, связанной с неоптимальным объемом движений в суставах и повышением нагрузки на них вследствие дегенерации межпозвоночных дисков. В отдельных случаях поражение дугоотростчатых суставов может развиваться остро, например, в случаях хлыстовой травмы шеи, при спортивных травмах, когда отмечается травматизация сустава вследствие гиперфлексии, избыточной ротации или тракционного механизма воздействия.
Диагностика фасеточного синдрома
Для диагностики фасеточного синдрома применяется блокада медиальной ветви задней первичной ветви спинномозгового нерва или внутрисуставные инъекции местного анестетика под контролем нейровизуализации. Исчезновение боли в течение нескольких минут после проведения диагностической блокады считается стандартом для связи боли в спине с патологией дугоотростчатых суставов. Показано, что диагностические блокады без соответствующего рентгенологического контроля приводят к ложно положительным результатам в 25-41% случаев.
Нейрохирурги
Запишитесь на консультацию нейрохирурга, занимающегося хирургическим лечением фасеточного болевого синдрома.
Лечение фасеточного синдрома (фасетопластика, радиочастотная денервация)
Фасетопластика протезом ВискоПлюс (ViskoPlus) и радиочастотная денервация позвоночных суставов, проводимые спинальными хирургами-ортопедами в Клиническом госпитале на Яузе, являются эффективными способами лечения фасеточного синдрома на разных стадиях его развития. Это современные методы малоинвазивной хирургии, позволяющие избавить от боли в позвоночнике при фасеточном синдромена продолжительный срок с минимальным риском осложнений и быстрым возвращением пациента к обычной жизни.
О БОЛЕВОМ ФАСЕТОЧНОМ СИНДРОМЕ
Немного анатомии
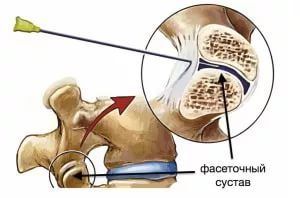
Позвонки состоят из тел позвонка и дужек. Тела соединяются межпозвонковыми дисками, а дужки через отростки фасеточными суставами.
Фасеточный сустав — место сочленения суставных отростков позвонков. Как у любого сустава образующие их кости покрыты хрящом, а сам сустав закрыт небольшой синовиальной сумкой, содержащей суставную жидкость. Эти суставы оберегают межпозвонковые диски от чрезмерного растяжения при наклонах и поворотах тела с участием позвоночника.
Наши специалисты:
Фасеточный синдром
Когда при заболеваниях или травмах изменяются межпозвонковые диски, на фасеточные суставы приходится повышенная нагрузка. В результате в этих суставах возникает воспаление (спондилоартрит), а далее развивается дегенеративный процесс (спондилоартроз). Сопровождающий их болевой синдром носит название фасеточного.
В зависимости от наиболее страдающего отдела позвоночника он проявляется болями в шее, спине и в конечностях. Самой частой формой является фасеточный синдром поясничного отдела, симптомы и лечение которого также освещены в этой статье. Считается, что подобной патологией страдают в пожилом возрасте до 80% людей, а боли в спине и шее испытывают до 40% взрослых вообще.
Часто симптомы заболевания появляются, когда фасеточные суставы уже серьезно изменены. Так что хирургическое вмешательство порой является практически единственным способом достижения стойкого обезболивания. Во всяком случае, они дают в раз более длительную ремиссию заболевания, чем консервативные методы лечения.
ФАСЕТОПЛАСТИКА
Малоинвазивная инновационная технология введения в полость сустава протеза синовиальной жидкости ВискоПлюс называется фасетопластикой. Основной компонент сложной жидкости — гиалуроновая кислота.
Процедура способствует восстановлению нормальной структуры пораженного сустава, «привлекает» (сорбирует) дополнительные молекулы воды и удерживает их в суставной полости. В результате операции восстанавливается нормальный объем сустава, уменьшается боль и ограничение движения. Есть данные о стимулировании регенерации хрящевых поверхностей.
К сожалению, введение ViscoPlus и других аналогичных препаратов возможно только в тех случаях, когда нет признаков нарушения формы сустава, костных разрастаний. Практически фасетопластика в лечении позвоночника применяется для пациентов средней возрастной группы до 60 лет.
Блокада фасеточных суставов
Эффективно снимает боль введение обезболивающих препаратов местного анестезирующего действия в сочетании с глюкокортикоидным гормональным средством непосредственно в полость фасеточного сустава, либо в зону прохождения чувствительного нерва. Анестетик на время блокирует передачу импульсов по нерву, мгновенно купируя боль, в то время как глюкокортикоидный гормон, обладая выраженным противовоспалительным действием, быстро устраняет воспалительный процесс, отёчность и сдавление тканей (основные причины боли), тем самым продлевая эффект блокады.
РАДИОЧАСТОТНАЯ ДЕНЕРВАЦИЯ ПОЗВОНОЧНЫХ СУСТАВОВ
В тех случаях, когда фасеточные суставы изменены, окружены костными выростами (остеофитами), наиболее подходящий малоинвазивный метод хирургического вмешательствадля стойкого избавления от боли — денервация. Применяются различные методы воздействия на собственный нерв сустава — механическое, термическое его разрушение. Самой передовой методикой, обеспечивающей минимальное повреждение при максимальной эффективности и предсказуемости, является радиочастотный метод.
При радиочастотной денервации происходит термокоагуляция тканей под воздействием электрического тока ультравысокой частоты. К нервам больного сустава подводятся специальные иглы и пропускается электрический ток, вызывающий разогрев тканей до 70 градусов. Нервы фактически прижигаются, блокируя ход болевых импульсов. В Клиническом госпитале на Яузе денервацию позвоночных суставов проводят с помощью радиочастотного генератора Stryker.
Метод может быть применен во всех случаях кроме тех, когда сужен позвоночный канал или сильно деформирован сустав. Он применяется для лечения пациентов в пожилом и даже в преклонном возрасте. Осложнений практически не наблюдается, продолжительность обезболивания более года.
ХОД МАЛОИНВАЗИВНЫХ ОПЕРАЦИЙ ПРИ СИНДРОМЕ ФАСЕТОЧНЫХ СУСТАВОВ
Специалисты Клинического госпиталя на Яузе с помощью современной диагностической аппаратуры быстро и точно выяснят причину болей в спине, проведут адекватное, щадящее оперативное вмешательство, которое надолго избавит от боли.
Записаться на консультацию к специалистам Центра вертебрологии и эндоскопической хирургии позвоночника Клинического госпиталя на Яузе можно через специальную форму на сайте или позвонив по указанному на этой странице номеру телефона.
ПОЧЕМУ МЫ
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Фасетопластика — лечение фасеточного синдрома путем восстановления в суставе объема синовиальной жидкости
Данная операция выполняется при лечении фасеточного болевого синдрома
Суть метода
Пункционным способом (через прокол) под контролем ЭОП (электронно-оптического преобразователя, рентгена) внутрь фасеточного сустава вводится специальный эндопротез синовиальной жидкости (гель на основе гиалуроновой кислоты). Этот гель позволяет создать матрикс внутри поверхностей фасеточных суставов и на этом матриксе осаждаются молекулы воды, которые помогают восстановить гидрофильность (водяную емкость) данного сустава. В результате трение между суставами исчезает и боль проходит. По сути дела, это процедура восстанавливает прежние анатомические условия функционирования данного сустава. Она восстанавливает прежний объем сустава на том этапе, пока он еще не деформирован костными разрастаниями.
Фасетопластика в сравнении с альтернативными методами лечения
Все технологии, аналогичные по своему предназначению, предусматривают установку механических средств (имплантатов) для того, чтобы разгрузить данные суставы. В случае фасетопластики в сустав вводится просто гель. Фасетопластика является самой минимально инвазивной (с минимальным вмешательством) технологией и одномоментно может быть выполнена на нескольких фасеточных суставах.
Ограничения фасетопластики
Метод фасетопластики имеет узкие рамки применения, которые ограничены возрастом пациента (возрастом суставов). Суставы должны быть функционирующие, они не должны быть замкнуты костными разрастаниями. В основном, фасетопластика применяется для пациентов возрастом до 55-60 лет. Затем, обычно, наступают такие изменения в суставах, из-за которых происходит их замыкание, ограничивающие подвижность. В этом случае, даже при наличии полости сустава, процедура неэффективна.
Анестезия при фасетопластике
Период реабилитации после процедуры фасетопластики
Уже через два часа после процедуры пациент может покинуть больницу.
Фасетопластика
Фасетопластика представляет собой малоинвазивную методику лечения фасеточного синдрома за счёт восстановления количества синовиальной жидкости. Фасетопластика позвоночника способствует восстановлению нормальной структуры поражённого сустава за счёт сорбции дополнительных молекул воды и их удерживания в его полости. Таким образом, процедура позволяет:
Помимо этого, имеются данные о том, что в ряде случаев фасетопластика позволила восстановить поверхности хрящей. Отзывы пациентов о фасетопластике в многопрофильной клинике ЦЭЛТ самые положительные. Узнать цену фасетопластики позвоночника у нас можно на соответствующей странице официального сайта клиники ЦЭЛТ или просто позвонив нам.
Как проводится процедура?
Фасетопластика предусматривает введение эндопротеза синовиальной жидкости в фасеточный сустав через прокол. Процедура проводится под контролем электронно-оптического преобразователя. Проведение фасетопластики осуществляется под местной или общей анестезией. Главное условие — полная неподвижность больного, что необходимо для точного введения иглы.
Эндопротез выполняет роль основы, на которой оседают молекулы воды, что в итоге позволяет восстановить водную ёмкость сустава. Исходя из отзывов пациентов, которые прошли фасетопластику позвоночника, процедура позволяет устранить трение между суставами, а следовательно — и болевые ощущения. Её проведение рекомендуется на том этапе, когда сустав ещё не подвергся деформации за счёт костных разрастаний.
По сравнению с другими альтернативными методами, которые предусматривают установку имплантатов, фасетопластика заключается во введении геля на основе гиалуроновой кислоты. Будучи малоинвазивной процедурой, она предусматривает минимальное хирургическое вмешательство и может быть выполнена одновременно на нескольких суставах. Пациент может вернуться домой уже через два часа после того, как процедура окончена.
Ограничения фасетопластики
Несмотря на все свои преимущества, фасетопластика подход далеко не всем. Имеется целый ряд ограничений, которые касаются возраста пациента, а, следовательно, и его суставов. Последние должны быть функционирующими и не иметь костных новообразований. Как правило, процедура применяется для пациентов в возрасте от 55-ти до 60-ти лет. Имеется ещё одно ограничение, которое заключается в наличии или отсутствии полости сустава, которая делает фасетпластику неэффективной.
Фасета пластика что это
Боль в области позвоночника — важная социально значимая проблема в медицине. Распространенность вертеброгенной боли составляет около 15 % среди взрослого населения.
Виталий Боярчик, врач-нейрохирург РНПЦ неврологии и нейрохирургии Частой причиной формирования хронической боли в шейном и поясничном отделах позвоночника является патология дугоотростчатых суставов — до 40 % цервикалгий и люмбалгий без проявления радикулопатии.
В научной литературе можно встретить множество названий, характеризующих данную патологию: фасеточный синдром, фасет-синдром, артроз межпозвонковых суставов, артроз дугоотростчатых суставов, спондилоартропатический синдром. Несмотря на то что в международной классификации болезней фасеточный синдром не имеет собственного кода и кодируется как «другие дорсопатии» (M53.8), огромное количество публикаций и исследований подтверждают актуальность данной проблемы. В США денервация межпозвонковых суставов стоит на втором месте по частоте выполнения среди всех манипуляций в клиниках, занимающихся лечением хронической боли.
Патофизиология
Дугоотростчатый сустав — истинный синовиальный сустав, который содержит отдельное суставное пространство, способное вместить от 1 до 1,5 мл жидкости, синовиальную мембрану, гиалиновые поверхности хряща и фиброзную капсулу. Каждый фасеточный сустав получает двойную иннервацию от медиальных ветвей, возникающих из задних первичных ветвей на том же уровне и на один уровень выше (нервы Люшка). В суставных капсулах имеются механорецепторы и ноцицепторы, быстро реагирующие на механические и химические раздражения. Они вызывают боль и рефлекторные ответы поперечнополосатых и гладких мышц.
Основная анатомическая единица позвоночника, часто называемая трехсуставным комплексом, состоит из парных фасеточных суставов и межпозвоночного диска. Вместе эти суставы поддерживают и стабилизируют позвоночник, а также предотвращают травмы, ограничивая движение во всех плоскостях. Изменения в любом компоненте этого комплекса приводят к предсказуемым изменениям в других компонентах. Показано, что дегенерация и потеря структурной целостности межпозвонковых дисков сопровождается сопутствующими дегенеративными изменениями в дугоотростчатых суставах.
У молодых людей дугоотростчатые суставы довольно крепкие и способны поддерживать почти вдвое больший вес тела. По мере старения суставы становятся более слабыми и бипланарными, переходя от преимущественно корональной ориентации к более заметному сагиттальному положению. Нагрузка на фасеточные суставы в норме в положении стоя в поясничном отделе составляет примерно 16 % от всей нагрузки на позвоночник. В положении сидя нагрузка снижается до нуля.
При поражении дисков основная весовая нагрузка постепенно переходит на межпозвонковые суставы, достигая с течением времени 47–70 %. Перегрузка ведет к изменениям в них: синовиту с накоплением синовиальной жидкости между фасетками; дегенерации суставного хряща; растягиванию капсулы суставов и подвывихам в них, что приводит к боли от растяжения суставной капсулы.
Увеличение суставных впадин может также сдавливать выходящий нервный корешок в нервном отверстии или спинномозговом канале. Продолжающаяся дегенерация из-за повторных микротравм, весовых и ротаторных перегрузок ведет к периартикулярному фиброзу и формированию субпериостальных остеофитов. В конце концов суставы резко дегенерируют и почти полностью теряют хрящ.
При воспалении в дугоотростчатых суставах нарастают такие медиаторы воспаления, как окись азота, интерлейкин 6, простагландин Е2. Постоянный ноцицептивный стимул неизменно приводит к периферической сенсибилизации, и, если причина не исчезает, может развиться центральная сенсибилизация.
Клиническая картина и диагностика
Основной жалобой является боль в спине, локализующаяся паравертебрально, без иррадиации далеко от области поражения. Начало болевого синдрома может быть связано с ротацией, боль усиливается в статических положениях. Характерна скованность по утрам, снижение боли после гимнастики и при разгрузке позвоночника. Применение опоры, сидячее положение, легкая флексия уменьшают болевой синдром. Пациенты отмечают постепенное ухудшение с течением времени. Боль чаще локализуется в поясничном отделе позвоночника, в 4 раза реже — в шейном и в 10 раз реже — в грудном.
Нейровизуализация. Ведущими методами в данном случае являются КТ и МРТ. Чувствительность и специфичность исследований достигает 80–90 %. Томография позволяет провести дифференциальную диагностику с другими заболеваниями позвоночника. Рентгенография может быть использована как скрининговый метод диагностики ввиду меньшей чувствительности и специфичности.
С целью повышения чувствительности и снижения числа ложноположительных результатов необходимо выполнять следующие рекомендации: проведение плацебо-контроля; введение препарата в нижнюю точку на поперечном отростке позвонка, объем введения должен составлять не более 0,5 мл.; необходимо избегать подкожного и внутримышечного введения анестетика; использовать только одноигольное введение; прибегать к КТ-навигации при введении препаратов в дугоотростчатый сустав; не использовать седацию или системные опиоиды при проведении процедуры.
Положительный ответ возникает тогда, когда пациент испытывает облегчение боли, которое длится по крайней мере столько же, сколько длится действие анестетика. В сомнительных случаях возможно проведение повторной диагностической блокады с анестетиком, длительность действия которого отличается от препарата, использованного при первой блокаде.
Проведение диагностической блокады также несет прогностическую функцию для определения показаний к оперативному лечению и оценки вероятности успеха проведения денервации фасеточных суставов.
Способы лечения
Консервативная терапия фасеточного синдрома предполагает комплексное использование лекарственных и немедикаментозных методов лечения.
Доказано, что умеренная физическая активность, связанная с повседневными бытовыми нагрузками, способствует снижению интенсивности боли при фасет-синдроме. Рекомендуется избегать статических и тяжелых физических нагрузок. Занятия лечебной физкультурой могут способствовать скорейшей реабилитации пациентов с хроническими болями в спине. Увеличение интенсивности нагрузок должно быть постепенным, под контролем специалиста. Ориентиром для ограничения силы нагрузки служит интенсивность болевого синдрома.
Лечебный массаж обладает кратковременным обезболивающим эффектом. Мануальная терапия более эффективна при выполнении процедуры на грудном и шейном уровнях в сравнении с поясничным отделом позвоночника. Выполнение мануальной терапии противопоказано при наличии нестабильности сегментов позвоночника или дегенеративных изменений межпозвонковых дисков.
Умеренным кратковременным обезболивающим эффектом обладают иглорефлексотерапия, кинезиотерапия, когнитивно-поведенческая и другие виды психотерапевтических методик.
Для медикаментозной терапии спондилоартроза с болевым синдромом применяют следующие группы лекарственных средств: ненаркотические анальгетики, включая нестероидные противовоспалительные средства; глюкокортикоиды; противоэпилептические средства, используемые для купирования нейропатической боли; миорелаксанты; антидепрессанты; витамины группы В; корректоры метаболизма костной и хрящевой ткани; нейропротективные препараты. Назначение опиоидных анальгетиков обладает краткосрочным, до 3 месяцев, положительным эффектом. Не имеется доказательств эффективности опиатов при длительном применении. В целом лекарственная терапия идентична лечению неспецифической боли в спине. Следует помнить, что длительное применение нестероидных противовоспалительных препаратов связано с высоким риском развития побочных эффектов, особенно у пожилых людей.
К интервенционным методам лечения относят внутрисуставные и периартикулярные блокады с анестетиками и глюкокортикоидами. Доказательность эффективности внутрисуставного введения глюкокортикоидов при фасет-синдроме низкая, как и препаратов гиалуроновой кислоты. Большинство исследователей отдают предпочтение периартикулярным блокадам, при которых до 80 % пациентов отмечают стойкое улучшение в среднем от 2 до 3 месяцев.
Денервация фасеточных суставов
Основным методом хирургического лечения фасеточного синдрома является радиочастотная денервация (РЧД) дугоотростчатых суставов. Синонимом РЧД является термин «высокочастотная селективная нейротомия». Для денервации каждого сустава коагулируются медиальные веточки задних ветвей одноименного и вышележащего спинномозговых нервов. При данном виде денервации высокочастотный ток, проходящий через неизолированный отдел электрода, вследствие сопротивления окружающих мягких тканей нагревает и повреждает их, порождает коагуляцию вовлеченного в патологический процесс нерва и его окончаний.
Контролируемая ограниченная термодеструкция с заданными параметрами времени и температуры позволяет прервать ноцицептивный путь. После РЧД периферических нервов при болевых синдромах не образуется концевая неврома, и риск ухудшения боли и развития нейропатии минимальный. Следует отметить, что РЧД не воздействует на состояние дугоотростчатых суставов, а только оказывает симптоматический эффект, приводя к регрессу боли. При этом эффект более длительный и устойчивый, чем при медикаментозных блокадах. Доказано, что РЧД фасеточных суставов обладает более выраженным обезболивающим действием в сравнении с пульсовой радиочастотной абляцией, которая не вызывает повреждения нервной ткани.
Увеличение результативности выполнения РЧД фасеточных суставов может быть проведено двумя путями: повышением качества отбора пациентов и оптимизацией самой процедуры денервации. В первом случае следует тщательно выполнять дифференциальную диагностику, поскольку при дискогенной природе боли денервация фасеточных суставов будет неэффективна. Кроме того, необходимо исключить соматоформное болевое расстройство, когда любые интервенционные манипуляции не приведут к улучшению.
Во втором случае результат зависит от опыта специалиста и техники выполняемого вмешательства. Для повышения результативности рекомендуется использовать широкий электрод, что позволит увеличить площадь деструкции; устанавливать электрод параллельно нерву; проводить электрофизиологический контроль; выполнять деструкцию в двух точках — по верхнему и нижнему краю сустава; вводить после процедуры локальный анестетик с глюкокортикоидом для предотвращения дегенерации нерва и усиления воспалительных изменений в послеоперационном периоде.
Анализ результатов РЧД фасеточных суставов в РНПЦ неврологии и нейрохирургии
Материалы и методы
С 2017 по 2020 год в РНПЦ неврологии и нейрохирургии проведено нейрохирургическое лечение фасеточного синдрома у 12 пациентов (5 мужчин и 7 женщин) в возрасте от 43 до 78 лет. Все пациенты предъявляли жалобы на умеренные боли в поясничном отделе позвоночника без иррадиации в нижние конечности, длящиеся более 6 месяцев. Два пациента (16,7 %) ранее перенесли оперативные вмешательства на поясничном отделе позвоночника — микродискэктомию.
Проведенное консервативное лечение у всех пациентов без выраженного положительного эффекта. Один пациент принимал трамадол в дозировке 50 мг 2 раза в день. С целью дифференциальной диагностики всем пациентам была выполнена МРТ и функциональная рентгенография поясничного отдела позвоночника (в положении сгибания и разгибания). Патологии межпозвонковых дисков, нестабильности сегментов в поясничном отделе позвоночника, а также других нарушений, требующих хирургического вмешательства, выявлено не было.
Всем пациентам выполнена диагностическая блокада фасеточных суставов с местным анестетиком (лидокаин) с обеих сторон на уровне боли и на смежных уровнях. Пациенты отметили снижение болевого синдрома более чем на 50 % длительностью более одного часа, что было расценено как положительный результат диагностической блокады.
РЧД фасеточных суставов проводилась на уровнях выполненных блокад. После инфильтративной анестезии кожи местным анестетиком паравертебрально иглами с изоляцией пунктировали кожу. Неизолированные концы игл под рентген-контролем подводили к фасеточным суставам (по два на каждый уровень).
Затем выполнялся интраоперационный КТ-контроль с трехмерной реконструкцией и коррекцией положения игл относительно предполагаемого места расположения нервов Люшка. Далее в канюлю устанавливался электрод и проводилось электрофизиологическое тестирование с целью исключения воздействия на двигательную часть нерва. После тестирования через иглу вводили 0,5 мл местного анестетика с целью обезболивания, а затем выполняли РЧД с температурой 80 °C и экспозицией в 80 секунд. Манипуляция проводилась на уровне боли и на смежных уровнях выше и ниже с обеих сторон.
Результаты и обсуждение
Все пациенты отметили снижение болевого синдрома на следующий день после операции, из них 83,3 % (10 человек) — более чем на 50 % при оценке по ВАШ. На контрольном осмотре через 6 месяцев рецидива болевого синдрома выявлено не было. Наш результат сравним с данными зарубежных исследований (67–77 %). Несмотря на небольшую группу пациентов в нашем исследовании, мы, учитывая строгий подход к их подбору на этапе диагностики, связываем успех с использованием интраоперационного КТ-контроля, который позволяет значительно повысить точность позиционирования электрода перед проведением денервации. С увеличением числа РЧД возможно будет определить корреляции положительного исхода и использования интраоперационной КТ.
Отсутствие эффекта от РЧД мы получили у 2 пациентов (16,7 %). Болевой синдром снизился, однако они остались неудовлетворены результатом лечения. Это пациенты, ранее перенесшие операции на позвоночнике. Зарубежные исследователи также отмечают низкую частоту положительных результатов РЧД фасеточных суставов у пациентов с синдромом оперированного позвоночника.
Одному из этих пациентов повторно выполнена денервация через месяц, однако снижения болевого синдрома достичь не удалось. Второй пациент отметил изменение характера боли в послеоперационном периоде и смещение его в сторону крестцово-подвздошного сочленения справа. После успешного выполнения диагностической блокады решено было провести РЧД крестцово-подвздошного сочленения под КТ-контролем. Пациент отметил значительное улучшение. В послеоперационном периоде был отменен трамадол. При контрольном осмотре через 6 месяцев усиления болевого синдрома пациент не отмечал.
Осложнений после РЧД в нашем исследовании выявлено не было ни в послеоперационном, ни в отдаленном периоде.
Пациент Б., 53 года. Вертеброгенная люмбалгия, стойкий выраженный болевой синдром. Консервативное лечение длительное время без эффекта. После тестовой блокады пациент отметил улучшение. Выполнена радиочастотная денервация фасеточных суставов на уровнях L3-S1 с обеих сторон.
Результат: снижение болевого синдрома более чем на 50 %, отмена обезболивающих.
Выводы
1. Патология дугоотростчатых суставов — частая причина вертеброгенных хронических болевых синдромов. Количество публикаций, затрагивающих данную проблематику, увеличивается, что подтверждает актуальность вопроса.
2. Надежным диагностическим критерием фасеточного синдрома является блокада с местными анестетиками. Снижение ложноотрицательных результатов может быть достигнуто проведением двойных блокад с разными анестетиками.
3. При отсутствии эффекта от консервативной терапии и блокад с глюкокортикоидами, а также длительности болевого синдрома более 3 месяцев необходимо рассмотреть вопрос об оперативном лечении.
4. Наиболее эффективным методом нейрохирургического лечения фасет-синдрома является радиочастотная денервация дугоотростчатых суставов. Данный метод позволяет достичь стойкого снижения интенсивности болей и улучшить качество жизни при минимальном риске осложнений.
5. Критериями неэффективности РЧД является неправильный отбор пациентов, а также нарушение технологии вмешательства.
6. Использование интраоперационного электрофизиологического и КТ-контроля позволяет повысить результативность РЧД дугоотростчатых суставов.