Гинекологический мазок «на флору»: на что смотреть, и как понять
Большинству женщин мазок «на флору» знаком, как самый «простой» гинекологический анализ. Однако исследование куда «полезнее», чем может казаться. И всего несколько (а то и одно) отклонений способны подсветить значимые проблемы, еще до появления каких-либо симптомов. Так как же понять полученные результаты? Рассказываем по пунктам.
1. Эпителий
Как известно, любой живой объект в природе имеет ограниченный срок жизни, по истечении которого он погибает «от старости».
Эпителий в гинекологическом мазке – это и есть слущенные «старые» клетки слизистой оболочки влагалища, цервикального или уретры (в зависимости от оцениваемого локуса). Которые могут присутствовать в материале в умеренных количествах.
Превышение нормативных пределов («много» или «обильно») может указывать на:
Уменьшение или отсутствие эпителия в мазке – на атрофические изменения, недостаток эстрадиола или избыток андрогенов.
Кроме того, ввиду зависимости эпителия от уровня половых гормонов, его количество в материале может сильно меняться в зависимости от дня цикла, начиная с единичного «в поле зрения» в самом начале – до умеренного и даже большого количества ближе к овуляции и во время нее.
А появление в мазке так называемых «ключевых клеток» (эпителий, «облепленный» мелкими кокковыми бактериями) – является маркером бактериального вагиноза.
2. Лейкоциты
«Норма» лейкоцитов в мазке также сильно зависит от стадии цикла и уровня половых гормонов, а также исследуемого локуса.
Так, за «максимум» для:
Повышение показателя – очевидно, свидетельствует о воспалении, а полное отсутствие может иметь место в норме в самом начале цикла.
Слизь
Результат «отсутствует», «мало» или «умеренно» для этого показателя является нормой, что тоже связано с индивидуальными особенностями гормонального фона и циклом.
А вот «много» слизи в мазке – может свидетельствовать о том, что мазок взят в середине цикла, дисбиотических изменениях или избытке эстрогенов. Поэтому требует внимания специалиста или, как минимум, контроля в динамике.
Флора
Преобладающей флорой женских половых путей в норме у женщин репродуктивного возраста, как известно, являются лактобактерии (или палочки Дедерлейна). Количество которых может быть от умеренного до обильного, в том зависимости, в том числе, от фазы менструального цикла.
Патологические элементы
Присутствия мицелия грибов, трихомонад, диплококков (в том числе и возбудитель гонореи), лептотрикса, мобилункуса и прочих патогенных микроорганизмов в нормальном мазке не допускается, даже в минимальном количестве. А их выявление – серьезный повод незамедлительно обратиться за лечением.
Завершенный и незавершенный фагоцитоз
Фагоцитозом называется явление, при котором особые клетки-фагоциты атакуют, поглощают и уничтожают проникшие в организм (бактерии, токсины) или образовавшиеся в нем (погибшие старые клетки) вредные частицы. Фагоцитоз осуществляют главным образом разновидности лейкоцитов: моноциты, макрофаги, нейтрофилы и т.д. Если бы не фагоцитоз, любые заболевания развивались бы стремительно, организм человека был совершенно неустойчив к патогенам, мы бы постоянно болели и едва ли доживали до совершеннолетия.
Фагоцитоз обеспечивает нам защиту, с которой большинство успешно доживает до седин и за время жизни не очень часто обращается к врачам. Впрочем, некоторые люди отличаются слабым здоровьем, все время сидят на больничных и постоянно пробавляются таблетками. От чего это зависит? От многих факторов, в том числе от исходов фагоцитоза.
Завершенный и незавершенный фагоцитоз: в чем разница?
Фагоцитоз протекает в несколько стадий (подробнее – в 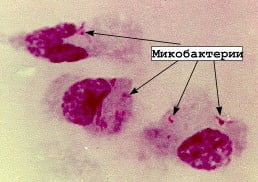
Явление незавершенного фагоцитоза имеет место в том случае, если фагоцит «нападает», поглощает объект, но переварить его не может. Обычно такое происходит с живыми вредоносными агентами: бактериями, грибками, вирусами. Как правило, причины фагоцитоза незавершенного типа кроются в особенностях самого патогена. Реже они обусловлены дефектами иммунитета человека.
Пример незавершенного фагоцитоза.
Микобактерия внутри фагоцита
Явление незавершенного фагоцитоза: отчего это бывает
Некоторые живые вредоносные объекты обладают способностью защищаться от фагоцитов. Избежать встречи с ними они не способны, но зато, если фагоцит их «глотает», то он не может их переварить. При незавершенном фагоцитозе микроб выделяет вещества, препятствующие работе ферментов, которыми фагоцит переваривает свою «добычу». Для некоторых внутриклеточных паразитов, таких как токсоплазма, микоплазма, трихомонада и т.д., это в порядке вещей: проникнуть в организм, поселиться и размножаться внутри его фагоцитов. В тканях фагоцитоз осуществляют главным образом макрофаги; они обычно и становятся местами обитания и развития патогенов.
Если речь идет о вирусных частицах, то они ведут себя еще более коварно, чем бактерии и прочие живые объекты. Известно, что любой вирус – это фрагмент нити ДНК или РНК, заключенный в белковую оболочку. Когда вирус проникает в клетку, он свою оболочку теряет. Остается чистый генетический материал, реализующий свой «коварный план». Он проникает в ядро клетки, встраивается в ее ДНК и начинает управлять ее работой. Именно поэтому против многих вирусов организм почти беззащитен, и удалить их крайне сложно. ВИЧ, гепатит, цитомегаловирус, герпес – за примерами далеко идти не надо.
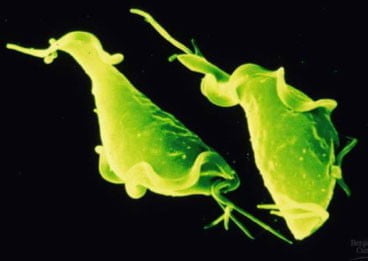
Трихомонада – частый виновник незавершенного фагоцитоза
В качестве другой причины фагоцитоза незавершенного типа уже упоминались иммунные нарушения у пациента. Примерно у половины, а то и большего количества людей имеется вторичный иммунодефицит: недостаточная активность иммунных процессов, которая появилась из-за действия разных внешних факторов (плохое питание, стрессы, экология и др.). Общее ослабление иммунитета приводит к тому, что фагоциты работают неполноценно, осуществляя лишь слабые попытки побороть агрессоров, которые часто не оканчиваются успехом.
Как «завершить» фагоцитоз:
Мало кому хочется быть резервуаром для размножения вредных микробов. Поэтому всем и каждому стоит всячески содействовать тому, чтобы процесс фагоцитоза в его организме каждый раз завершался удачно.
Хроническое воспаление, наличие долго текущих заболеваний, 
Для этого можно рекомендовать препарат Трансфер Фактор. Он содержит в себе информационные молекулы, которые несут в себе «руководство к действию» для борьбы со всеми возможными патогенами. Эти сведения передаются работающим в организме лимфоцитам, макрофагам и другим клеткам, благодаря чему они мобилизуются, повышают устойчивость организма к потенциальным заболеваниям и справляются с уже возникшими проблемами.
Есть данные, что Трансфер Фактор эффективен против множества заболеваний, в основе которых лежит процесс незавершенного фагоцитоза. Речь идет о герпесе, цитомегаловирусе, токсоплазме, а также – внимание! – вирусном гепатите и ВИЧ, которые, между прочим, официально считаются практически неизлечимыми.
Таким образом, принимая это средство, можно стойко улучшить и направить работу иммунитета, чтобы раз и навсегда очистить свой организм от нежеланных гостей и/или предотвратить их «интервенцию» в дальнейшем.
Гинекологические мазки на флору: как берут, что показывают, как расшифровываются
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/02/ginekologicheskie-mazki-na-floru-v-spb.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/02/ginekologicheskie-mazki-na-floru-v-spb.jpg?fit=825%2C550&ssl=1″/>
Процедура взятия мазка на флору известна каждой женщине, посетившей смотровой кабинет. Так как анализ позволяет определить микробиологический состав, выявить гормональные нарушения и воспалительные процессы, мазок берётся независимо от того, имеет ли женщина жалобы на здоровье или нет.
СТОИМОСТЬ МАЗКА НА ФЛОРУ В НАШЕЙ КЛИНИКЕ В САНКТ-ПЕТЕРБУРГЕ
гинекологические мазки на флору в спб
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/02/ginekologicheskie-mazki-na-floru-v-spb.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/02/ginekologicheskie-mazki-na-floru-v-spb.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/02/ginekologicheskie-mazki-na-floru-v-spb-825×550.jpg?resize=790%2C550″ alt=»гинекологические мазки на флору в спб» width=»790″ height=»550″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/02/ginekologicheskie-mazki-na-floru-v-spb.jpg?zoom=2&resize=790%2C550&ssl=1 1580w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/02/ginekologicheskie-mazki-na-floru-v-spb.jpg?zoom=3&resize=790%2C550&ssl=1 2370w» sizes=»(max-width: 790px) 100vw, 790px» data-recalc-dims=»1″/>
| Цена мазка на флору | 500 руб. | ||||||||||||||||||||||||||||||||||||||||||
| Срок изготовления | 3 суток | ||||||||||||||||||||||||||||||||||||||||||
| Наши лаборатории | Хеликс, ЛабСтори | ||||||||||||||||||||||||||||||||||||||||||
| Показатель | Из влагалища | Их уретры | Из шейки матки |
| Лактобактерии | Палочки Дедерлейна | Нет | Нет |
| Количество палочковой флоры | от + до ++++ | от + до ++++ | от + до ++++ |
| Кандида | до 104 КОЕ/мл | отсутствует | отсутствует |
| Плоский эпителий | 5-10 | 5-10 | 5-10 |
| Лейкоциты | 0-10 | 0-5 | 0-30 |
| Эритроциты | 0-2 | 0-2 | 0-2 |
| Слизь | умеренное количество | отсутствует | умеренное количество |
| Гонококки Gn | отсутствует | отсутствует | отсутствует |
| Трихомонада Trich | отсутствует | отсутствует | отсутствует |
| Ключевые клетки | отсутствуют | отсутствуют | отсутствуют |
Что означают отклонения в мазке из влагалища
Отклонения от нормы в мазке из влагалища говорят о следующем:
Низкое содержание палочек Дедерлейна указывает на плохой микробиоценоз с преобладанием болезнетворной микрофлоры. Палочки Дедерлейна — это вытянутые по форме лактобактерии, которые в качестве продукта жизнедеятельности образуют молочную кислоту. Благодаря им поддерживается кислая среда во влагалище, защищающая от проникновения патогенных микроорганизмов. Молочная кислота активизирует иммунные клетки, ведущие борьбу с микробами.
При снижении числа палочек Дедерлейна у женщины развивается влагалищный дисбактериоз. Это случается во время болезни, гормональной терапии, приёме антибиотиков и гормонов, сильном или затяжном стрессе, заражении ЗППП.
При обнаружении малого количества лактобактерий женщине дополнительно назначают ПАП-тест на скрытые инфекции. Если он не даст положительного ответа, то пациентки прописывают вагинальные свечи, которые подавляют патогенную микрофлору, помогая палочкам Дедерлейна.
Высокое содержание кокковой флоры и снижение палочковый флоры указывает на ослабление иммунитета или активизацию условно-патогенной микрофлоры. Степень чистоты влагалища определяется от нормоциноза до вагинита.
Нормальный мазок соответствует 1 и 2-й степеням чистоты. В этом случае «население» слизистой поверхности влагалища должно соответствовать параметрам:
При 3 степени чистоты у женщины диагностируется бактериальный вагиноз — нарушение естественного баланса при снижении количества лактобактерий и увеличении содержания грамотрицательных палочек.
Также при 3 и 4 степени чистоты влагалища характерен вагинит (кольпит) — увеличение количества условно-патогенной микрофлоры, сопровождающееся воспалением поверхности влагалища.
Какие патогены и отклонения обнаруживаются в плохих мазках
Нормальные показатели мазков из уретры
При взятии мазка из уретры норма мазка является таковой:
Чтобы узнать возбудителя инфекции, у пациентки берётся бактериальный посев — лабораторный анализ, позволяющий найти грамотный антибиотик, к которому имеется хорошая чувствительность.
Нормы мазка из цервикального канала
Мазок из цервикального канала и соскоб с шейки матки имеют разное значение.
Соскоб относится к области цитологии — выявление патологического размножения клеток, способных перерождаться или уже переродившихся в рак. Процедуру проводят девушкам старше 18 лет.
Мазок проводится из самого цервикального канала. Для этого с помощью зеркала раздвигаются стенки влагалища, и из канала берётся биоматериал. Процедура довольно неприятная, но очень информативна.
Результаты мазка должны быть такими:
Что делать, если результаты мазка плохие?
Результаты анализов выдаются на руки или приходят лечащему гинекологу. При наличии отклонений от норм, доктор назначает лечение или дополнительную диагностику.
После прохождения курса лечения, нужно ещё раз сдать анализы, чтобы убедиться, что болезнь полностью ушла. Недолеченные заболевания заканчиваются осложнениями и хроническими формами. Хронические заболевания можно только гасить, а вот полностью избавиться от них нельзя.
Мазок на флору
Мазок на флору (микроскопия или бактериоскопия) — быстрая и информативная диагностическая процедура или обновить на актуальную) которая позволяет оценить состояние половых путей, состав микробиома влагалища, выявить признаки воспаления. Метод используют в рамках первичной диагностики гинекологических патологий. Врачи рекомендуют проходить исследование ежегодно, так как с его помощью можно выявить скрытые заболевания женского урогенитального тракта.
Сдать мазок на флору быстро и получить точные результаты можно в медицинском центре «Марта». Забор биоматериала проводит врач-гинеколог в процессе осмотра. Забо материала займет около 2 минут. Анализ выполняется 1-2 дня.
В каких случаях требуется проходить процедуру?
Мазок на флору применяется в гинекологии в качестве скринингового исследования нарушений микрофлоры влагалища. Анализ необходимо сдавать даже при отсутствии патологической симптоматики. С помощью теста можно выявить начальные отклонения в составе микробиоты влагалища и вовремя принять меры для профилактики развития изменений, например, бактериального вагиноза.
Женщине стоит в кратчайшие сроки записаться к гинекологу и сдать мазок на флору при наличии следующих жалоб:
Анализ позволяет исключить инфекционные причины отклонений и наличие активного воспалительного процесса во влагалище. При диагностике отдельных венерических инфекций назначают мазок на флору и чувствительность к антибиотикам (он же бактериальный посев, например, на гонорею).
Контроль микробиологического профиля слизистых половых органов актуален в следующих ситуациях:
В перечисленных ситуациях мазок на флору позволяет проверить состояние женской репродуктивной системы, предотвратить осложнения вмешательств, вовремя устранить дисбиоз влагалища.
Как проходит процедура?
Мазок на флору берут в процессе гинекологического осмотра. Для этого врач использует стерильные гинекологические зеркала, щетку для забора материала и предметные стекла. От того, как берется мазок на микрофлору, зависит информативность исследования. Анализ подразумевает изучение под микроскопом окрашенных мазков, взятых у наружного отверстия мочеиспускательного канала, стенок влагалища в области заднего свода и цервикального канала. Забор биоматериала проходит без каких-либо неприятных ощущений. Процедура занимает 1-2 минуты.
Где сдать мазок на флору в Минске?
Пройти гинекологический осмотр и сдать мазок на чистоту влагалища можно в медицинском центре «Марта». В клинике ведут прием опытные врачи-гинекологи, которые следуют принципам доказательной медицины. Лабораторные исследования выполняются в условиях современной лаборатории, что позволяет получать точные результаты в кратчайшие сроки.
Что часто выявляют в мазке?
Анализ мазков подразумевает их окрашивание по Граму для последующего изучения под микроскопом. В процессе визуального исследования определяют:
По результатам исследования определяют степень чистоты влагалища:
В зависимости от картины микроскопии мазков, врач-гинеколог может определить характер патологического процесса.
Фагоцитоз в результатах исследования
Явление фагоцитоза подразумевает захват и уничтожение чужеродных клеток защитными клетками организма. Незавершенный фагоцитоз в поле зрения микроскопа при анализе мазка означает, что были выявлены иммунные тельца с бактериями внутри. Это вариант нормы для здоровой женщины.
Кокковая флора
В норме на слизистых половых путей преобладает грамположительная палочковая флора. Преобладание микроорганизмов кокковой группы означает снижение местного иммунитета и появление благоприятных условий для развития воспалительных процессов. Фактически, это дисбиоз (нарушение состава микрофлоры), который можно расценить как промежуточное состояние между здоровьем и патологией, но для подтверждения диагноза необходимо уточнение жалоб и оценка состояния слизистых половых путей при осмотре у гинеколога.
Флора палочковая в мазке у женщин
В здоровой микрофлоре влагалища преобладают палочковые микроорганизмы (около 90%), они лактобациллы или палочки Дедерлейна. Продукты их жизнедеятельности обеспечивают стабильно-кислое pH среды. За счет этого сдерживается рост условно-патогенных микроорганизмов. Палочковая флора играет важнейшую роль в формировании местного иммунитета влагалища.
Частые вопросы об услуге
Как подготовиться к мазку на флору?
Чтобы результаты исследования мазков были точными, необходима специальная подготовка. За 2 дня до исследования нужно исключить:
В день посещения врача показано гигиеническое подмывание без моющих средств. За 2-3 часа до забора биоматериала нельзя мочиться.
Как долго делается мазок на флору?
Исследование выполняется 1-2 дня, что зависит от особенностей работы лаборатории.
Когда лучше сдавать анализ?
Исследование лучше делать через 2-3 дня после окончания менструации или в середине цикла. Результаты мазков на флору, выполненных перед месячными или сразу после них, могут быть некорректными.
Что показывает мазок на флору?
Исследование отражает состав влагалищной микрофлоры, инфекционные и воспалительные процессы.
Как берут мазок на флору?
Материал берут из половых путей в гинекологическом кресле. Процедура безболезненная и легко переносится женщинами.
УРОГЕНИТАЛЬНЫЙ ТРИХОМОНИАЗ
В России по-прежнему наблюдается неблагоприятная эпидемиологическая ситуация в отношении инфекций, передаваемых половым путем (ИППП). По данным экспертов Европейского регионального бюро ВОЗ, такое же положение сохраняется во всех новых независимых госуда
В России по-прежнему наблюдается неблагоприятная эпидемиологическая ситуация в отношении инфекций, передаваемых половым путем (ИППП). По данным экспертов Европейского регионального бюро ВОЗ, такое же положение сохраняется во всех новых независимых государствах Восточной Европы. Как и прежде, наибольший удельный вес в структуре всех ИППП занимает трихомониаз (24,7%). Ежегодно в мире заболевают 170 млн человек, при этом распространенность трихомониаза среди сексуально активных женщин достигает 30—50%. Почти одна треть всех визитов к врачу по поводу инфекционного вульвовагинита обусловлена инфицированием трихомонадами. Заболевание встречается повсеместно и с одинаковой частотой возникает у мужчин и женщин. Важность проблемы состоит в том, что наибольшую опасность представляют посттрихомонадные осложнения. Трихомонадная инфекция может служить причиной не только бесплодия, но и различных патологий беременности, родов, послеродового периода, новорожденного, а также детской смертности.
Возбудитель заболевания — Trichomonas vaginalis — микроорганизм, относящийся к отряду паразитических простейших (Protozoa), классу жгутиконосцев (Flagellata Mastigophora), семейству Trichomonadidae, для представителей которого характерно наличие четырех свободных жгутиков и ундулирующей мембраны. Возбудитель трихомониаза был открыт Donne в 1936 г., и некоторое время его ошибочно считали безвредным сапрофитом. Однако влагалищная трихомонада — типичный паразит (свободноживущие формы не обнаружены), представляет собой подвижный одноклеточный организм, приспособившийся в процессе эволюции к жизни в органах мочеполовой системы человека. Влагалищная трихомонада имеет овальную, грушевидную или округлую форму, которая может изменяться в зависимости от условий существования и проводимой терапии, что затрудняет микроскопическую диагностику мочеполового трихомониаза. Размножение ее происходит путем простого поперечного деления, а оптимальным условием развития трихомонад является рН среды 5,5-6,5.
В настоящее время известны более 50 разновидностей трихомонад, различающих по величине, форме клетки, числу жгутиков и т. д. У человека паразитируют только три вида трихомонад: урогенитальные (Tr.vaginalis), ротовые (Tr.tenax) и кишечные (Tr.intestinalis).
Все трихомонады обладают фагоцитарными свойствами, часто с неполным переваривающим циклом. В отдельных случаях трихомонады могут фагоцитировать целые клетки или их фрагменты. В фагосомах обнаруживаются кокки, диплококки, бациллярные формы как грамположительных, так и грамотрицательных микроорганизмов. Объектом фагоцитоза могут быть гонококки. Часто встречается незавершенный фагоцитоз, в результате чего живые клетки выходят из фагосом и продолжают вегетировать и вызывать рецидивы гонореи после ее излечения. Нередко гонококки выявляют в мазках только после излечения мочеполового трихомониаза (Н. М. Овчинников и др., 1987). Обнаруженные явления эндоцитобиоза позволяют рассматривать влагалищную трихомонаду как резерв сохранения гонококковой инфекции.
Большое практическое значение имеет изучение устойчивости влагалищных трихомонад к некоторым условиям внешней среды, действию антисептиков и т. д. Существовавшее ранее мнение, что трихомонады чрезвычайно устойчивы во внешней среде, особенно в воде водоемов, в настоящее время не подтверждается. Влагалищные трихомонады быстро погибают при температуре 45—50°С, а при 60°С гибнут моментально. Они более устойчивы к низким температурам: при замораживании и температуре –10°С Tr.vaginalis остаются жизнеспособными до 45 мин. Влагалищные трихомонады очень чувствительны к изменению осмотического давления и в пресной воде различных водоемов погибают в течение 15—60 мин. Трихомонады плохо переносят высыхание, но во влажной среде могут довольно долго сохранять жизнеспособность, особенно на хлопчатобумажных тканях и губках. Малая устойчивость урогенитальных трихомонад в окружающей среде, вероятно, связана с невозможностью образовывать цисты, что резко ограничивает возможность заражения при непрямом контакте. На гинекологических зеркалах и резиновых перчатках, использованных при обследовании больных, трихомонады могут сохраняться в течение 3—45 мин. Моментально убивают трихомонады антисептические средства, хозяйственное мыло.
В свете современных представлений о урогенитальном трихомониазе возможность инфицирования при купании в водоемах и пользовании баней кажется маловероятной. Заражение происходит, как правило, половым путем и крайне редко — путем непрямого контакта через инфицированное белье, предметы туалета и др. Половой путь заражения как мужчин, так и женщин является не только основным, но и практически единственным. Заражение девушек при сохраненной девственной плеве также чаще возможно при попытке к коитусу или вестибулярном коитусе, что удается установить у большинства из них при тщательном и целенаправленном сборе анамнеза. Изредка встречается контактный путь передачи через перчатки, подкладные клеенки и судна, ночные горшки, сиденья в уборных и др. Возбудитель сохраняет жизнеспособность в течение 24 ч в моче, сперме, а также в воде и может выживать в течение нескольких часов во влажном чистом белье. В редких случаях возможно заражение маленьких девочек внеполовым путем от больных матерей при несоблюдении элементарных правил гигиены. В литературе имеются сообщения о случаях инфицирования новорожденных девочек при прохождении через родовые пути больной матери.
Для урогенитального трихомониаза характерна многоочаговость, при этом поражаются не только влагалище, но и шейка матки, уретра, парауретральные ходы, описаны случаи трихомонадного уретрита и сальпингита. Имеются данные, что трихомонады, как и сперматозоиды, приводят к бактериальному инфицированию внутренних половых органов: стафилококки, стрептококки, гонококки, кишечные палочки и другие микроорганизмы прикрепляются к трихомонадам и проникают вместе с ними за внутренний маточный зев.
Попадая на слизистые оболочки урогенитального тракта, трихомонады могут вызывать развитие воспалительного процесса. Как правило, появление воспалительных изменений слизистой влагалища, сопровождающееся резким увеличением количества полиморфно-ядерных нейтрофилов, связано с наличием трихомонад, которые при прямом клеточном контакте, а также в результате цитотоксического действия разрушают эпителиальные клетки. Выделяемая трихомонадами гиалуронидаза приводит к значительному разрыхлению тканей и более свободному проникновению в межклеточное пространство токсических продуктов метаболизма. Изменения слизистой оболочки влагалища при трихомониазе неспецифичны и мало чем отличаются от обычного воспалительного процесса. Отмечены дистрофические и пролиферативные изменения многослойного плоского эпителия и слущивание поверхностных эпителиальных клеток, а также уменьшение в них содержания гликогена. Таким образом, местом внедрения трихомонад у женщин является слизистая влагалища. Затем постепенно они попадают в уретру, парауретральные ходы и цервикальный канал. Возникают вульвиты, вестибулиты, бартолиниты, эндоцервициты, уретриты. При проникновении трихомонад в маточные трубы развивается трихомонадный сальпингит. Могут иметь место и тубоовариальные образования.
Инкубационный период урогенитального трихомониаза в среднем составляет 10 дней, но иногда он варьирует от двух-трех дней до одного месяца и более. Симптоматика трихомонадных вульвовагинитов разнообразна. Существуют различные клинические классификации мочеполового трихомониаза. В зависимости от длительности заболевания и интенсивности реакции организма на внедрение возбудителя, различают следующие формы трихомониаза:
По характеру влагалищного мазка выделяют свежий трихомониаз, когда в мазке много трихомонад, мало эпителиальных клеток и молочно-кислых палочек; расцвет заболевания, когда в мазке много трихомонад, лейкоцитов, посторонней флоры, отсутствуют молочно-кислые палочки, мало эпителиальных клеток; хронический трихомониаз, когда гнойно-пенистые выделения с пузырьками СО2 сменяются беловатыми выделениями, во влагалищном мазке уровень трихомонад то повышен, то понижен, лейкоцитов мало, эпителиальных клеток, напротив, много, молочно-кислых палочек нет. При скрытом же трихомониазе трихомонад мало, а эпителий и молочно-кислые палочки не определяются вовсе.
Клинический синдром трихомониаза известен уже много лет, а особенно четко он был описан Флеури. Трихомонадный вульвовагинит характеризуется обильными разъедающими пенистыми выделениями из половых путей, сопровождающимися сильным, порой нестерпимым зудом. Жалобы появляются вскоре после начала половой жизни или случайной половой связи.
При осмотре выявляют воспалительные изменения: от умеренной гиперемии слизистой оболочки влагалища и шейки матки до обширных эрозий, петехиальных геморрагий и опрелости в области промежности. Характерный, но не постоянный симптом — это наличие гранулематозных, рыхлых поражений слизистой оболочки шейки матки красного цвета (малиновая шейка матки). В области заднего свода отмечается скопление жидких серовато-желтых, пенистых выделений, которые свободно вытекают из влагалища и раздражают кожу.
При кольпоскопии на слизистой оболочке влагалища и влагалищной части шейки матки обнаруживают точечные кровоизлияния (симптом клубничной шейки). Очаги воспаления при окраске раствором Люголя йоднегативны.
Острые воспалительные явления могут постепенно стихать произвольно или под влиянием неспецифического лечения, и трихомонадный вульвовагинит переходит в подострую, а затем и хроническую стадию, при которой меняется характер выделения из половых путей. Они становятся желтоватыми или белыми, количество их уменьшается. Гиперемия слизистой оболочки влагалища выражена незначительно или вообще отсутствует. Часто наблюдается малосимптомная или асимптомная форма заболевания, при которых субъективные ощущения у больных отсутствуют. Хронический трихомонадный вульвовагинит течет волнообразно, обострения чередуются с ремиссиями. При переходе из острого процесса в хронический больные женщины жалуются на бели и неприятные ощущения во влагалище перед и после менструации.
Трихомонадный эндоцервицит сопровождается отечностью шейки матки, обильными выделениями из цервикального канала и мало чем отличается от клинической картины эндоцервицита гонорейной этиологии.
При вовлечении в воспалительный процесс уретры ее губки отечны и гиперемированы, при массаже можно выдавить небольшое количество гнойных выделений. При пальпации уретры отмечается ее болезненность и пастозность. Трихомонады могут проникать также в мочевой пузырь, почечные лоханки и вызывать поражения мочевыводящих путей, клинически проявляющиеся циститом и пиелонефритом.
При морфологическом исследовании биоптированной ткани в слизистой оболочке влагалища и шейки матки наблюдаются воспалительные изменения различной интенсивности и выраженная васкуляризация в подэпителиальной ткани. В многослойном плоском эпителии отмечаются дистрофические изменения, наиболее выраженные в поверхностных отделах и свидетельствующие о непосредственном воздействии трихомонад на эпителиальные клетки. В связи с воспалительными явлениями эпителиальные клетки приобретают различную величину, появляются клетки с увеличенным ядром, двухъядерные клеточные элементы, выраженный отек клеток многослойного плоского эпителия. Подобные изменения клеток плоского эпителия сохраняются и в цитологических препаратах, которые характеризуются также очаговыми скоплениями лейкоцитов в виде «пушечного ядра» на поверхности клеток плоского эпителия. В связи с наличием воспалительного процесса во влагалище всегда возникают трудности при анализе цитологической картины мазков и требуется проведение повторных исследований после ликвидации воспаления.
Трихомонадная инфекция не приводит к развитию выраженного иммунитета. Выявляемые у больных или переболевших трихомониазом сывороточные или секреторные антитела — лишь признаки существующей или ранее перенесенной инфекции, но они не могут обеспечить иммунитет. Обнаруживаются они в течение года после перенесенного заболевания. Поэтому на основании их определения нельзя судить о том, наступило выздоровление или нет.
Симптомы и клинические проявления заболевания не достаточно специфичны, в связи с чем только на основании этих данных не всегда удается поставить точный диагноз.
Диагноз урогенитального трихомониаза устанавливают на основании клинических признаков заболевания и обнаруживаемых в исследуемом материале трихомонад.
Материал для исследования у женщин берут специальным образом из влагалища, уретры, прямой кишки, у мужчин и из мочеиспускательного канала, а также прямой кишки.
Для лабораторной диагностики трихомониаза наиболее широко применяют следующие методы: микроскопия нативных препаратов; микроскопия мазков, окрашенных по Граму (или другими красителями); культуральная (бактериологическая) диагностика на жидких питательных средах. Относительной информативностью обладают иммунологический метод и метод латекс-агглютинации.
РН влагалища при трихомонадном вульвовагините 4,5-5,5. В нативных препаратах возбудитель обнаруживается по его движению среди клеточных элементов и микроорганизмов. Обнаруживаемые трихомонады по размеру в два раза больше лейкоцитов. Преимуществом микроскопии окрашенных препаратов является возможность их исследования спустя длительное время после взятия материала. Информативность этого метода выше, так как он позволяет определять как подвижные, так и неподвижные формы. Культуральный метод имеет большую ценность при распознавании атипичных форм с целью диагностики трихомониаза и контроля за результатами лечения. Предложенные иммунологические методы (РСК, РИФ, РПГА) не могут быть использованы в качестве основного диагностического теста, так как у части больных выявляется ложноположительные и ложноотрицательные результаты. В некоторых случаях эти методы могут применяться в качестве отборочного теста. Метод латекс-агглютинации выявляет растворимые антигены в концентрации 50 нг/мл и полезен для диагностики хронического трихомониаза и трихомонадоносительства. Однако ни один из вышеперечисленных методов не гарантирует абсолютного выявления трихомонад. Все названные методы диагностики дополняют друг друга.
На сегодняшний день предложено большое количество методов лечения урогенитального трихомониаза. Многие из них имеют только историческое значение и практически не применяются. Современные методы лечения больных трихомониазом основаны на использовании специфических противотрихомонадных препаратов. При этом необходимо соблюдать следующие принципы:
Антибиотики и сульфаниламидные препараты не дают терапевтического эффекта и показаны лишь при наличии смешанной инфекции.
Одним из наиболее распространенных препаратов общего действия при трихомониазе является метронидазол. Полагают, что механизм его действия связан с нарушением структуры ДНК чувствительных микроорганизмов. Метронидазол действует не только на простейших, но и на анаэробную флору.
К метронидазолу устойчивы аэробные микроорганизмы. Кроме того, метронидазол может индуцировать выработку интерферона.
Существуют несколько методик лечения метронидазолом. С целью уменьшения вероятности возможной резистентности трихомонад к метронидазолу рекомендуют следующие схемы лечения метронидазолом:
В последнее время стали появляться сообщения о неэффективности лечения трихомониаза из-за развития резистентности урогенитальных трихомонад к стандартным дозам метронидазола. Неудачи лечения скорее всего обусловлены низкой концентрацией препарата в очагах инфекции, нерегулярным приемом лекарственного средства и низкой его дозировкой. При торпидном и хроническом процессе вследствие нарушений васкуляризации и последующего развития рубцовой ткани в пораженных органах изменяется морфологическая структура слизистой влагалища и снижается концентрация протистоцидных препаратов в очагах поражения. Этой концентрации препарата недостаточно для подавления паразита, что, в свою очередь, приводит к лекарственной устойчивости.
В настоящее время кроме метронидазола применяют ряд других производных нитроимидазола — тинидазол, орнидазол, ниморазол, тенонитрозол.
Лидирующее место среди препаратов данной группы в настоящий момент занимает тиберал (орнидазол). Полагают, что механизм действия связан с нарушением структуры ДНК чувствительных микроорганизмов. Тиберал эффективен в отношении Trichomonas vaginalis, Entamoeba histolytica, Giardia lamlia (Giardia intestinalis), а также анаэробных бактерий, таких, как Bacteroides, Clostridium spp. и анаэробных кокков. После перорального приема орнидазол быстро и почти полностью всасывается. Максимальная концентрация в плазме достигается в течение 3 ч. Связывание тиберала с белками составляет около 13%. Активное вещество очень хорошо проникает в жидкости и ткани организма. Период полувыведения составляет около 13 ч, в связи с чем достаточно двукратного приема препарата — утром и вечером. После однократного приема 85% дозы препарат выводится в течение первых пяти дней, что в ряде случаев, при подозрении на заражение, дает возможность проводить срочную профилактику трихомониаза. Выведение происходит, главным образом, с мочой (63%) и калом (22%), что повышает результативность лечения тибералом циститов, уретритов и проктитов. Назначение орнидазола на раннем сроке беременности и кормящим матерям возможно, однако только по абсолютным показаниям. В отличие от других производных нитроимидазола, тиберал не ингибирует альдегиддегидрогеназу и поэтому совместим с алкоголем. В целом, тиберал хорошо переносится, однако противопоказан больным с поражением ЦНС (так как легко проникает в спинно-мозговую жидкость) или при повышенной чувствительности к препарату в анамнезе. Для лечения трихомониаза рекомендуется орнидазол (тиберал) по одной таблетке два раза в день после еды в течение пяти дней обоим партнерам. Клиническая и бактериологическая эффективность терапии у женщин и мужчин составляет 97% при контрольных исследованиях, проведенных бактериологическими, культуральными и генетическими методами. Клинические проявления в виде жалоб на пенистые выделения и зуд исчезают в течение трех дней лечения орнидазолом у 100% пациенток.
Производные нитроимидазола хотя и очень эффективны при лечении острой фазы трихомониаза, однако они не благоприятствуют долговременной нормализации среды влагалища. Этого можно добиться при помощи вакцинации солкоТриховаком. Данный иммунотерапевтический препарат способствует колонизации лактобацилл и стабилизации рН, создавая тем самым неподходящие условия для размножения T.vaginalis и обеспечивая отсутствие рецидивов. СолкоТриховак — это вакцина, приготовленная из аномальных штаммов лактобацилл, которые обнаруживаются во влагалищном секрете больных трихомониазом женщин. Антитела, индуцированные вакциной, действуют непосредственно против T.vaginalis, благодаря перекрестной антигенной реакции. СолкоТриховак способствует восстановлению нормальной лактофлоры во влагалище и нормализации влагалищного рН. Основная вакцинация — три инъекции по 0,5 мл внутримышечно с интервалом две недели — обеспечивает годичную защиту. Через год проводится повторная ревакцинация — однократно 0,5 мл. После трех инъекций препарата стабилизируется нормальная влагалищная флора, повышается иммунитет, вследствие чего трихомонады и другие патогенные возбудители вытесняются и исчезают.
В последние годы отмечена устойчивость T.vaginalis при использовании стандартных доз метронидазола, лечение нередко бывает более успешным при использовании больших доз метронидазола местно. Сейчас существуют несколько форм метронидазола, применяемых местно (например, метрогил вагинальный гель, метронидазол крем, клион-Д 100 вагинальные таблетки). Метронидазол обладает высокой активностью в отношении анаэробных бактерий (бактероиды, фузобактерии, клостридии, анаэробные кокки) и простейших (Trichomonas vaginalis, Entamoeba histolytica, лямблии). Активен против большинства штаммов микроорганизмов, вызывающих бактериальный вагиноз: Gardnerella vaginalis, Bacteroides spp., Mobiluncus spp., Peptostreptococcus spp. Механизм действия метронидазола заключается в биохимическом восстановлении 5-нитрогруппы метронидазола внутриклеточными транспортными протеинами анаэробных микроорганизмов и простейших. Восстановленная 5-нитрогруппа метронидазола взаимодействует с ДНК клеток микроорганизмов, ингибирует синтез нуклеиновых кислот, что ведет к их гибели.
После однократного внутривлагалищного введения 5 г метрогила вагинального геля, средняя максимальная концентрация препарата в сыворотке крови здоровых женщин достигает 237 нг/мл, что составляет 2% от средней максимальной концентрации метронидазола (12,785 нг/мл) при приеме внутрь дозы в 500 мг. Время достижения максимальной концентрации — 6–12 ч после внутривлагалищного применения однократной дозы в 5 г и 1–3 ч после перорального приема метронидазола в дозе 500 мг. Относительная биодоступность вагинального геля в два раза выше биодоступности одноразовой дозы (500 мг) влагалищных таблеток метронидазола, что обусловлено высокой проникающей способностью препарата во влагалищной жидкости. Поэтому терапевтический эффект вагинального геля достигается уже при низких концентрациях метронидазола. Меньшие дозы вагинального геля ведут к более низким концентрациям метронидазола в сыворотке крови, что приводит к незначительному числу побочных эффектов во время курса лечения.
Для лечения трихомониаза рекомендуемая доза составляет 5 г (один полный аппликатор) дважды в день (утром и вечером) в течение пяти дней.
В последнее время появился ряд публикаций, в которых сообщается об увеличении эффективности лечения урогенитального трихомониаза при сочетанном лечении протистоцидными препаратами системного действия и местного применения метрогила вагинального геля.
Критерии излеченности урогенитального трихомониаза:
Таким образом, назначение адекватной терапии крайне важно для успешного лечения урогенитального трихомониаза, поскольку в противном случае могут отмечаться персистирование инфекции, рецидивы заболевания и посттрихомонадные осложнения.
А. Л. Тихомиров, доктор медицинских наук, профессор
Ч. Г. Олейник, кандидат медицинских наук
МГМСУ, Москва