Как вакцины изменили мир. История прививок от 18 века и до наших дней
Автор фото, Getty Images
Так проходила вакцинация от бешенства в парижском Институте Пастера в начале ХХ века
Пандемия Covid-19 заставила человечество вспомнить, как опасны и разрушительны бывают вспышки инфекционных болезней, и как вакцины делаются в таких случаях единственной надеждой на возврат к нормальной жизни.
Вот несколько примеров того, как вакцины изменили жизнь людей.
Только в XX веке эта чрезвычайно заразная вирусная болезнь погубила больше 300 миллионов человек. Количество жертв в более ранние эпохи не поддается учету.
Порядка 30% заразившихся оспой умирали, нередко в муках, потому что все их тело покрывалось гнойными нарывами. Остальные слепли или оставались на всю жизнь с ужасными отметинами на коже.
Автор фото, Reuters
Идея, что искусственно вызванная слабая форма заболевания способна создать у человека иммунитет, родилась, вероятно, в Китае. Согласно источникам, уже около 1000 года люди там вдыхали через нос порошок из мелко истолченных струпьев оспенных больных или вставляли в уши кусочки ваты, вымоченные в оспенном гное.
Автор фото, Getty Images
От оспы люди слепли, умирали, на теле оставались шрамы
В Африке при помощи иголки протаскивали через кожу пропитанную гноем нитку.
В Британии XVIII века оспопрививание горячо пропагандировала знаменитая аристократка и интеллектуалка леди Мэри Монтегю, сама в молодости переболевшая оспой и познакомившаяся с соответствующими практиками в Турции, где ее муж служил послом.
Надежностью метод не отличался. Примерно каждый тридцатый пациент в результате заболевал оспой в тяжелой форме и погибал.
Между тем английские фермеры давно заметили, что коровья оспа для человека заразна, но не смертельна. Изучив это явление, врач Эдвард Дженнер создал на основе коровьей оспы надежную и безопасную вакцину.
Сомнения отпали, когда военнослужащих британской армии и флота привили от оспы в приказном порядке, и ни с кем худого не случилось.
Автор фото, Getty Images
Эдвард Дженнер прививает мальчику неопасный для человека вирус коровьей оспы
В бедных странах оспа продолжала свирепствовать еще полтораста с лишним лет. Практически покончить с ней помогла программа массированного оспопрививания ВОЗ, стартовавшая в 1967 году.
Автор фото, Getty Images
Появление дешевых игл помогло ускорить массовую вакцинацию
Считается, что для выработки коллективного иммунитета необходимо привить 80% населения. Вакцинировать несколько миллиардов человек было невозможно.
Зато достаточно эффективной оказалась тактика точечной иммунизации, впервые опробованная в восточной Нигерии: оперативно выявлять очаги оспы и прививать соседних жителей. Искоренить оспу в регионе с населением в 12 миллионов человек удалось, сделав всего 750 тысяч прививок.
В настоящее время живые вирусы оспы остались лишь в двух местах на Земле: лабораториях высшего уровня защиты в России и США.
Полиомиелит
Заражаются ею в основном в детстве. Вирус проникает в организм через рот, затем попадает в кровь и поражает нервную систему, часто вызывая неизлечимый паралич. По большей части он поражает ноги, но каждый десятый пациент умирает от удушья в результате паралича легочных мышц.
Автор фото, Getty Images
Специальный прибор «железные легкие»: человек ложится внутрь капсулы, и она как бы дышит за него, сам он при этом абсолютно обездвижен
Поскольку полиомиелит, в отличие от оспы, не имеет внешних признаков, его инфекционная природа была установлена лишь в 1905 году шведским врачом Иваром Викманом.
К тому времени улучшение качества питьевой воды в больших городах уменьшило как общее количество случаев полиомиелита, так и процент людей, имевших иммунитет к нему. Вспышки болезни сделались более заметными.
Автор фото, Getty Images
Согласно данным ВОЗ, полиомиелит поражает, в основном, детей в возрасте до 5 лет.
В 1952 году американский врач Джонас Салк создал вакцину от полиомиелита. В 1961 году его коллега Альберт Сейбин придумал улучшенную версию, которую можно было глотать, а не получать в виде инъекции. Заболеваемость в США и Европе резко пошла на спад.
С прививками от полиомиелита связана одна из самых страшных ошибок в истории вакцинирования. В 1955 году американская фирма Cutter Laboratories по ошибке выпустила более ста тысяч доз препарата, содержавших живой вирус полиомиелита. Десять детей скончались и 160 были парализованы на всю жизнь.
A в 1988 году ВОЗ объявила о начале программы по искоренению полиомиелита во всем мире. В 1994 году свободными от болезни, прозванной «ужасом родителей», были объявлены США, в 2000-м Китай, Япония и Южная Корея, в 2002-м Европа, в 2014-м Юго-Восточная Азия.
Исчезнувшие болезни: от чего мы избавились благодаря прививкам?
Давайте окунёмся в историю и посмотрим, какие болезни исчезли из нашей жизни с появлением прививок.
Ещё в начале прошлого века сорокалетние считались долгожителями. Как вы думаете, почему? Болезни, которые в наши дни ушли в прошлое или же потеряли свой смертоносный характер, уносили жизни целых семей — а иногда даже городов.
Современная продолжительность жизни — заслуга медицины, которая научилась не только лечить заболевания, но и предотвращать их. Мы говорим о вакцинации — или, попросту, прививках, при которых в организм вводится антигенный материал, вызывающий иммунитет к болезням.
Тем не менее, сегодня всё громче слышны голоса «антипрививочников», утверждающих о бесполезности или даже вреде вакцинации. Может быть, они правы? Давайте окунёмся в историю и посмотрим, что исчезло из нашей жизни с появлением прививок.
Чёрная оспа была самым настоящим кошмаром человечества, безжалостно истребляя его с древнейших времён. Выжившие навсегда сохраняли на коже ужасные шрамы от оспенных язв, многие слепли.
Исторические хроники сообщают нам, что в 737 году от оспы умерла треть населения Японии. Примерно в это же время болезнь начала своё шествие по Европе, и сложно было встретить человека, не перенёсшего оспу.
В России чёрная оспа не щадила даже коронованных особ — в частности, от неё умер император Павел II.
На протяжении многих веков оспа оставалась бичом человечества, забирая ежегодно жизни полутора миллионов людей.
В 1796 году англичанин Эдвард Дженнер обнаружил, что доярки, которые переболели коровьей оспой, протекающей гораздо легче, чёрной оспой уже не заражаются, и предпринял первую попытку вакцинации. Он вводил в организм людей вирус коровьей оспы и тем самым добивался появления иммунитета.
Кстати, само слово «вакцинация» появилось именно благодаря этой истории: vaccus на латыни — корова.
Уже в XIX веке прививки от оспы стали обязательными для населения ряда европейских стран. В России же всеобщее оспопрививание ещё в конце XVIII века стремилась ввести Екатерина II. Чтобы поощрить подчинённых, императрица стала первой, кому сделали прививку.
В результате массовой вакцинации чёрная оспа ушла в небытие. Последний на всей планете случай заражения этой болезнью был зафиксирован в 1977 году.
Холера
Это заболевание известно с античных времён, от него страдали и в Европе, и в Азии. Пандемии холеры уносили жизни миллионов людей — подсчитано, что именно эта болезнь стала причиной смерти наибольшего количества человек в XIX веке.
Жара, грязь, антисанитария — вот условия, в которых холера чувствует себя вольготно. Заразившийся человек страдает от диареи и рвоты, приводящих к обезвоживанию организма, а вследствие этого — к смерти.
И сегодня вспышки холеры отмечаются в жарких странах «третьего мира». Но у нас об этой напасти мало кто вспоминает — из жизни россиян и европейцев она практически полностью исчезла.
Благодарить за это следует французского микробиолога Луи Пастера, который в 1870 году создал вакцину на основе куриного вируса холеры.
Столбняк
Ещё лекари Древнего Египта связали появление столбняка с раной, полученной человеком. Дело в том, что бактерия, вызывающая эту болезнь, облюбовала поверхности, покрытые ржавчиной. Потому немудрено было повредить палец о ржавый гвоздь и заразиться столбняком.
Заболевание поражает нервную систему, приводя к спазмам мышц и болезненным судорогам, а в наиболее тяжёлых случаях — к параличу мышцы сердца и дыхательной системы, а значит — к смерти.
Столбняк настолько опасен, что даже в наши дни смертность от него является одной из самых высоких среди всех болезней. До четверти всех людей, страдающих от столбняка, покидают этот мир, а в странах с низким уровнем жизни — до 80%.
Единственным средством защиты от столбняка является его профилактика — то есть, прививание. Противостолбнячную вакцину получил в 1923 году француз Гастон Рамон, и с тех пор она стала спасителем множества жизней.
Полиомиелит
Это инфекция угрожает в основном малышам до четырёх лет, потому второе её название — детский спинальный паралич. Полиомиелит поражает спинной мозг, что может парализовать одну или несколько конечностей. Если паралич распространяется на дыхательные мышцы, заболевание приводит к смерти.
Болезнь передаётся от человека к человеку путём, она очень заразна. В середине прошлого века произошла эпидемия полиомиелита, поразившая Европу и Северную Америку.
Одной из самых известных личностей, перенёсших полиомиелит, является Франклин Делано Рузвельт — президент США, который заразился далеко не в детстве. Болезнь застала Рузвельта в 39 лет и приковала к инвалидному креслу.
В 1955 году американские учёные Джонас Солк, Хилари Копровский и Альберт Сэйбин создали вакцину, действенность которой подтверждается тем фактом, что в наши дни Европа считается зоной, свободной от полиомиелита (кстати, Россия тоже входит в число стран, победивших это заболевание).
Врачи предполагают, что уже в самое ближайшее время болезнь навсегда исчезнет с лица Земли — так же, как это произошло с оспой.
Туберкулёз
Признаки туберкулёза были обнаружены на останках доисторического человека, жившего за 5000 лет до новой эры. Встречаются упоминания об этой болезни во множестве летописей Древнего Египта, Рима, Индии, Персии и Вавилона. Гиппократ, знаменитый учёный Древней Греции, писал о туберкулёзе как о самой распространённой болезни его времени.
Врачи древнего мира знали, что туберкулёз передаётся от человека к человеку по воздуху, и умели его лечить. Увы, в средние века знания предков позабылись, и вплоть до XIX туберкулёз века считался неизлечимой болезнью.
Достаточно вспомнить литературу того периода. Классики постоянно упоминали смерти от чахотки — именно так прежде называли туберкулёз.
Сегодня болезнь, поражающая лёгкие и другие органы дыхания, всё ещё диагностируется у 9 миллионов человек в год по всему земному шару. Треть пациентов при этом спасти не удаётся. Россия является признанным лидером по общему числу больных туберкулёзом: заражается до 120 000 человек в год.
Однако в 1921 году Альберт Кальметт, микробиолог из Франции, предложил человечеству решение: вакцину БЦЖ на основе штамма коровьей туберкулёзной палочки. На сегодняшний день она остаётся единственным средством профилактики заболевания.
Дифтерия
Раньше дифтерия считалась детской болезнью, но сейчас она нередко поражает и взрослых. Это заболевание протекает очень тяжело, затрагивая слизистые оболочки гортани, ротоглотки, бронхов и иных органов. Шея больного сильно отекает, а организм заражается токсином, который щедро выделяет возбудитель заболевания — дифтерийная палочка.
При тяжёлой форме дифтерии может произойти закупорка дыхательных путей, что чревато летальным исходом. Не зря в древности болезни дали меткое название «смертельная язва глотки».
До конца XIX века наблюдались вспышки эпидемий дифтерии, во время которых погибало до половины заболевших, большую часть из которых составляли дети.
В 1923 году появилась вакцина от дифтерии, применение которой привело к тому, что дифтерия была полностью ликвидирована в ряде стран, а её эпидемии канули в Лету.
Ещё сравнительно недавно врачи были уверены, что корью обязательно переболеет каждый ребёнок — никто не знал, как избежать этого зла. Примерно треть малышей от этой болезни умирала.
Типичная картина заражения корью такова: на теле больного выступает сыпь, начинается кашель, насморк, слезятся глаза, на внутренней поверхности щёк обнаруживаются пятна белого цвета.
Если не болевший корью человек будет контактировать с заражённым, с почти вероятностью инфекция перейдёт и к нему.
Это заболевание детства. Когда перестаёт работать иммунитет, переданный малышу с материнским молоком, корь становится опасной для ребёнка.
Корь опасна своими осложнениями. Некоторые из них — отёк головного мозга, обезвоживание организма вследствие диареи, тяжёлые инфекционные заболевания дыхательных путей — приводят к смерти. Даже сейчас корь является одной из самых распространённых причин гибели детей до пяти лет — ежегодно болезнь забирает около 150 000 человек.
При этом большая часть случаев заражения приходится на слаборазвитые страны. Во всём же остальном мире заболевания корью носят единичный характер. Причиной тому стало вакцинирование, которое проводится с 1963 года. И никто уже не говорит о том, что нельзя пережить детство, не перенеся корь.
Прививка: способ выйти из группы риска
Данные статистики Всемирной организации здравоохранения наглядно отражают численность заболевших до введения массовой вакцинации и после неё. Недуги, приводившие к исчезновению целых племён и народов, сейчас стали редкими гостями, в основном поражающими население стран с невысоким уровнем жизни.
В России прививки ежегодно спасают жизни 3 миллионов человек, а Центр по контролю и профилактике заболеваний США в 1999 году поставил вакцинацию на первое место в списке «Десять величайших достижений здравоохранения XX столетия».
Однако же сейчас врачи бьют тревогу: массовый отказ родителей вакцинировать своих детей способен стать причиной вспышки новых эпидемий давно забытых заболеваний.
Безусловно, только мама и папа могут принимать решение о том, делать или нет прививки своему малышу. Но перед тем как дать окончательный ответ, ещё раз окиньте взглядом далеко не полный список болезней, побеждённых после введения массовой вакцинации.
А если вы хотите узнать, что думают о вакцинопрофилактике специалисты, советуем вам обратиться к нашим врачам. Доктора СМЦ Бест Клиник ответят на все ваши вопросы, расскажут, как действует та или иная вакцина и существуют ли риски неблагоприятных последствий после прививок.
Мы уверены, что вы примете правильное решение!
Чума, холера и оспа: как массовая вакцинация остановила пандемии и спасла миллионы
Коронавирус разделил людей во всех смыслах: сперва физически, сделав невозможными встречи с глазу на глаз, а затем вдобавок разругал из-за вакцин. Прививки должны были оставить в прошлом пандемию, но они лишь прибавили слухов и споров. Такая ситуация замедляет массовую вакцинацию, а это, похоже, единственная возможность забыть о коронавирусе. Мы вспомнили несколько пандемий, которые удалось остановить либо существенно замедлить именно благодаря массовому проведению вакцинации.
Наугад против оспы
Официально первой вакциной считается прививка от натуральной оспы. Английский врач Эдвард Дженнер обратил внимание на странную закономерность: доярки на молочных фермах практически не болели оспой, в то время как в стране бушевала болезнь. Занявшись вопросом, он заметил, что доярки болели другим недугом, гораздо менее опасным для человека — коровьей оспой. Из симптомов — только следы на руках, в то время как при натуральной оспе вся кожа человека покрывается волдырями и оставляет шрамы, а иногда возможен и летальный исход.
Возникло предположение, что коровья оспа каким-то образом защищает от оспы натуральной. На самом деле некоторые народы догадывались о такой особенности и раньше. Были даже попытки создания вакцин, но эти эксперименты оказывались слишком рискованными: например, высушенную и растертую кожу с пузырьков больного человека втирали в рану здоровому в надежде получить иммунитет. Незнание точных дозировок и принципа работы иммунитета приводили к случаям, когда из-за таких вакцин здоровые люди заболевали оспой в тяжелой форме.
Именно Дженнер подошел к вопросу с научной стороны и разработал образец вакцины. Посчитав, что он достаточно уверен в своей теории, доктор решился на эксперимент, который в наши дни тяжело представить в силу медицинской этики. 14 мая 1796 года врач взял субстанцию из волдыря больной оспой Сары Нилмс, сделал надрез на руке восьмилетнего Джеймса Филлипса и втер субстанцию в рану мальчика. Несмотря на огромный риск, задумка сработала: у парня несколько дней было легкое недомогание, а затем он поправился. Мальчика пытались заразить натуральной оспой, но даже спустя годы у него не проявлялись симптомы.
Антипрививочник vs система
Через сто лет, в 1901 году, случилась вспышка оспы в Бостоне: примерно 1600 случаев заражений и 270 смертей — весьма серьезная цифра для города с населением примерно в полмиллиона человек. Власти Бостона и американского Кембриджа пошли на крайние меры. В инструкции для врачей прямо говорилось обходить каждый дом и предлагать прививку всем, кто не болеет. При отказе человека ждал арест на пятнадцать суток или штраф в пять долларов. Сумма кажется незначительной, но, с учетом инфляции, это почти 160 долларов на современные деньги.
Такой подход понравился не всем, что привело к появлению первых антипрививочников. Среди них был пастор Хеннинг Джейкобсон, которому в детстве уже делали вакцину от оспы. По его словам, прививка дала сильные побочные эффекты, и он стал опасаться вакцин. Когда врач пришел к семье Джейкобсона, тот отказался делать вакцину и себе, и своему сыну. После выписанного штрафа мужчина пошел судиться с властями штата Массачусетс.
Дело «Джейкобсон против Массачусетса» считается одним из важнейших в системе американского правосудия — на него ссылаются даже сейчас, во время споров о вакцинации от COVID-19.
Позиция Хеннинга Джейкобсона была простой: по его мнению, обязательная вакцинация нарушает личное право человека распоряжаться своим здоровьем и телом так, как он сам считает лучшим для себя. После двух месяцев рассмотрения дела судья Джон Харлан встал на сторону правительства. Суд постановил, что общество вправе защищать себя от болезни, точно как от военного вторжения, а общественная безопасность в некоторых случаях может нарушать право на личную свободу. Джейкобсону пришлось заплатить штраф, но решение суда отчасти привело к появлению «Американской лиги против прививок» — в 1908 году ее образовали промышленники Джон Питкерн и Чарльз Хиггинс. Лига добивалась отмены обязательной вакцинации и равноправия для школьников: учебные заведения в те годы отказывали в приеме детям без прививок. К слову, такое дело тоже дошло до суда: в 1922 году Верховный суд постановил, что школы в Сан-Антонио (штат Техас) имеют право не допускать к занятиям детей без прививок. В дальнейшем при рассмотрении похожих дел судьи будут обращаться именно к этому случаю.
Обязательная вакцинация от оспы не предотвратила очередные случаи заражения в США. На этот раз под ударом оказался Нью-Йорк: в 1947 году медики начали регистрировать новые случаи болезни, которая уже стала отходить в историю. Однако проблему удалось оперативно ликвидировать. Власти объявили тотальную вакцинацию: прививку должны были получить даже те, кому ее делали в детстве. Общество проявило себя ответственно: на тот момент врачи заработали большой авторитет, поэтому город с населением в шесть миллионов человек удалось вакцинировать менее чем за месяц. Результат впечатляет: вспышка закончилась на двенадцати случаях заражения и двух смертях. Спустя треть века, в 1980 году, Всемирная организация здравоохранения провозгласит натуральную оспу побежденной болезнью.
Две вакцины от одного ученого
Помимо оспы, есть по меньшей мере два других примера, когда эпидемии удавалось взять под контроль с помощью массовой вакцинации. Причем за обеими историями стоит один человек — эпидемиолог Вальдемар (Владимир) Хавкин украинского происхождения, который эмигрировал сперва в Швейцарию, а затем во Францию. Хавкин работал в научных институтах над вакцинами против нескольких смертельных заболеваний, и для испытания прививки против холеры он отправился в Индию — там в первой половине 1890-х годов был разгар болезни.
Возникла проблема: даже когда появились доказательства эффективности, индусы не доверяли новому для них методу защиты от болезни. К тому же Хавкин был мало того что чужаком, так еще и не являлся врачом. К тому же вакцина была двухкомпонентной, и вводить дозы нужно было с интервалом в неделю. Люди не придавали этому значения и просто не возвращались за второй вакциной.
Хавкин сработал на психологии: сам себе ввел вакцину на глазах большой толпы и стал работать с местными врачами, а не британцами. Народ поверил: люди из трущоб выстраивались в очереди, чтобы сделать прививку. В индийском штате Калькутта, где работал Хавкин, случаев заражения стало значительно меньше.
Пока в Индии был разгар холеры, Гонконг страдал от третьей пандемии чумы, начавшейся в 1894 году. Из местного порта моряки разносили болезнь по другим странам, и Индии вновь досталось. Эпидемия вспыхнула в 1896 году в густонаселенном Бомбее. На этот раз Хавкин поехал не по своей инициативе: власти попросили помощи у специалиста. Ученому выделили персональную лабораторию, и уже в начале января 1897 года был готов образец вакцины для человека. Как и в случае с прививкой от холеры, защиту от чумы Хавкин испытал на себе — причем ввел втрое большую дозу, чем планировал использовать для пациентов.
Первыми людьми, получившими вакцину от чумы, стали заключенные одной из тюрем Бомбея. Хавкин привил 147 добровольцев, еще 172 человека остались без вакцины. Среди непривитых выявили 12 случаев заражения и шесть смертей, среди привитых — два случая и ни одной смерти. Власти были впечатлены: Хавкину выделили хорошее жилье и создали все условия для работы, запросив наладить массовое производство вакцины в кратчайшие сроки. Эпидемию удалось взять под контроль и на этот раз.
Все шло хорошо пять лет, до марта 1902 года. В деревне индийского штата Пенджаб умерло 19 человек от столбняка после получения вакцины от чумы. Такое количество жертв не могло быть совпадением, и к Хавкину возникли вопросы. Оказалось, что врач ради ускоренного создания вакцины изменил метод стерилизации — вместо карболовой кислоты он перешел на нагрев. Такой способ уже два года использовали специалисты Пастеровского института во Франции, но особенности метода не знали английские ученые, которые и отвечали за производство вакцины против чумы. В результате одна из емкостей с вакциной оказалась заражена столбняком. Этот случай стоил Хавкину карьеры в Индии: его уволили из лаборатории и сняли с государственной службы. Тем не менее вакцина ученого осталась главным способом борьбы с чумой. В дальнейшем английские врачи добились профессиональной реабилитации Хавкина: по их версии, заражение емкости с вакциной случилось в Индии по ошибке одного из сотрудников медучреждения.
На данный момент оспа считается забытой болезнью — последний известный случай заражения относится к 1977 году. По данным ВОЗ, с 2010 по 2015 год зарегистрировано 3248 случаев чумы (из них 584 летальных), а холера, хоть и фиксируется более миллиона случаев ежегодно, в наши дни зачастую лечится.
Достижения вакцинации
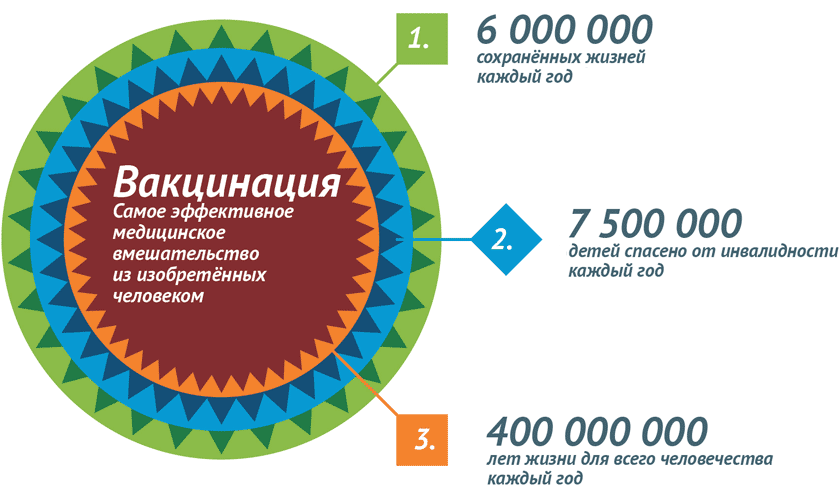
Сегодня массовая вакцинация является фактором экономического роста в мировом масштабе. Благодаря развернутым по всему миру программам вакцинации ежегодно удается сохранить 6 млн жизней – детских жизней. 750 тысяч детей не становятся инвалидами. Вакцинация ежегодно дарит человечеству 400 млн дополнительных лет жизни. А каждые 10 лет сохранённой жизни обеспечивают 1% экономического роста. Вакцинация признана самым эффективным медицинским вмешательством из изобретенных человеком. Сравнимый результат дало только использование чистой питьевой воды.
Иммунопрофилактика значится первой в списке 10 величайших достижений здравоохранения XX века
Достижение: оспа — первая инфекционная болезнь, полностью истребленная человечеством.
Бешенство
Достижение: болезнь, которая была на 100% смертельной, удалось победить при помощи вакцины.
Туберкулез
Достижение: ВОЗ приняла программу борьбы с туберкулезом. За период с 1990 по 2013 год смертность от туберкулеза снизилась на 45%.
Полиомиелит
Достижение: пройдено 99% пути к ликвидации полиомиелита во всем мире.
Дифтерия
Достижение: в результате проводимой иммунопрофилактики заболеваемость дифтерией резко снизилась; во многих странах она была ликвидирована.
Вирус папилломы человека
Достижения: были разработаны вакцины, которые позволяют предотвратить инфекцию онкогенными вирусами ВПЧ-16 и ВПЧ-18, вызывающими рак шейки матки.
Гепатиты
Достижения: с 1982 года доступна вакцина против гепатита В. Эта вакцина эффективна в предотвращении инфекции и ее хронических последствий на 95% и является первой вакциной против одного из основных видов рака человека.
Гемофильная инфекция
Достижения: вакцинация гемофильной инфекции проводится в 189 странах, значительно сократив количество менингитов и случаев бактериемии, вызванных гемофильной инфекцией.
Достижение: за период с 2000 по 2013 год противокоревая вакцинация привела к снижению глобальной смертности от кори на 75%.
Пневмококковая инфекция
Достижения: массовая вакцинация более чем на 80% снижает частоту пневмококковых менингитов и тяжелых пневмоний у детей и более чем на треть — заболеваемость всеми пневмониями и отитами.
Коклюш
Достижения: в результате широкомасштабной вакцинации, проведенной в 1950-1960 годы в промышленно развитых странах, произошло резкое снижение заболеваемости (более чем на 90%) и смертности от коклюша.
Краснуха
Достижения: благодаря крупномасштабной вакцинации против краснухи, проведенной на протяжении последнего десятилетия, краснуха и синдром врождённой краснухи (СВК) во многих развитых и в некоторых развивающихся странах практически ликвидированы. В Американском регионе ВОЗ с 2009 года нет эндемических (передаваемых естественным путем) случаев инфицирования краснухой.
Эпидемический паротит (свинка)
Достижения: в странах, где проводится масштабная иммунизация против паротита, заболеваемость значительно снижается.
Менингококковая инфекция
Достижения: вакцинация позволяет предотвратить развитие такого смертельно опасного заболевания как менингококковый менингит.
Грипп
Достижения: применение вакцинации против гриппа снижает уровень заболеваемости в 1,4-1,7 раза, способствует уменьшению тяжести заболевания, предупреждает развитие тяжелых осложнений и смертельных исходов.
Столбняк
Достижение: к концу 2013 года вакцина, предотвращающая столбняк матерей и новорожденных, была введена в 103 странах. В результате иммунизации было защищено, по оценкам, 82% новорождённых детей
Холера
Достижения: имеется два типа безопасных и эффективных оральных вакцин против холеры, которые успешно применяются для уязвимых групп населения, живущих в районах высокого риска.
Задать вопрос специалисту
Вопрос экспертам вакцинопрофилактики
Вопросы и ответы
Ребенку 1 г 10 мес. В 6 мес. была сделана прививка Инфанрикс-Гекса, две недели назад прививка корь-краснуха-паротит. Ребенок начал ходить в детский сад, сейчас узнала, что в группе есть дети, которым некоторое время назад сделали живую вакцину от полиомиелита.
Представляет ли пребывание с такими детьми опасность для моего ребенка?
Когда и какую можно сделать прививку от полиомиелита нам сейчас? У меня выбор: поставить комплексную АКДС Инфанрикс или только полиомиелит, можно ли сделать прививку от полиомиелита через две недели после Приорикса?
Отвечает Харит Сусанна Михайловна
Для защиты от любых форм полиомиелита ребенок должен иметь как минимум 3 прививки. При вакцинации других детей живой оральной вакциной против полиомиелита непривитые или не полностью привитые дети высаживаются из детского сада на 60 дней для предупреждения развития вакциноассоциированного полиомиелита.
Нет, через 2 недели вы не можете начать прививки, интервал между прививками не меньше 1 месяца. Вам нужно сделать как минимум 2 прививки против полиомиелита прежде, чем ребенок будет защищен от этой инфекции. Т.е если ребенок привит дважды, то только через 1 месяц после последней прививки выработается достаточный иммунитет. Лучше привиться 2-х кратно с интервалом в 1,5 месяца АКДС+ ИПВ(Пентаксим, ИнфанриксГекса), через 6-9 месяцев делается ревакцинация. АКДС+ИПВ/ОПВ(Пентаксим). Прививка против гепатита В у вас пропала, но если вы будете прививаться ИнфанриксГекса дважды с интервалом в 1,5 месяца, 3ю прививку против гепатита В можно сделать через 6 месяцев от первой. Рекомендую сделать полный курс вакцинации, поскольку ребенок посещает детский сад (организованный коллектив) и практически не имеет никакой защиты от опасных и тяжелых инфекций.
У меня вопрос несколько общего характера, но обращаюсь к вам, так как до сих пор не смог получить на него внятного ответа. Кому, на ваш взгляд, может быть выгодна кампания по дискредитации вакцинации и, в особенности, детской? Я не прошу, конечно же, назвать конкретных виновников, мне интереснее понять, какие стороны могут быть в этом заинтересованы? Или же это процесс спонтанный, сродни невежеству, не нуждающемуся в подпитке?
Отвечает Полибин Роман Владимирович
Моей дочери 13 лет и она не болела ветряной оспой. Хотим сделать прививку, правильно ли мы поступаем?
Отвечает Харит Сусанна Михайловна
Да, чем старше ребенок, тем, к сожалению, больше вероятность тяжелого течения ветряной оспы, А так как это девочка, то нужно подумать и о том, что если заболевают ветряной оспой во время беременности, то это приводит к тяжелой патологии плода.
Можно ли взрослому привиться от ротавируса, если каждый год болею этим, нет желчного пузыря, спасибо!
Отвечает Харит Сусанна Михайловна
Нет, смысла в вакцинации для взрослых нет. Взрослые не болеют очень тяжело, а задача вакцины против ротавируса – предотвратить тяжелые формы заболевания с обезвоживанием у младенцев. Потом на протяжении всей жизни все равно заболевания возможны, но в легкой форме. Возможно стоит поговорить с гастроэнтерологом о профилактических мерах, например, лечении биопрепаратами.
Отвечает Полибин Роман Владимирович
Для ребенка, особенно при наличии указанных состояний опасны не прививки, а инфекции. Для проведения вакцинации обязателен осмотр врача перед прививкой, клинический анализ крови, при необходимости – общий анализ мочи и осмотр врача специалиста, у которого наблюдается ребенок с имеющимися заболеваниями.
Что делает эта прививка? Как решается проблема с заражением столбняком.
Отвечает Харит Сусанна Михайловна
Прививка против столбняка защищает от развития заболевания. Заражение столбняком происходит путем попадания спор бактерий, находящихся в загрязненных землей предметах, в поврежденные ткани. Споры столбнячной палочки истребить невозможно, поэтому проблема с заболеванием решается путем плановой вакцинации.
Подскажите пожалйста, как лучше и более аргументировано ответить на мнение студента-медика и вообще любого медработника: «я не делаю прививку от гриппа, потому что не известно какой вирус будет в этом эпидсезон, а прививку от гриппа разрабатывают летом, когда еще на знают актуальные штаммы будущей эпидемии». Другими словами какая вероятность в % того, что тривакцина от гриппа, которой ппививают осенью «перекроет» актуальные штаммы вируса в наступающем эпидсезоне зимой с учетом того, что возможно появление одного или нескольких новых штаммов. Буду также благодарен, если Вы сбросите ссылки на первоисточники таких данных, чтобы мои слова были более убедительны.
Отвечает Полибин Роман Владимирович
Главными аргументами в необходимости профилактики гриппа являются сведения о высокой контагиозности, тяжести, многообразии осложнений этой инфекции. Грипп чрезвычайно не только для групп риска, но и для здоровых людей среднего возраста. Такое частое осложнение как пневмония протекает с развитием РДС и летальностью, достигающей 40%. В результате гриппа могут развиваться синдром Гудпасчера, Гийена-Барре, рабдомиолиз, синдром Рейе, миозит, неврологические осложнения и т.д. Причем среди умерших и лиц с тяжелыми осложнениями привитых людей не наблюдается!
Вакцинация согласно ВОЗ является самой эффективной мерой профилактики гриппа. Практически все современные противогриппозные вакцины содержат три типа вируса – H1N1, H3N2 и В. В последние годы зарубежом зарегистрировано несколько четырехвалентных вакцин, создан такой препарат и в России. Разновидности вируса меняются каждый год. И существует сеть специальных Национальных центров ВОЗ по гриппу, которые проводят наблюдение за циркулирующими вирусами, отбирают пробы, осуществляют выделение вирусов и антигенную характеристику. Информацию о циркуляции вирусов и впервые выделенные штаммы отправляют в сотрудничающие центры и головные контрольные лаборатории ВОЗ для проведения антигенного и генетического анализа, в результате которого разрабатываются рекомендации о составе вакцины для профилактики гриппа в южном и северном полушариях. Эта система Глобального надзора за гриппом. Таким образом, состав вакцины на грядущий сезон не «угадывается», а прогнозируется на основании уже выделенных антигенов при начавшейся циркуляции вируса и заболеваемости в одной из частей света. Прогноз является высокоточным. Ошибки бывают редко и связаны с распространением от животных нового типа вируса. Наличие защиты против штаммов вирусов гриппа не входящих в состав вакцины категорически не опровергается. Так лица привитые сезонной вакциной в эпидемическом сезоне 2009/2010 г.г. имели легкое течение гриппа, вызванного пандемическим штаммом, не вошедшим в состав вакцины и среди умерших не было людей, привитых от гриппа.
Информацию о системе Глобального Надзора за гриппом можно найти на официальном сайте ВОЗ или сайте Европейского Региона ВОЗ.